مرض قلبي وعائي
من ويكيبيديا، الموسوعة الحرة
مرض قلبي وعائي
Cardiovascular disease

صورة مجهرية للقلب مع تليف (أصفر) وداء نشواني قلبي. صبغة موفات.
معلومات عامة
الاختصاص طب القلب
من أنواع مرض لكيان تشريحي
، ومرض
الأنواع
أمراض الشرايين التاجية، السكتة الدماغية، فشل القلب، مرض القلب الناتج عن
ارتفاع ضغط الدم، أمراض القلب الروماتيزمية، اعتلال عضلة القلب، عدم
انتظام ضربات القلب
الأسباب
عوامل الخطر داء السكري، ارتفاع نسبة الدهون في الدم، ضعف الوزن، التدخين، الإفراط في تعاطي المخدرات، الإفراط في تناول الكحول
المظهر السريري
الأعراض ألم في الصدر، ضيق في التنفس، إرهاق، فقدان للوعي
المضاعفات فشل القلب، النوبة القلبية، السكتة الدماغية، تمدد الأوعية الدموية، أمراض الشرايين الطرفية، السكتة القلبية المفاجئة.
الوقاية الأكل الصحي، ممارسة الرياضة، تجنب التدخين، الامتناع عن تعاطي اللكحول تغييرات عامة في نمط الحياة
أدوية{{{ علاج ارتفاع ضغط الدم وارتفاع نسبة الدهون في الدم والسكري، الأسبرين، حاصرات بيتا، مميعات الدم
الوبائيات
الوفيات 17.9 مليون / 32% (2015)
الأمراض القلبية الوعائية
فئة
من الأمراض التي تنطوي على القلب أو الأوعية الدموية (الشرايين والاوردة).
بينما يشير المصطلح تقنياً إلى أي مرض يؤثر على الجهاز القلبي الدوراني
(كما هو مستخدم في عناوين المواضيع الطبية MeSH)، هو الذي يستخدم عادة
للإشارة إلى أمراض الشرايين، مثل (مرض تصلب الشرايين). هذه الشروط لها نفس
الأسباب، والآليات، والعلاجات. في الممارسة العملية، وأمراض القلب والأوعية
الدموية وتعامل بها القلب، وجراحي الصدر، وجراحي الأوعية الدموية، وأطباء
الأعصاب، وتدخلات أطباء الطب الإشعاعي، ويعتمد ذلك على نظام الجهاز. وهناك
تداخل في الاختصاصات، والشائع أن بعض الإجراءات التي يتعين على أنواع
مختلفة من المتخصصين في نفس المستشفى.
معظم
البلدان الغربية تواجه ارتفاع وتزايد معدلات أمراض القلب والأوعية
الدموية. كل سنة، أمراض القلب تقتل الكثير من الأمريكيين أكثر من السرطان.
أمراض الأوعية القلبية تسبب وحدها في 30% من جميع الوفيات، وأمراض القلب
والأوعية الدموية تسبب العجز بالإضافة إلى الوفاة. اثنان من كل ثلاثة وفيات
الناجمة عن أمراض القلب تحدث من دون أي تشخيص لأمراض القلب والأوعية
الدموية. حتى عام 2005، كانت هذه الأمراض السبب رقم 1 للوفاة والإعاقة في
الولايات المتحدة ومعظم البلدان الأوروبية. إحدى الدراسات الهيستولوجية
الكبيرة (PDAY) أظهرت أن إصابة الأوعية الدموية يتراكم من المراهقة، مما
يجعل من الضروري بذل جهود الوقاية الأولية من مرحلة الطفولة.تشير التقديرات
إلى أن العوامل الغذائية ترتبط بـ 53% من وفيات أمراض القلب.
كما
أن ضغط الدم والتدخين السكري وقلة ممارسة الرياضة والسمنة وارتفاع نسبة
الكوليسترول في الدم وسوء التغذية والإفراط في استهلاك الكحول تلعب دورًا
هامًا في تطور مرض الشريان التاجي، والسكتة الدماغية، ومرض الشريان المحيطي
وتصلب الشرايين.
ارتفاع
ضغط الدم وحده مسؤول عن 13% من وفيات الأمراض القلبية الوعائية، بينما
يتسبب التدخين بـ 9٪، ومرض السكري 6٪، وعدم ممارسة الرياضة 6٪، والسمنة 5٪.
يعد مرض الشريان التاجي والسكتة الدماغية مسؤولان عن ما يقارب 80% من
وفيات الأمراض القلبية الوعائية عند الذكور و 75% من الوفيات عند الإناث.
وجد
أن ما يقارب من 90% من أمراض القلب والأوعية الدموية يمكن الوقاية منها.
تتضمن الوقاية من أمراض القلب والأوعية الدموية آليات وقائية مثل الأكل
الصحي، وممارسة الرياضة، وتجنب التدخين، والحد من تناول الكحول. كما أن
علاج عوامل الخطر، مثل ارتفاع ضغط الدم والدهون في الدم والسكري مفيد
أيضًا. يمكن أن يقلل علاج الأشخاص المصابين بالتهاب الحلق بالمضادات
الحيوية من خطر الإصابة بأمراض القلب الروماتيزمية.تعتبر أمراض القلب
والأوعية الدموية هي السبب الرئيسي للوفاة في جميع أنحاء العالم. نتج عن
الأمراض القلبية الوعائية مايقارب من 17.9 مليون حالة وفاة (32.1٪) في عام
2015، مقارنةً بـ 12.3 مليون حالة وفاة (25.8٪) في عام 1990. [5] [2] تعتبر
الوفيات، في سن معينة، من الأمراض القلبية الوعائية أكثر شيوعًا وتتزايد
في كثير من الدول النامية، بينما انخفضت هذه المعدلات في معظم البلدان
المتقدمة. يعاني 11% من الأشخاص الذين تتراوح أعمارهم بين 20 و 40 عامًا من
أمراض القلب والأوعية الدموية، و 37% ممن تتراوح أعمارهم بين 40 و 60
عامًا، و 71% من الأشخاص الذين تتراوح أعمارهم بين 60 و 80 عامًا، و 85% من
الأشخاص الذين تزيد أعمارهم عن 80 عامًا. يبلغ متوسط عمر الوفاة جراء
أمراض القلب في البلدان المتقدمة حوالي 80 عامًا، بينما يبلغ حوالي 68
عامًا في الدول النامية.
وبحلول
الوقت الذي يتم فيه اكتشاف مشاكل قلبية، والسبب الكامن وراء (التصلب
العصيدي) هي حلول متقدمة نوعاً ما، ويتم التحضير لها لعقود من الزمن. ولذلك
هناك زيادة التركيز على الوقاية من تصلب الشرايين عن طريق تعديل عوامل
الخطر، مثل الأكل الصحي، وتجنب ممارسة التدخين.
أنواع
أمراض تصيب الأوعية الدموية مرض الشريان التاجي يٌعرَف أيضًا بمرض القلب التاجي ومرض نقص التروية القلبية.
المرض الشرياني المحيطي: مرض الأوعية الدموية المغذية لليدين والساقين.
المرض الوعائي الدماغي: مرض الأوعية الدماغية المغذية للدماغ تتضمن السكتة الدماغية.
تضيق الشريان الكلوي.
أم الدم الأبهرية.
أمراض تصيب القلب اعتلال العضلة القلبية.
المرض القلبي الضغطي: أمراض القلب الثانوية لارتفاع ضغط الدم أو فرط الضغط الشرياني.
قصور القلب: متلازمة سريرية ناتجة عن عدم قدرة القلب على تأمين تروية دموية كافية للأنسجة تكفي لحاجاتها الاستقلابية.
مرض القلب الرئوي: قصور في الجانب الأيمن من القلب متعلق بالجهاز التنفسي.
اضطراب نظم القلب: إيقاع قلبي غير منتظم.
الداء القلبي الالتهابي:
التهاب الشغاف: التهاب الطبقة الداخلية للقلب التي تدعى بالشغاف. أكثر البنى المرافقة إصابة هي صمامات القلب.
ضخامة القلب الالتهابية.
التهاب
العضلة القلبية: التهاب الجزء العضلي من القلب، غالبًا ما ينتج عن خمج
فيروسي وأحيانًا عن أخماج جرثومية، وبعض الأدوية، والسموم، والاضطرابات
المناعية.
التهاب العضلة
القلبية بالحمضات: التهاب العضلة القلبية ناتج عن الكريات البيضاء الحمضة
المُفعَّلة مرضيًّا. يختلف هذه الاضطراب عن التهاب العضلة القلبية بأسبابه
وعلاجه.
الداء القلبي الصمامي.
مرض القلب الخلقي: تشوه في بنية القلب موجود منذ الولادة.
مرض
القلب الروماتيزمي: أذية قلبية عضلية وصمامية ناتجة عن الحمى الروماتزمية
تسببها الجراثيم المكورة العنقودية المقيحة وأخماج المجموعة من الجراثيم
المكورة العقدية.
عوامل
الخطرهناك العديد من عوامل الخطر للأمراض القلبية هي: العمر، والجنس،
واستخدام التبغ، وقلة النشاط الفيزيائي، وفرط استهلاك الكحول، والحمية غير
الصحية، والبدانة، والتأهب الوراثي، والقصة العائلية بالمرض القلبي
الوعائي، وارتفاع ضغط الدم (فرط التوتر الشرياني)، وارتفاع سكر الدم (داء
السكري)، وارتفاع كولسترول الدم (فرط شحميات الدم)، والداء البطني (الداء
الزلاقي) غير المشخَّص، والعوامل النفسية، والفقر، وتدني مستوى التعليم،
وتلوث الهواء.رغم أن الإسهام الفردي بكل عامل خطر يختلف بين المجتمعات
المختلفة أو المجموعات العرقية، فإن الإسهام الكلي لعوامل الخطر هذه يكون
ثابت. بعض عوامل الخطر هذه مثل: العمر، والجنس، والقصة العائلية / التأهب
الوراثي تكون غير قابلة للتعديل، على كل حال، تكون العديد من عوامل الخطر
القلبية الوعائية الهامة قابلة للتعديل من خلال تغيير نمط الحياة، والتغيير
الاجتماعي، والعلاج الدوائي (على سبيل المثال، الوقاية من ارتفاع الضغط
الشرياني، وفرط شحميات الدم، وداء السكري). يكون البدينون تحت خطر متزايد
للإصابة بالتصلب العصيدي في الشرايين التاجية.
الوراثةتؤثر
العوامل الوراثية على تطور المرض القلبي الوعائي لدى الرجال بعمر أقل من
55 سنة والنساء بعمر أقل من 65 سنة. يزيد وجود المرض القلبي الوعائي لدى
والدي الشخص خطر إصابته بثلاثة أضعاف. وُجِد أن تعدد أشكال النوكليوتيدات
المفردة يكون مرتبطًا بالمرض القلبي الوعائي وذلك في دراسات الارتباطات
الوراثية، لكن عادة ما يكون تأثيرها منفردة صغيرًا، كما إن الإسهامات
الوراثية في حدوث المرض القلبي الوعائي غالبًا ما تكون غير مفهومة.
العمرالعمر
هو أهم عامل خطر في تطور الأمراض القلبية أو القلبية الوعائية، إذ يزداد
خطر الإصابة ثلاثة أضعاف مع كل عقد من الحياة. قد يبدأ تشكل الشرائط
الدهنية التاجية لدى اليافعين. يُقدَّر أن 82% من الذين يموتون بمرض القلب
الإكليلي يكونون بعمر 65 سنة أو أكبر. بنفس الوقت، يتضاعف خطر الإصابة
بالسكتة الدماغية كل عقد بعد عمر 55 سنة.اقترِحت عدة تفسيرات لشرح سبب
زيادة خطر الإصابة بالأمراض القلبية الوعائية مع تقدم العمر. أحد هذه
التفسيرات يعزو ذلك إلى مستوى كولسترول المصل. لدى غالبية الناس، يزداد
مستوى كولسترول المصل مع تقدم العمر. لدى الرجال، تستقر هذه الزيادة نحو
عمر 45 - 50 سنة. لدى النساء، تستمر الزيادة بصورة حادة حتى عمر 60 – 65
سنة.يرتبط تقدم العمر أيضًا بتغيرات في الخصائص البنيوية والآلية لجدار
الوعاء الدموي ما يؤدي إلى فقدان المرونة الشريانية ونقص المطاوعة
الشريانية وقد ينتج عن ذلك حدوث مرض الشريان الإكليلي.
الجنسيكون
الرجال تحت خطر أكبر للإصابة بالمرض القلبي بالمقارنة مع النساء قبل سن
اليأس. أما بعد سن اليأس، هناك جدل أن الخطر لدى النساء يصبح مساويًا له
عند الرجال. رغم أن البيانات الأخيرة الصادرة عن منظمة الصحة العالمية
والأمم المتحدة تعارض ذلك. إن كانت الأنثى مصابة بالسكري، ستكون أكثر
قابلية للإصابة بالمرض القلبي بالمقارنة مع الرجال المصابين بالسكري.إن
أمراض القلب الإكليلية أكثر شيوعًا بنحو 2 – 5 مرات لدى الرجال متوسطي
العمر بالمقارنة مع النساء. في دراسة أجرتها منظمة الصحة العالمية، يساهم
الجنس بنحو 40% من التنوع بين معدلات إصابة كل جنس بالوفيات القلبية
الإكليلية. تظهر دراسة أخرى نتائج مشابهة بأن اختلاف الجنس يفسر نحو نصف
الخطر المرتبط بالأمراض القلبية الوعائية. أحد التفسيرات المحتملة للاختلاف
بين الجنسين بمعدل الإصابة بالأمراض القلبية الوعائية هو الاختلافات
الهرمونية. لدى النساء، يكون الإستروجين هو الهرمون الجنسي المسيطر. قد
يكون للإستروجين تأثيرات وقائية على استقلاب الغلوكوز والاستتباب الجهازي،
وقد يكون له تأثير مباشر في تطور وظيفة الخلايا البطانية. ينقص إنتاج
الإستروجين بعد سن اليأس، وقد يؤدي ذلك إلى تغير استقلاب الدهون لدى الأنثى
فيصبح أكثر إسهامًا في حدوث التصلب العصيدي وذلك من خلال إنقاص مستوى
الكولسترول من نوع HDL (بروتين دهني مرتفع الكثافة) وزيادة LDL (بروتين
دهني منخفض الكثافة) ومستويات الكولسترول الكلي.لدى الرجال والنساء، هناك
اختلافات في وزن الجسم، والطول، وتوزع الدهون في الجسم، ومعدل ضربات القلب،
وحجم الضربة القلبية، والمطاوعة الشريانية. لدى المسنين، تكون صلابة
الشرايين الكبيرة المرتبطة بالعمر أوضح لدى النساء من الرجال. قد ينتج ذلك
عن صغر حجم جسم المرأة وأبعاد الشرايين والتي تكون مستقلة عن سن اليأس.
التدخينالسجائر
هي الشكل الرئيسي للتبغ المُدخَّن. لا تأتي المخاطر الصحية للتبغ فقط من
الاستهلاك المباشر له، لكن أيضًا من التعرض للتدخين السلبي. يعزا نحو 10%
من حالات المرض القلبي الوعائي إلى التدخين. على كل حال، يكون خطر الوفاة
لدى الأشخاص الذين يقلعون عند التدخين بعمر 30 سنة تقريبًا نفس خطر الذين
لم يدخنوا أبدًا.
قلة
النشاط الفيزيائيتُعتبَر قلة النشاط الفيزيائي (الذي يُعرَّف بأنه أقل من 5
x 30 دقيقة من النشاط المعتدل أسبوعيًا أو أقل من 3 x 20 دقيقة من النشاط
الشديد أسبوعيًا) حاليًا عامل الخطر الرابع المؤدي إلى الوفاة حول العالم.
في 2008، 31.3% من الأشخاص بعمر 15 سنة أو أكبر (28.2% رجال و34.4% نساء)
كانوا غير نشيطين فيزيائيًا بصورة كافية. ينقص خطر الإصابة بنقص التروية
القلبية والداء السكري بنحو الثلث لدى البالغين الذين يشاركون في 150 دقيقة
من النشاط الفيزيائي المعتدل أسبوعيًا (أو ما يعادلها). بالإضافة إلى ذلك،
يساعد النشاط الفيزيائي على فقدان الوزن وتحسين ضبط غلوكوز الدم، وضغط
الدم، ومستوى الدهون، والحساسية للأنسولين. قد تفسر هذه التأثيرات –على
الأقل جزئيًا- فوائدها القلبية الوعائية.
النظام
الغذائييرتبط النظام الغذائي الذي يحتوي على كميات كبيره من الدهون
المشبعة، والدهون المتحولة، والملح، القليل من الفواكه والخضار والسمك -
بخطر الإصابة المرض القلبي الوعائي، رغم أنه فيما إذا كانت هذه الارتباطات
سببية أم لا يبقى محل خلاف. تعزو منظمة الصحة العالمية نحو 1.7 مليون وفاة
حول العالم إلى قلة استهلاك الخضار والفواكه. كما أن كمية الملح الغذائي
المُستهلَك تُعتبَر مُحددًا مهمًا لمستوى ضغط الدم والخطر القلبي الوعائي
الكلي. قد يعزز الاستهلاك المنتظم من الأغذية الغنية بالطاقة مثل الأغذية
المعالجة ذات المحتوى العالٍ من الدهون والسكريات من البدانة ويزيد الخطر
القلبي الوعائي. وجدت مراجعة كوكرين أن استبدال الدهون المشبعة بدهون
متعددة عدم الإشباع (زيوت نباتية) قد أنقص الخطر القلبي الوعائي. يقلل
الامتناع عن الدهون المشبعة الخطر القلبي الوعائي بنحو 17% ويشمل ذلك المرض
القلبي والسكتة الدماغية. للوارد العالي من الدهون المتحولة تأثيرات ضارة
على دهون الدم والواسمات الدورانية الالتهابية، وهناك تأييد كبير لاستبعاد
الدهون المتحولة من الحمية الغذائية. في 2008، قدرت منظمة الصحة العالمية
أن الدهون المتحولة كانت سبب أكثر من نصف ميلون حالة وفاة كل عام.هناك أدلة
على أن الاستهلاك المرتفع للسكر يكون مرتبطًا بارتفاع ضغط الدم وشحوم الدم
غير المفيدة، كما يزيد وارد السكر أيضًا من خطر الإصابة بداء السكري.
يرتبط الاستهلاك المرتفع للحوم بزيادة خطر الإصابة بالمرض القلبي الوعائي،
ربما يعود ذلك جزئيًا إلى زيادة وارد الملح الغذائي.إن العلاقة بين استهلاك
الكحول والمرض القلبي الوعائي معقدة، وقد تعتمد على كمية الكحول
المُستهلَكة. هناك علاقة مباشرة بين المستويات المرتفعة من شرب الكحول
والمرض القلبي الوعائي. قد يكون استهلاك الكحول بكميات منخفضة دون حلقات من
الشرب المفرط مرتبطًا بنقص خطر الإصابة بالمرض القلبي الوعائي. على مستوى
السكان، المخاطر الصحية لاستهلاك الكحول تفوق أي فوائد محتملة.
الاضطرابات
الهضميةيمكن أن يتسبب التأخر في معالجة مرض الداء البطني في تطور العديد
من أمراض القلب والأوعية الدموية، يتحسن معظمها باتباع نظام غذائي خالٍ من
الغلوتين. ومع ذلك، فإن التأخير في التعرف على الداء البطني وتشخيصه يمكن
أن يسبب تلفًا في القلب لا رجعة فيه.
النوميمكن
أن يؤدي عدم الحصول على قسط كافي من النوم إلى مخاطر أمراض القلب والأوعية
الدموية. تشير التوصيات إلى أن الأطفال الرضع يحتاجون عادةً إلى 12 ساعة
أو أكثر من النوم يوميًا، والمراهق ما لا يقل عن ثماني أو تسع ساعات،
والبالغون سبع أو ثماني ساعات، وفي دراسة للمراهقين، فقط 2.2% ممن خضعوا
للدراسة حصلوا على قسط كافٍ من النوم، وكثير منهم لم يحصلوا على نوم جيد.
أظهرت الدراسات أن الأشخاص الذين ينامون لفترة قصيرة والذين ينامون أقل من
سبع ساعات في الليلة يزيد لديهم خطر الإصابة بأمراض القلب والأوعية الدموية
بنسبة 10% إلى 30٪.
العوامل
الاجتماعية والاقتصاديةتؤثر أمراض القلب والأوعية الدموية على البلدان
متوسطة الدخل أكثر من البلدان ذات الدخل المرتفع. هناك القليل من المعلومات
المتعلقة بالأنماط الاجتماعية لأمراض القلب والأوعية الدموية في البلدان
المنخفضة والمتوسطة الدخل ، ولكن بشكل عام يرتبط الدخل المنخفض بخطر أكبر
في لإصابة بأمراض القلب والأوعية الدموية. أدت اللامساواة الاجتماعية
والاقتصادية إلى ارتفاع معدلات الاصابات والوفيات بين أفراد الطبقات
الدنيا، فيما تتقلص هذه النسبة في الطبقات ذات الدخل المرتفع لما يتوفر لها
من وصول للخدمات الصحية أكثر مما يتوفر للفئات الفقيرة. العوامل النفسية
والاجتماعية، والتعرضات البيئية، والسلوكيات الصحية، والحصول على الرعاية
الصحية وجودتها تساهم في الفوارق الاجتماعية والاقتصادية في أمراض القلب
والأوعية الدموية. أوصت لجنة المحددات الاجتماعية للصحة بالحاجة إلى توزيع
أكثر عدالة للسلطة والثروة والتعليم والإسكان والتغذية والرعاية الصحية
لمعالجة اللامساواة الصحية- في أمراض القلب والأوعية الدموية.
تقييم
المخاطريعتبر العمر والجنس والتدخين وضغط الدم ودهون الدم ومرض السكري
مؤشرات هامة في التتنبؤ بأمراض القلب والأوعية الدموية في المستقبل لدى
الأشخاص الذين ليس لديهم تاريخ مرضي مسبق. يمكن دمج هذه العوامل معًا
لتقدير خطر إصابة الفرد بأمراض القلب والأوعية الدموية في المستقبل. لا
تزال الاختبارات التشخيصية قيد التقييم ولكنها تفتقر حاليًا إلى أدلة قاطعة
لدعم استخدامها الروتيني. وهي تشمل تاريخ العائلة، ودرجة تكلس الشريان
التاجي، والبروتين التفاعلي C عالي الحساسي، والفئات الفرعية للبروتين
الدهني وتركيز الجسيمات، والبروتينات الدهنية والبروتينات الدهنية AI و B،
والفيبرينوجين، وعدد خلايا الدم البيضاء، الهوموسيستين، وعلامات وظائف
الكلى. كما يرتبط ارتفاع نسبة الفوسفور في الدم بزيادة المخاطر.
الاكتئابهناك
أدلة على أن مشاكل الصحة العقلية، وخاصة الاكتئاب والإجهاد الناتج عن
الصدمات النفسية، يمكن أن تزيد من خطر الإصابة بأمراض القلب والأوعية
الدموية. في حين أنه من المعروف أن مشاكل الصحة العقلية مرتبطة بعوامل مثل
التدخين وسوء التغذية ونمط الحياة الخامل، فإن هذه العوامل وحدها لا تفسر
زيادة خطر الإصابة بأمراض القلب والأوعية الدموية التي تظهر في الاكتئاب
والتوتر والقلق. علاوة على ذلك، يرتبط اضطراب ما بعد الصدمة بشكل مستقل
بزيادة خطر الإصابة بأمراض القلب التاجية الحادثة، حتى بعد التكيف مع
الاكتئاب والمتغيرات المشتركة الأخرى.
عوامل
مهنيةيمكن أن تشارك العوامل المرتبطة بالمهنة بأمراض القلب. يمكن أن يكون
العمل المجهد مع عدم التوازن بين الجهد المبذول والمكافأة سببًا محتمل.
يزيد خطر الإصابة عند الاشخاص الذين يعانون من انخفاض الدعم الاجتماعي في
العمل أو الذين يعانون من الظلم أو أولئك الذين يعانون من انعدام الأمن
الوظيفي، أو أولئك الذين يعملون في جداول عمل ليلية. أو لديهم أسابيع عمل
طويلة أو الذين يتعرضون للضوضاء. ازداد خطر الإصابة بالسكتة الدماغية أيضًا
عند الاشخاص الذين يتعرضون للإشعاعات في أماكن العمل. يتطور ارتفاع ضغط
الدم في كثير من الأحيان لدى أولئك الذين يعانون من ضغط العمل والذين
يعملون بنظام الورديات. الرجال معرضون لخطر الإصابة بالنوبات القلبية
والسكتات الدماغية والموت أكثر بمرتين من النساء.
عوامل
الخطر الكيميائيةتشير الدلالات إلى أن تعرض العمال لغبار السيليكا أو
عوادم المحركات ومركبات الزرنيخ والبنزوبيرين والرصاص والديناميت وثاني
كبريتيد الكربون وأول أكسيد الكربون وسوائل الأشغال المعدنية والتعرض لدخان
التبغ يمكن أن تشارك في أمراض القلب.
الاشخاص
الذين يعملون في مصانع إنتاج الألومنيوم بالكهرباء أو إنتاج الورق عند
استخدام عملية فصل الألياف بالكبريتات- أكثر عرضة للمخاطر. تم العثور أيضًا
على ارتباط بين أمراض القلب والتعرض للمركبات التي لم يعد مسموحًا بها في
بيئات عمل معينة، مثل أحماض الفينوكسي التي تحتوي على TCDD (الديوكسين) أو
الأسبستوس.يرتبط التعرض في مكان العمل لغبار السيليكا أو الأسبستوس أيضًا
بمرض القلب الرئوي. هناك أدلة على أن التعرض في مكان العمل للرصاص، وثاني
كبريتيد الكربون، والأحماض الفينوكسية المحتوية على TCDD، وكذلك العمل في
بيئة يتم فيها إنتاج الألومنيوم كهربائياً، يرتبط بالسكتة الدماغية.
الطفرات
الجينيةتشير الدلائل أن بعض الطفرات المرتبطة بسرطان الدم قد تؤدي أيضًا
إلى زيادة خطر الإصابة بأمراض القلب والأوعية الدموية. وجدت العديد من
المشاريع البحثية واسعة النطاق التي تبحث في البيانات الوراثية البشرية
رابط قوي بين وجود هذه الطفرات وبين أمراض القلب، وهي حالة تُعرف باسم
تكوُّن الدم النسيلي، والحوادث المرتبطة بأمراض القلب والأوعية الدموية
والوفيات.
العلاج
الإشعاعييمكن أن تؤدي العلاجات الإشعاعية إلى زيادة خطر الإصابة بأمراض
القلب والوفاة، كما لوحظ في علاج سرطان الثدي. يزيد العلاجي الإشعاعي من
خطر الإصابة بنوبة قلبية أو سكتة دماغية بمقدار (1.5- 4) مرة.
تعتمد الزيادة على قوة الجرعة وحجمها وموقعها.
تعتمد
الأعراض على الجرعة المستخدمة وتشمل اعتلال عضلة القلب وتليف عضلة القلب
وأمراض صمامات القلب ومرض الشريان التاجي واضطراب نظم القلب ومرض الشريان
المحيطي. يمكن أن يؤدي التليف الناجم عن الإشعاع وتلف خلايا الأوعية
الدموية والإجهاد التأكسدي إلى هذه الأعراض وغيرها من الأعراض الجانبية
المتأخرة.
الوقايةتشير
التقديرات إلى أن ما يقارب من 90% من أمراض القلب والأوعية الدموية يمكن
الوقاية منها. تتضمن الوقاية من الأمراض القلبية الوعائية تقليل عوامل
الخطر من خلال الغذاء الصحي، وممارسة الرياضة، وتجنب التدخين، والحد من
تعاطي الكحول. من المفيد أيضًا علاج عوامل الخطر، مثل ارتفاع ضغط الدم
والدهون والسكري.
يمكن أن
يقلل علاج الأشخاص المصابين بالتهاب الحلق بالمضادات الحيوية من خطر
الإصابة بأمراض القلب الروماتيزمية. الحفاظ على نظام غذائي صحي كالنظام
الغذائي النباتي.استبدال الدهون المشبعة بخيارات صحية: أظهرت التجارب
السريرية أن استبدال الدهون المشبعة بالزيت النباتي غير المشبع قلل من
أمراض القلب والأوعية الدموية بنسبة 30٪. تظهر الدراسات القائمة على
الملاحظة المستقبلية أنه في العديد من السكان، يرتبط انخفاض تناول الدهون
المشبعة إلى جانب تناول كميات أكبر من الدهون المتعددة غير المشبعة والدهون
الأحادية غير المشبعة بانخفاض معدلات الإصابة بأمراض القلب والأوعية
الدموية.تقليل الدهون في الجسم في حالة زيادة الوزن أو السمنة. غالبًا ما
يكون من الصعب التمييز بين تأثير فقدان الوزن والتغيير في النظام الغذائي،
كما أن الأدلة على الأنظمة الغذائية التي تقلل الوزن محدودة. ففي الدراسات
القائمة على الملاحظة للأشخاص الذين يعانون من السمنة المفرطة، يرتبط فقدان
الوزن بعد جراحة علاج البدانة بتقليل مخاطر الإصابة بأمراض القلب والأوعية
الدموية بنسبة 46٪.تقليل الكوليسترول الضار. يعتبر دواء الستاتين المستخدم
لخفض مستويات الكوليسترول في الدم -فعال في خفض معدلات الوفيات بنسبة
31٪.التوقف عن التدخين، يخفض الإقلاع عن التدخين مخاطر أمراض القلب بنسبة
35٪.ممارسة الرياضة البدنية بمعدل لا يقل عن 150 دقيقة في الأسبوع.خفض ضغط
الدم. حيث يؤدي خفض ضغط الدم بمقدار 10 مم زئبق إلى تقليل المخاطر بنسبة
20٪.تقليل الضغط النفسي. قد يكون هذا الإجراء معقدًا نسبيًا بسبب التفسيرات
غير الدقيقة لما يمكن أن تحدثه التأثيرات النفسية والاجتماعية على مرضى
القلب. يؤثر الإجهاد العاطفي والجسدي الشديد على القلب ويؤدي إلى ما يُعرف
بمتلازمة تاكوتسوبو لدى بعض الأشخاص. لا يبدو أن لأدوية الاسترخاء فائدة في
تقليل المخاطر التي تُحدثها الثأثيرات النفسية.
النظام
الغذائياتباع نظام غذائي غني بالفواكه والخضروات يقلل من خطر الإصابة
بأمراض القلب والأوعية الدموية.وجدت مراجعة أجريت عام 2021 أن الأنظمة
الغذائية النباتية يمكن أن تقلل من مخاطر الإصابة بأمراض القلب والأوعية
الدموية إذا تم استهلاكها بشكل صحيح. كما بحث تحليل مماثل في الأنماط
الغذائية ووجد أن «الأنظمة الغذائية الخالية من الأطعمة الحيوانية أو
الأطعمة النباتية غير الصحية مفيدة للوقاية من الأمراض القلبية الوعائية».
خلص
تحليل أخر لعام 2018 أنه «في معظم البلدان، يرتبط النظام الغذائي النباتي
بكفائة استقلابية للقلب أكثر ملاءمة مقارنة بالأنطمة الغذائية الأخرى.»
ثبت
أن النظام الغذائي المحتوي على المكسرات والأسماك والفواكه والخضروات
والخالي من الحلويات واللحوم الحمراء والدهون -يقلل من ضغط الدم ، ويقلل من
الكوليسترول الضار في الدم. لكن الفوائد طويلة الأجل التي يمكن أن يقدمها
هذا النوع من الإجراءت الوقائية مازالت موضع التساؤل.توصي الإرشادات
الغذائية في جميع أنحاء العالم بتقليل الدهون المشبعة ، على الرغم من أن
دور الدهون الغذائية في أمراض القلب والأوعية الدموية معقد ومثير للجدل،
إلا أن هناك إجماعًا على أن استبدال الدهون المشبعة بالدهون غير المشبعة في
النظام الغذائي يعد خطوة مهمة في تقليل خطر الإصابة.وجدت دراسة حديثة
أجريت عام 2020 أن تقليل تناول الدهون المشبعة لمدة عامين على الأقل يمكن
أن تسبب في انخفاض نسبة أمراض القلب والأوعية الدموية. لكن لم تجد الدراسات
القائمة على الملاحظة التي أجريب عام 2015 ارتباطًا مقنعًا بين تناول
الدهون المشبعة وأمراض القلب والأوعية الدموية. خلصت مراجعة إلى تناول
الملح بكميات كبيرة يزيد من ارتفاع ضغط الدم، كما يزيد من عدد حالات
الإصابة بأمراض القلب والأوعية الدموية نتيجة لارتفاع ضغط الدم.
الصوم المتقطعمجموعة الأدلة العلمية الحالية غير مؤكدة بشأن ما إذا كان الصيام المتقطع يمكن أن يقي من أمراض القلب والأوعية الدموية.
لكن قد يساعد الصيام المتقطع الأشخاص على إنقاص وزن أكبر أفضل بكثير من اتباع بعض الحميات الغذائية.
النشاط
البدنييُقلل إعادة تأهيل القلب عن طريق التمارين البدنية بعد الإصابة
بنوبة قلبية -من خطر الوفاة بسبب أمراض القلب والأوعية الدموية ويؤدي إلى
تقليل حالات الدخول إلى المستشفى. هناك عدد قليل من الدراسات حول ما إذا
كانت التمارين البدنية قد تقي الأشخاص الذين قد يعانون من زيادة مخاطر
الإصابة بأمراض القلب والأوعية الدموية مستقبلًا. قدرت مراجعة منهجية أن
الخمول هو المسؤول عن 6% من أمراض القلب التاجية في جميع أنحاء العالم.قُدر
أن 121,000 حالة وفاة بسبب أمراض القلب التاجية كان من الممكن تفاديها في
أوروبا عام 2008 إذا كان الناس نشطين بدنيًا. تشير أدلة غير مؤكدة إلى أن
ممارسة اليوجا لها آثار مفيدة على ضغط الدم والكوليسترول. تشير الدلائل
المبدئية إلى أن برامج التمارين المنزلية قد تكون أكثر كفاءة في تحسين
الالتزام بالتمرينات.
المكملات
الغذائيةفي حين أن اتباع نظام غذائي صحي مفيد بشكل كبير، إلا أن تأثيرات
مكملات مضادات الأكسدة (فيتامين هـ، وفيتامين ج، إلخ) والفيتامينات الأخرى
لم يثبت أنها قد تقي من أمراض القلب والأوعية الدموية، بل على العكس قد
تؤدي في بعض الحالات إلى ضرر.تعمل المكلات المحتوية على المغنيسيوم على خفض
ضغط الدم. يُنصح العلاج بالمغنيسيوم لدى الأشخاص الذين يعانون من عدم
انتظام ضربات القلب البطيني المرتبط بتورساد دي بوانت الذين يعانون من
متلازمة كيو تي الطويلة، ولعلاج الأشخاص الذين يعانون من عدم انتظام ضربات
القلب الناجم عن التسمم بالديجوكسين. لا يوجد دليل على أن مكملات أحماض
أوميغا 3 الدهنية مفيدة.
الأدويةتقلل
أدوية ضغط الدم من الإصابة بأمراض القلب والأوعية الدموية لدى الأشخاص
المعرضين للخطر. يؤدي تخفيض ضغط الدم إلى المستويات الطبيعة إلى تخفيض نسبة
المخاطر. يحتاج معظم الأشخاص المصابين بارتفاع ضغط الدم إلى أكثر من دواء
واحد لتحقيق انخفاض مناسب في ضغط الدم.تعتبر أدوية الستاتينات فعالة في
الوقاية من أمراض القلب والأوعية الدموية لدى الأشخاص الذين لديهم تاريخ
مرضي مسبق. يُنصح باستخدام أدوية الستاتينات في الأشخاص المعرضين لخطر
الإصابة بأمراض القلب والأوعية الدموية بنسبة 12% خلال السنوات العشر
القادمة.تقلل الأدوية المضادة لمرض السكر من مخاطر الإصابة بأمراض القلب
والأوعية الدموية لدى الأشخاص المصابين بداء السكري من النوع 2، على الرغم
من أن الأدلة ليست قطعية. أظهرت دراسة أجريت عام 2009 شملت 27,049 مشاركًا و
2370 مرضًا قلبيًا-انخفاضًا بنسبة 15% في مخاطر أمراض القلب والأوعية
الدموية مع انخفاض نسبة السكر في الدم طيلة فترة الدراسة التي أستمرت لمدة
4.4 سنة.تم العثور على الأسبرين ليكون ذا فائدة محدودة في الأشخاص المعرضين
لخطر الإصابة بأمراض القلب، لكن يكاد يكون خطر حدوث نزيف بسبب الأسبرين
مساويًا للفائدة التي يشارك بها في منع مضاعفات أمراض القلب والأوعية
الدموية.
الفحوصات الحيوية
يُعتقد
بأن بعض الفحوصات يمكنها أن تدل على وجود احتمالية الإصابة بمرض قلبي
وعائي. ولكن قيمة هذه الق الحيوية تبقى محل شك في الممارسة السريرية. وفي
الوقت الحاضر فإن الوصمات الحيوية التي يمكن أن تعكس احتمالية كبيرة
للإصابة بمرض قلبي وعائي تتضمن: تركيزات دموية عالية للفيبرونيجين ومثبط
منشط البلازمينوجين-1
هوموسيستئين مرتفع (>10 ميكرومول/لتر)مستويات دم مرتفعة لثنائي ميثيل الأرجنين اللا متناظر
وجود التهاب يدل عليه قياس البروتين المتفاعل ج
مستويات دم مرتفعة للببتيد المخي المدر للصوديوم
علم الأوبئة
أجريت
الدراسات الأولى حول صحة القلب والأوعية الدموية في عام 1949 من قبل جيري
موريس باستخدام بيانات الصحة المهنية، ونشرت في عام 1958.
==============💥💥💥💥💥💥===
صدفية // من ويكيبيديا، الموسوعة الحرة
الصدفية
ظهر وذراعا مصابة بالصدفية
النطق /səˈraɪəsᵻs,_psʔ,_sɒʔ,_sɔːʔ,_soʊʔ/
(psora + -iasis)
معلومات عامة
الاختصاص أمراض جلدية
من أنواع مرض جلدي، وأمراض الجلد والنسيج الرابط بالمناعة الذاتية
، ومرض
الأسباب
الأسباب اضطراب جيني تحفزه العوامل البيئية
عوامل الخطر تدخين
، وضغط نفسي، وسمنة، وجفاف الجلد
المظهر السريري
البداية المعتادة البالغين
الأعراض حمامى (بلون أرجواني في البشرة الداكنة)، حكة وبقع متقشرة على الجلد
المدة طويل الأمد
المضاعفات التهاب المفصل في الصدفية
==============
التشخيص حسب الأعراض
العلاج كورتيكوستيرويد، كريم كوليكالسيفيرول، الأشعة فوق البنفسجية، أدوية كبت المناعة مثل ميثوتركسيت
الأدوية {{{{{{{{{ميثوتركسيت، ومضادات التهاب لاستيرويدية، وتازاروتين، وديسوكسيميتازون، وأبريميلاست، وكالسيبوتريول، وديزونيد
الوبائيات
انتشار المرض 79.7 مليون إنسان
/ 2–4%
الصدفية
(باللاتينية: Psoriasis)، مرض مناعي ذاتي طويل الأمد، يتميّز ببقع غير
طبيعية في الجلد. عادةً ما تكون بقع الجلد هذه حمامى أو جفاف في الجلد أو
حكة وتقشّر. بالنسبة للأشخاص ذوي البشرة الداكنة، يكون لون البقع أرجواني.
تتراوح الصدفية من حيث الشدة بين بقع صغيرة موضعية إلى بقع تغطي الجسم
بأكمله. يمكن أن تؤدي إصابة الجلد إلى حدوث تغيرات في الجلد في البقع
المصابة، وتعرف هذه بظاهرة كوبنر.ثمة خمسة أنواع رئيسية للصدفية: الصدفية
اللويحية، صدفية الثنيات، الصدفية القطروية، الصدفية البثرية، التهاب
المفاصل الصدفي. تشكّل الصدفية اللويحية، وتعرف أيضاً باسم الصدفية
الشائعة، حوالي 90% من الحالات. وتتمثّل بوجود بقع حمراء ذات قشور بيضاء في
الأعلى. أما أكثر مناطق الجسم تأثراً بها هي الجزء الخلفي من الساعدين
والساقين ومنطقة السرة وفروة الرأس. أما الصدفية القطروية فشكلها كالقطرات.
تظهر الصدفية بشكل بثور صغيرة مليئة بالقيح غير معدية. تشكل صدفية الثنيات
بقعاً حمراء في ثنايا الجلد. تحدث الصدفية المحمِّرة للجلد عندما ينتشر
الطفح بشكل مفرط وقد تتطور من أي نوع من أنواع الصدفية. تصاب الأظافر
وأظافر القدمين عند معظم المصابين بالصدفية في وقت ما خلال فترة الإصابة.
وقد يتضمن هذا حدوث تجويف تحت الأظافر أو تغييرا في لون الظفر.بشكلٍ عام،
يُعتقد بأن الصدفية هي اضطراب جيني تحفّزه العوامل البيئية. بيّنت الدراسات
التي أُجريت على التوائم أن التوائم المتطابقة عرضة للإصابة بالصدفية أكثر
بثلاثة أضعاف مقارنة بالتوائم غير المتطابقة. وهذا يدل على أن العوامل
الوراثية تهيئ لمرض الصدفية. تزداد الأعراض سوءاً أثناء فصل الشتاء وبتناول
بعض الأدوية، مثل محصرات بيتا أو الأدوية اللاستيرويدية المضادة للالتهاب.
أيضًا تلعب العدوى بأمراض أخرى إضافة إلى التوتر دوراً في حدوث المرض.
الصدفية بدورها ليست مرضاً معدياً. تتضمن الآلية الأساسية تفاعلاً بين
الجهاز المناعي والخلايا الكيراتينية. يعتمد التشخيص عادةً على العلامات
والأعراض.لا يوجد علاج فعلي لمرض الصدفية، لكن تساعد العلاجات المختلفة في
السيطرة على الأعراض. تتضمن هذه العلاجات كريمات كورتيكوستيرويد
وكوليكالسيفيرول، وأدوية كبت المناعة مثل ميثوتركسيت والأشعة فوق
البنفسجية. يمكن علاج حوالي 75% من الحالات باستخدام الكريمات وحدها. يؤثر
المرض على حوالي 2%-4% من سكان العالم. يتأثر الرجال والنساء بالصدفية بنفس
النسب قد يبدأ المرض في أي عمر، لكنه يبدأ عادةً في مرحلة البلوغ. ترتبط
الصدفية بزيادة خطر بالتهاب المفاصل الصدفي، واللمفوما وأمراض القلب
الوعائية وداء كرون والاكتئاب. يؤثر التهاب المفاصل الصدفي على حوالي 30%
من الأفراد المصابين بالصدفية.
العلامات والأعراض
الصدفية
اللويحيةالصدفية الشائعة (وتعرف أيضاً بالصدفية المزمنة أو
الصدفية-شبيهة-اللويحات) هي الشكل الأكثر شيوعاً، وهي حالة حوالي 85%-90%
من مرضى الصدفية. تظهر الصدفية اللويحية عادةً على شكل مناطق مرتفعة من
الجلد الملتهب مغطاة بجلد متقشر أبيض فضي. تسمّى هذه المناطق باللويحات
وتكون أكثر شيوعاً في المرفقين والركبتين وفروة الرأس والظهر. يتضمن احمرار
الجلد الصدفي (صدفية محمرة للجلد) ظهور التهاب واسع النطاق وتقشّر معظم
سطح الجسم. وقد يصاحبه جفاف شديد وحكة وتورم وألم. غالباً ما ينتج ذلك عن
تفاقم الصدفية اللويحية بشكلٍ مستقر، لا سيما بعد انسحاب الهرمونات القشرية
السكرية الجهازي المفاجئ. يمكن أن يكون هذا النوع من الصدفية قاتلاً وذلك
لأن الالتهاب الشديد والتقشّر يعطّل قدرة الجسم على التنظيم الحراري وأداء
وظائف الحماية. 
لويحات صدفية
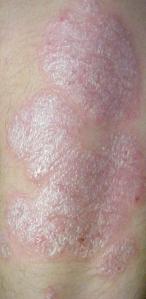
جلد مصاب بالصدفية

ذراع شخص مغطاة بالصدفية اللويحية
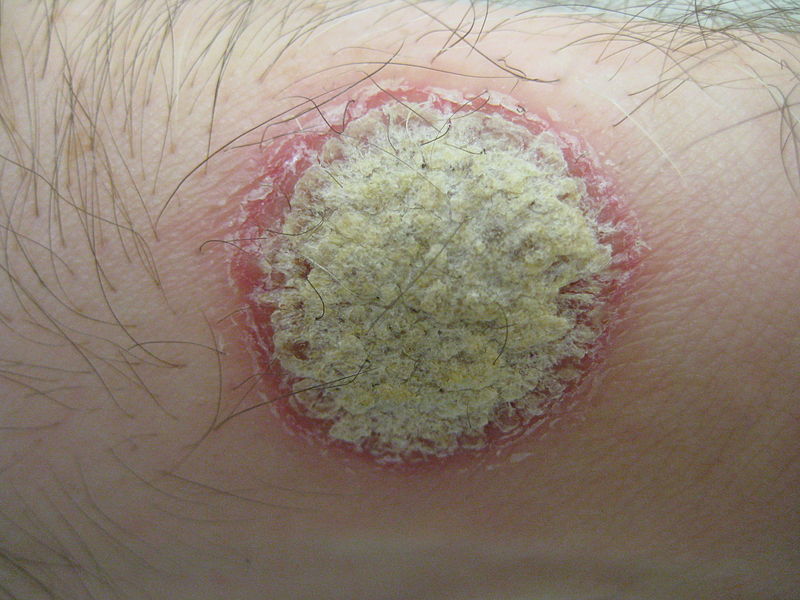
لويحة صدفية، تُظهر المركز بلون فضي محاطاً بحدود حمراء

صدفية الكفين
أشكال
أخرىثمة أنواع إضافية من الصدفية تشكّل حوالي 10% من الحالات. وتتضمن هذه
الأنواع الأشكال البثرية، والحِفاظية، والعكسية (صدفية الثنيات)،
والغرينية، والفموية والأشكال الشبيهة بالزهم.
الصدفية البثرية
صدفية بثرية شديدة.
تظهر الصدفية البثرية ككدمات مرتفعة عن سطح الجلد وتكون مليئة بالصديد (مرض جلدي).
يكون الجلد تحت البثرات وحولها أحمر اللون وليّناً.
صدفية
الثنياتتظهر صدفية الثنيات (أو الصدفية الثنيوية) على شكل بقعٍ ملساء
ملتهبة. وتؤثر عادةً في المناطق ذات الطيّات الجلدية، تحديداً حول الأعضاء
الجنسية (بين الفخذ والأربية)، وفي منطقة الإبطين وفي ثنيات الجلد على
البطن لدى زائدي الوزن وبين الأرداف وتحت الثديين. ويعتقد بأن الحرارة
والصدمات والإصابة بعدوى تلعب دوراً في تطوّر هذا الشكل غير الشائع من
الصدفية.
الصدفية
القطرويةتتميز الصدفية القطروية بظهور بعض الآفات الصغيرة المتقشرة ذات
اللون الأحمر أو الوردي، تشبه القطيرات (حطاطات). تظهر هذه البقع العديدة
على العديد من مناطق الجسم خاصة الجذع، وتظهر أيضاً على الأطراف وفروة
الرأس. غالباً ما ينجم الصدفية القطروية عن العدوى بالعقدية المقيحة خاصةً
التهاب البلعوم العقدي.
وعكس ذلك غير صحيح.
الصدفية
الحفاضيةالصدفية الحفاظية هو نوع فرعي من الصدفية الشائعة، يحدث لدى
الأطفال الرضّع، حيث تتميز بظهور حُطاطات حمراء مع قشرة فضية اللون في
منطقة الحفاضات، وقد تمتد إلى الجذع أو الأطراف. وعادةً ما يتم هذا النوع
على أنه طفح الحفاض (طفح جلدي في منطقة الحفاض).
مثال على الصدفية القطروية
الفمصدفية
الفم نادرة، على نقيض الحزاز المسطح، وهو اضطراب حليمي شائعٌ آخر، يصيب
الجلد والفم. عندما تصيب الصدفية الغشاء المخاطي للفم (أي بطانة الفم)، فقد
تكون بدون أعراض، لكن قد تظهر كلويحات بيضاء أو رمادية صفراء. اللسان
المشقق هو العرض الأكثر شيوعً عند المصابين بالصدفية الفموية، ويحدث عند
حوالي 6.5-20% من المصابين بالصدفية التي تصيب الجلد. يكون المظهر المجهري
للغشاء المخروطي للفم المتاثر باللسان الجغرافي (التهاب الفم المهاجر) شبيه
إلى حدٍ بعيد بمظهر الصدفية. لكن، فشلت الدراسات الحديثة في إظهار الصلة
بين الحالتين.
الصدفية
شبيهة بالمثيةالصدفية شبيهة بالمثية هي شكل شائع من أشكال الصدفية بنفس
المظاهر السريرية للصدفية والتهاب الجلد الدهني، وقد يصعب التمييز بينها
وبين التهاب الجلد الدهني. يظهر هذا الشكل من أشكال الصدفية على شكل لويحات
حمراء ذات قشور دهنية تظهر في المناطق ذات الغدد الدهنية الكثيفة، كفروة
الرأس والجبهة والطية الأنفية (الطيات الجلدية بجانب الأنف، والجلد المحيط
بالفم، وجلد الصدر فوق عظم القص والطيات الجلدية الأخرى.
التهاب
المفاصل الصدافيالتهاب المفصل في الصدفية هو شكل من أشكال التهاب المفاصل
المزمنة، التي أعراضها السريرية متغيرة للغاية وترتبط غالباً بالصدفية
الجلدية وصدفية الأظافر. تشتمل عادةً على التهاب مؤلم في المفاصل والتهاب
الغشاء الزلالي، ويمكن أن يحدث في أي مفصل، لكنه الحالة الأكثر شيوعاً تؤثر
على مفاصل الأصابع وأصابع القدمين. كما يمكن أن يؤدي إلى تورم الأصابع
وأصابع القدمين بما يعرف التهاب الأصابع. يمكن أن يؤثر التهاب المفاصل
الصدفي أيضاً على الوركين والركبتين والعمود الفقري (التهاب الفقار والتهاب
المفصل العجزي الحرقفي)). تتطور لدى حوالي 30% من الأفراد المصابين
بالصدفية حالة التهاب المفاصل الصدفي. تميل المظاهر الجلدية للصدفية للحدوث
قبل ظهور مظاهر التهاب المفاصل في حوالي 75% من الحالات.
تغيّرات الأظافر

صدفية في الظفر مع تنقّر واضح. 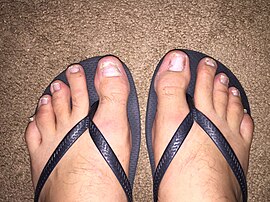
صورة توضح تأثير الصدفية على أظافر القدمين.
الصدفية
التي يمكن أن تؤثر على الأظافر تنتج مجموعة متنوعة من التغييرات على مظهر
الأظافر أصابع اليدين والقدمين. تحدث الصدفية في الأظافر عند حوالي 40-45%
من الأشخاص المصابين بصدفية الجلد، وتحدث لدى 80-90% من الأشخاص المصابين
بالتهاب المفاصل الصدفي. تتضمن هذه التغيرات تنقّر الأظافر (تظهر نقر بحجم
رأس الدبوس في الظفر لدى 70% من حالات صدفية الأظافر)، وابيضاض الأظافر
والنزف الشظوي، وتلون الأظافر باللون الأصفر-الأحمر المعروف ببقع الزيت أو
بقعة السلمون، والجفاف وسماكة الجلد تحت الظفر (فرط التقرّن تحت الجلد)
وانفكاك الظفر وتفتته.
العلامات
الطبيةإضافة إلى مظهر وانتشار الطفح الجلدي وتوزّعه، يمكن أن يرجع الأطباء
لعلامات طبية محددة للمساعدة في التشخيص. قد تشمل هذه العلامات علامة
أوسبتز (نزف شديد عند إزالة القشور) أو ظاهرة كوبنر (آفات الجلد الصدفية
الناجمة عن الرضوض)، والحكة والألم المتمركز في الحطاطات واللويحات.
الأسباب
أسباب الصدفية غير مفهومة تماماً، لكن يوجد عدة نظريات حول الأسباب.
الوراثة
طالع أيضًا: قائمة أليلات مستضدات الكريات البيضاء المرتبطة بالحالات الجلدية عند الإنسان
حوالي
ثلث المصابين بالصدفية لديهم تاريخ عائلي للمرض؛ وقد حدّد الباحثون الموقع
الكروموسومي الوراثي المرتبط بهذه الحالة. تشير الدراسات التي تُجرى على
التوائم إلى أن نسبة إصابة أحد التوأمين بالصدفية إذا كان التوأم الآخر
مصاباً تبلغ 70%. أما نسبة فرصة الإصابة لدى التوائم غير المتطابقة فتبلغ
20%. تشير هذه النتائج إلى أن القابلية الوراثية والاستجابة البيئية من
العوامل التي تؤثر في تطوير الصدفية.للصدفية مكون وراثي قوي، ترتبط بها
العديد من الجينات، لكن ليس من الواضح للآن كيف تعمل هذه الجينات معاً.
معظم الجينات التي تم تحديدها تتعلق بالجهاز المناعي، تحديداً معقد التوافق
النسيجي الكبير والخلية التائية. الدراسات الوراثية ذات قيمة نظراً
لقدرتها على تحديد الآليات الجزيئية والمسارات لإجراء المزيد من الدراسات
ولدراسة الأدوية المحتملة المستهدفة.حدد الارتباط الجيني تسعة مواضع على
كروموسومات مختلفة ترتبط بالصدفية. تعرف هذه المواضع بقابلية الصدفية 1 إلى
9 (PSOR1 إلى PSORS9). توجد ضمن هذه المواضع جينات لها علاقة بمسارات تسبب
الالتهاب. ثمة طفرات مختلفة معينة موجودة في هذه الجينات. حدّدت مسوحات
الجينيوم واسعة النطاق جينات أخرى تبدّلت إلى متغيرات مميزة في الصدفية.
تعبّر بعض هذه الجينات عن بروتينات الإشارات الالتهابية التي تؤثر على
الخلايا في الجهاز المناعي التي ترتبط أيضاً بالصدفية. وتشارك بعض هذه
الجينات أيضاً في أمراض المناعة الذاتية الأخرى.المحدد الرئيسي هو الموضع
PSORS1، إذ ربما يمثل 35%-50% من مورثات الصدفية.
فهو
يتحكم بالجينات التي تؤثر على الجهاز المناعي أو تشفير بروتينات الجلد
المفرطة في الصدفية. يقع هذا الموضع في الكروموسوم 6 في معقد التوافق
النسيجي الكبير، الذي يتحكم في الوظائف المناعية المهمة.
ثمة
جينان رئيسيان في جهاز المناعة قيد الاختبار وهما الوحدة الفرعية بيتا
للإنترليوكين-12 (IL12B) على الكروموسوم 5، والذي يعبر عن إنترليوكين-B12،
والجين IL23R على الكروموسوم 1 الذي يعبر عن المستقبل إنترليوكين-23، وله
علاقة بتمايز الخلايا التائية. يرتبط المستقبل إنترليوكين-23 والوحدة
الفرعية IL12B بقوة بالصدفية. تشارك الخلايا التائية في العملية الالتهابية
التي تسبب الصدفية. توجد هذه الجينات على المسار الذي ينظم عامل نخر الورم
ألفا والعامل النووي κB، وهما جينان يرتبطان بالالتهاب. مؤخراً، تم تحديد
أول جين يرتبط مباشرةً بمرض الصدفية. إن حدوث طفرة نادرة في الجين المشفر
لبروتين CARD14 بالإضافة إلى محفز بيئي أمران كافيان للتسبب بصدفية بلاك
(وهي أكثر أشكال الصدفية شيوعاً).
نمط
الحياةتشمل الحالات المُبلّغ عنها التي تزيد من تفاقم الصدفية: الالتهابات
المزمنة والإجهاد والتغييرات الموسمية والمناخية. من الأمور الأخرى التي
تفاقم الحالة: الماء الساخن، آفات الجلد الصدفية المخدرة، جفاف الجلد،
الاستهلاك المفرط للكحول، التدخين، السمنة.
فيروس
نقص المناعة البشريةمعدل الإصابة بالصدفية لدى الأفراد المصابين بفيروس
العوز المناعي البشري مماثل لمعدل إصابة الأفراد غير المصابين، لكن تكون
الصدفية لدى الأشخاص المصابين بهذا الفيروس أكثر حدة. تحدث الإصابة بالتهاب
المفاصل الصدفي بمعدل أكبر لدى المصابين بفيروس نقص المناعة البشرية
المصابين بالصدفية مقارنةً بالأشخاص غير المصابين بالعدوى. تتميز الاستجابة
المناعية لدى المصابين بفيروس نقص المناعة البشرية بوجود إشارات خلوية من
المجموعة الفرعية 2 للخلايا التائية المساعدة +CD4، في حين تتميز الاستجابة
المناعية في الصدفية الشائعة بنمط من الإشارات الخلوية الخاصة بالمجموعة
الفرعية 1 للخلايا التائية المساعدة +CD4 وكذلك خلايا تي المساعدة Th17. من
المفترض أن تضاؤل وجود الخلايا التائية +CD4 يسبب تنشيطا زائدا للخلايا
التائية +CD8 وهو الأمر الذي يؤدي إلى تفاقم الصدفية لدى المصابين بفيروس
نقص المناعة البشرية. غالباً ما تكون الصدفية لدى هؤلاء المصابين شديدة،
وقد لا يمكن علاجها بالعلاجات التقليدية.
بالنسبة
للمصابين الذين يعانون من الصدفية على المدى الطويل، والتي يمكن السيطرة
عليها جيداً، يمكن أن تؤدي الإصابة بفيروس نقص المناعة إلى حدوث إصابة
شديدة بالصدفية و\أو التهاب المفاصل الصدفي.
الميكروباتوُصف
بأن الصدفية تحدث بعد الإصابة بالتهاب البلعوم العقدي، وقد تتفاقم بسبب
إصافة الجلد أو القناة الهضمية بميكروبات المكورة العنقودية الذهبية،
والملاسيزية، والمبيضة البيضاء
الأدويةقد
تحدث الصدفية المستحثّة بالعقاقير بسبب محصرات بيتا، أو الليثيوم، أو
مضادات الملاريا، أو الأدوية اللاستيرويدية المضادة للالتهابات، أو
التيربينافين، أو حاصرات قنوات الكالسيوم، أو كابتوبريل، أو غليبنكلاميد،
أو عامل تحفيز مستعمرات الخلايا المحببة، أو الإنترلوكينات، أو
الإنترفيرونات، أو أدوية تخفيض شحميات الدم، والمفارفة أنها قد تحدث أيضاً
بسبب مثبط عامل نخر الورم مثل إنفليكسيماب أو أداليموماب. يمكن أن يؤدي
انسحاب الكورتيكوستيرويدات (كريم الستيرويد الموضعي) إلى تفاقم الصدفية
بسبب التأثير المرتدّ.
الآليةتتميّز
الصدفية بنمو مفرط وسريع غير طبيعي على البشرة. ينتج النمو غير الطبيعي
لخلايا الجلد (خاصةً خلال التئام الجروح والوفرة المفرطة لهذه الخلايا من
تسلسل الأحداث المَرَضية في الصدفية. تُستبدل خلايا الجلد كل 3-5 أيام في
حالات الصدفية، في حين أن المعدل الطبيعي يكون كل 28-30 يوماً. يُعتقد أن
هذه التغييرات تنتج عن نضوج الخلايا الكيراتينية قبل أوانها بسبب سلسلة من
الالتهابات التي تحدث في طبقة الأدمة بما في ذلك الخلايا المتغصنة،
والخلايا البلعمية والخلايا التائية (ثلاثة أنواع فرعية من خلايا الدم
البيضاء). تنتقل هذه الخلايا المناعية من طبقة الأدمة إلى طبقة البشرة
وتفرز إشارات التهابية كيميائية (سيتوكينات) مثل IL36G، عامل نخر الورم
ألفا، إنترلوكين 1، إنترلوكين 6، إنترلوكين-22. يُعتقد أن هذه الإشارات
الالتهابية المفرزة تحفّز الخلايا القرنية لتتكاثر. تفيد إحدى النظريات أن
الصدفية تنطوي على وجود عيب في خلايا تي التنظيمية، وفي السيتوكين التنظيمي
إنترلوكين-10.تم التعرّف على الطفرة الوراثية (الجينية) للبروتينات
المشاركة في قدرة الجسم على العمل كحاجز بأنها علامات على قابلية تطوّر
الصدفية.يعمل الحمض النووي الريبوزي منقوص الإكسجين المنبعث من الخلايا
الميتة كحافز التهابي في الصدفية ويحفّز المستقبلات في بعض الخلايا
المتغصنة، التي تنتج بدورها السيتوكين إنترفيرون-ألفا. استجابةً لهذه
الرسائل الكيميائية المنبعثة من الخلايا المتغصنة والخلايا التائية، تفرز
الخلايا الكيراتينية أيضاً سيتوكينات مثل إنترلوكين-1، وإنترلوكين-6، وعامل
نخر الورم ألفا، وهذا يشير إلى وجود خلايا التهابية تحفّز تطوّر التهاب
إضافي.تجسّر الخلايا المتغصّنة بين المناعة الفطرية والجهاز المناعي
التكيفي. وتزيد في حالة وجود الجروح الصدفية وتحث على تكاثر الخلايا
التائية والخلايا التائية المساعِدة من النوع الأول (Th1). يمكن أن يقلل
العلاج المناعي المستهدف والعلاج بالسورالين والعلاج بالأشعة فوق البنفسجية
من عدد الخلايا المتغصنة ويحفز إفراز السيتوكين من الخلايا التائية
المساعدة من النوع الثاني بدلاً من سيتوكين الخلايا التائية المساعدة من
النوع الأول والخلايا التائية Th17. تنتقل خلايا تي الصدفية من الأدمة إلى
البشرة وتفرز الإنتروفيرون-γ وإنترلوكين 17. من المعروف أن إنترلوكين-23
يحفز إنتاج أنترلوكين-17 وإنترلوكين-22. يعمل إنترلوكين-22 ضمن تركيبة مع
إنترلوكين-17 على حثّ الخلايا الكيراتينية لإفراز سيتوكينات جاذبة للخلايا
المتعادلة.
التشخيصيعتمد
تشخيص مرض الصدفية عادةً على مظهر الجلد. فالجلد المصاب بالصدفية يتميز
بكونه متقشّراً، ووجود اللويحات الحمامية والحطاطات والبقع الجلدية التي
تكون مؤلمة مصاحبة للحكة. وفي التشخيص، لا يلزم إجراء اختبارات دم خاصة أو
اتخاذ إجراءات تشخيصية معينة.يتضمن التشخيص التفريقي للصدفية ملاحظة
الحالات الجلدية المماثلة في المظهر مثل التهاب الجلد الدرهمي والتهاب
الجلد الدهني والنخالية الوردية (إذ قد يتم الخلط بينها وبين الصدفية)
والتهاب الظفر الفطري (وقد يتم الخلط بينه وبين صدفية الأظافر) واللمفوما
الجلدية تائية الخلايا (50% من المصابين بهذا السرطان يشخّصون خطأ بأنهم
مصابون بالصدفية) ويحتمل أيضاً الخلط بين الصدفية وبين المظاهر الجلدية
المصاحبة للأمراض الجهازية مثل طفح الزُهري.إن لم تكن نتيجة الفحص السريري
مؤكدة، قد يتم أخذ خزعة من الجلد (كشطة من الجلد) لاستبعاد الاضطرابات
الجلدية الأخرى وتأكيد التشخيص. سيُظهر جلد الخزعة في الفحص المجهري وجود
تعجرات (تداخل البشرة مع الأدمة). الشواك هو ميزة هيستولوجية أخرى تدل على
وجود الصدفية غالباً ما لا تكون الطبقة الحبيبية للبشرة موجودة أو قد تكون
ناقصة بشكلٍ كبيرة في حالة الصدفية؛ كما أن الخلايا الجلدية في الطبقة
المتقرّنة تكون غير طبيعية ولا تكون ناضجة بالكامل. على عكس نظيراتها من
الخلايا الناضجة، تحافظ هذه الخلايا السطحية على أنويتها. يمكن تصوّر
اختراق الالتهابات للجلد في الفحص المجهري، وذلك عند فحص أنسجة الجلد
وأنسجة المفاصل المصابة بالصدفية. فأنسجة طبقة البشرة المصابة بالتهاب
الصدفية تحوي العديد من خلايا CD8+ T في حين أن سيطرة خلايا CD4+ T تجعل
الالتهاب يتغلغل في طبقة الجلد والمفاصل.
التصنيف
من حيث المورفولوجيا
نوع الصدفية رمز ICD-10
صدفية شائعة L40.0
صدفية بثرية متعممة L40.1
التهاب جلد الأطراف المستمر L40.2
بثار الراحتين والأخمصين L40.3
صدفية قطرية L40.4
التهاب المفصل في الصدفية L40.50
التهاب الفقار الصدفي L40.53
صدفية الثنيات L40.8
تصنّف
الصدفية على أنها اضطراب حطاطي وتُقسم إلى فئات مختلفة حسب الخصائص
النسيجية. تتضمن هذه الخصائص الصدفية اللويحية، والصدفية البثرية، والصدفية
القطرية، وصدفية الثنيات. لكل نوع من هذه الأنواع رمز مخصص من المراجعة
العاشرة للتصنيف الدولي للأمراض. كما يمكن تصنيف الصدفية إلى أنواع غير
مرضية وأمراض جلدية.
من
حيث الإمراضثمة نظام تصنيفي آخر يأخذ بعين الاعتبار العوامل الوراثية
والديمغرافية. النوع الأول يكون فيه التاريخ العائلي إيجابي، يبدأ قبل سن
الأربعين، ويرتبط بمستضد الكريات البيضاء البشرية، وHLA-Cw6. على عكس ذلك،
لا يُظهر النوع الثاني تاريخاً عائلياً، بل يظهر بعد سن الأربعين، ولا
يرتبط بـ HLA-Cw6. يمثّل النوع الأول حوالي 75% من المصابين بالصدفية.أثار
تصنيف الصدفية كمرضٍ مناعيٍ ذاتي نقاشات كبيرة. فقد اقترح الباحثون وصفاً
مختلفاً لمرض الصدفية والتهاب المفاصل الصدفي؛ فقد صنّفها بعضهمم على أنها
من أمراض المناعة الذاتية في حين صنّفها آخرون على أنها متميّزة عن أمراض
المناعة الذاتية، بل صنفوها على أنها أمراض التهابية ناتجة عن اضطراب
المناعة.
من حيث الوخامة (الشدّة)
توزيع وخامة الصدفية
لا
يوجد توافق في الآراء حول كيفية تصنيف درجة وخامة الصدفية. تمّ تعريف
الصدفية الطفيفة كنسبة المئوية من مساحة سطح الجسم (BSA) أقل أو تساوي 10،
وتكون درجة مؤشر خطورة منطقة الصدفية (PASI) أقل أو تساي 10، ومؤشر جودة
حياة الجلد أقل أو تساوي 10. أما الصدفية المتوسطة إلى الشديدة فتكون نسبة
مساحة سطح الجسم المصاب أكبر من 10 ومؤشر خطورة منطقة الصدفية أكبر من 10
ومؤشر جودة حياة الجلد أكبر من 10.أما مؤشر جودة حياة الجلد DLQI فهو أداة
تتضمن 10 أسئلة تستخدم لقياس تأثير العديد من الأمراض الجلدية على الأداء
اليومي للجلد. يتراوح المقياس في هذا المؤشر بين 0 (الحد الأدنى للاعتلال)
إلى 30 (الحد الأقصى للاعتلال)، ويُحسب المقياس بأخذ جميع الإجابات
بالاعتبار حيث تعطى كل إجابة من 0 إلى 3 نقاط، وعندما يكون المجموع قيمة
مرتفعة فهذا يشير إلى اعتلال أكبر.مؤشر شدة منطقة الصدفية هو أداة القياس
الأكثر استخداماً لتحديد شدة مرض الصدفية. حيث يقيّم هذا المؤشر شدة المرض
والمنطقة المصابة ويجمع هذين العاملين في درجة واحدة ذات مقياس من 0 (لا
يوجد مرض) حتى 72 (الحد الأقصى من المرض). مع ذلك، قد لا يكون استخدام هذا
المؤشر عملياً خارج نطاق الأبحاث، ما أدى إلى ظهور محاولات لتبسيط المؤشر
حتى يمكن استخدامه سريرياً.
طرق علاج الصدفية
مخطط سلم علاج الصدفية
لا
يوجد علاج متاج للصدفية، لكن توجد خيارات علاج عديدة. عادةً ما تستخدم
العوامل الموضعية للحالات الخفيفة، والعلاج الضوئي بالأشعة فوق البنفسجية
للحالات المعتدلة، والعوامل المجموعية للحالات الشديدة.
العلاجات
الموضعيةتعتبر مستحضرات الكورتيكوستيرويد الموضعية أكثر الأدوية فعاليةً
عند استخدامها لمدة 8 أسابيع متواصلة؛ وقد وجد أن الريتينويدات وقطران
الفحم ذات فائدة محدودة ولا تتعدى كونها عاملاً إيحائياً معنوياً للعلاج.
لوحظت فائدة أكبر للكورتيكوستيرويدات القوية جداً مقارنةً بالكورتيكوستيرويدات القوية.
وجد
أن الباريكالسيتولات مثل باريكالسيتول تتفوق على العلاجات البديلة. كما
كان العلاج الذي يجمع بين استخدام فيتامين دي والكورتيكوستيرويد كان أفضل
من استخدام كل منهما على حدا، كما تفوق فيتامين د على قطران الفحم في علاج
الصدفية اللويحية المزمنة.لعلاج صدفية فروة الرأس، وجدت دراسة مراجعة أجريت
عام 2016 أن العلاج المزدوج المكون من نظائر فيتامين د والكورتيكوستيرويد
ات الموضعية أو العلاج الأحادي بالكورتيكوستيرويد يكون أكثر فعالية وأمناً
من استخدام نظائر فيتامين د الموضعية وحدها. نظراً لعوامل الأمان المتشابهة
بينها والفائدة الأقل للعلاج المزدوج مقارنة بالعلاج الأحادي، يبدو أن
العلاج الأحادي بالكورتيكوستيرويد مقبولاً كعلاج على المدى القصير.تفيد
الكريمات المرطبة والمطرّيات مثل الزيوت المعدنية والفازلين وكالسيبوتريول
والكريمات المحتوية على اليوريا (عبارة عن مطهّر من الزيت الممزوج بالماء)
تفيد في التخلص من لويحات الصدفية. وقد وجد أن بعض المطرّيات أكثر فعالية
في إزالة لويحات الصدفية عندما تستخدم مع العلاج بالضوء. لكن، لا يوجد
تأثير لبعض المطريات في التخلص من اللويحات وقد تحدّ من اللويحات التي يمكن
التخلص منها بالعلاج الضوئي. ومثال ذلك المطريات المحتوية على حمض
الساليسيليك (وهو مماثل لدواء بابا (PABA)، ويوجد عادةً في الكريمات
الواقية من الشمس، ومن المعروف أنه يتداخل مع العلاج بالضوء للصدفية. كما
وجد أن استخدام زيت جوز الهند كمطرٍّ في علاج الصدفية يقلل من التخلص من
اللويحات في العلاج الضوئي. قد يساعد وضع الكريمات والمراهم الدوائية
مباشرةً على لويحات الصدفية في الحدّ من الالتهاب وإزالة القشرة المتراكمة
والحد من تسلخ الجد وتنظيف الجلد المصاب باللويحات. كما يشيع استخدام
المراهم والكريمات المحتوية على كورتيكوستيرويد أو ديثرانول أو قطران الفحم
(مثل ديسوكسيميتازون) وفلوسينونيد ونظائر باريكالسيتول3 وريتينويدات.
تستخدم أطراف الأصابع في تحديد مقدار العلاج الموضعي الذي يجب استخدامه.
)
قد
يكون الباريكالسيتول مفيداً مع الإستيرويد؛ لكنه إن استخدم بمفرده يكون
معدل الآثار الجانبية أعلى. قد يتم السماح باستخدم مقدار أقل من
الإسترويدات.ثمة علاج موضعي آخر يُستخدم لعلاج الصدفية وهو العلاج
بالاستحمام بالمياه المعدنية، ويتضمن ذلك عمل حمامات يومية في البحر الميت.
ويتم ذلك عادةً لمدة 4 أسابيع مع الاستفادة من التعرض للشمس على وجه
التحديد الأشعة فوق البنفسجية. هذا العلاج مرتفع التكاليف وقد تم الترويج
له كطريقة فعالة لعلاج الصدفية دون استخدام الأدوية. يسجل انخفاض مؤشر
انتشار وشدة الصدفية أكثر من 75% وتلاحظ انخفاض في شدة المرض لعدة أشهر. في
هذا العلاج قد تكون الأعراض خفيفة مثل الحكة والالتهاب الجريبي وحروق
الشمس وتبكل الجلد وقد ذكرت مخاطر نظرية ترتبط بسرطان الجلد أو الميلانوما.
لكن، توصلت دراسات حديثة إلى أنه لا يبدو أن زيادة خطر الإصابة بالأورام
الميلانينية تزيد على المدى الطويل. لكن البيانات بخصوص سرطان الجلد غير
الميلانومي غير محسمومة، لكنها تدعم فكرة أن العلاج يرتبط بزيادة خطر حدوث
أشكال حميدة من إصابات الجلد من أشعة الشمس مثلاً، على سبيل المثال لا
الحصر، تَنكُّسُ النَّسِيْجِ المَرِن السَّفْعِيّ والبقعة الكبدية. يعتبر
العلاج بالاستحمام في مياه البحر الميت فعالاً لالتهاب المفاصل الصدفي.
المعالجة
الضوئية بالأشعة فوق البنفسجيةاستخدم العلاج بالضوء المتمثل بأشعة الشمس
لعلاج الصدفية منذ فترة طويلة. الأشعة فوق البنفسجية ذات الطول الموجي بين
311-313 نانومتر هي الأكثر فعالية، وقد تمّ تطوير مصابيح خاصة لهذه الغاية.
يجب التحكم بفترة التعرض للأشعة لتجنّب الإفراط في التعرض وحرق الجلد. يجب
أن تكون مصابيح الأشعة فوق البنفسجية بمؤقّت ليعمل على إيقاف تشغيل
المصباح عندما يتنهي الوقت. كما يتم تحديد كمية الضوء المستخدمة حسب نوع
جلد المصاب. يشار إلى أن زيادة معدلات الإصابة بالسرطان جراء المعالجة تبدو
قليلة. أثبت العلاج بالأشعة فوق البنفسجية ضيقة النطاق فعالية مماثلة
للعلاج بالسورالين والأشعة فوق البنفسجية. أجري تحليل وصفي عام 2013، لم
يجد فرقاً في الفعالية بين هاتين الطريقتين في علاج الصدفية، لكن العلاج
بالأشعة فوق البنفسجية ضيقة النطاق يكون أكثر ملائمة بالعادة. من المشاكل
التي تحيط باستخدام العلاج الضوئي السريري صعوبة الوصول لهذا العلاج
بالنسبة للعديد من المرضى. حيث لا تتوفر مصادر العلاج الضوئي السريري
دائماً خاصةً بعدم توفّر أخصائي أمراض جلدية متخصص بالعلاج بالضوء. يستخدم
العديد من الأشخاص التسمير في العيادات كعلاج للصدفية؛ لكن ثمة قلق بشأن
استخدام أجهزة التسمير التجارية التي تطبق جرعات من الأشعة فوق البنفسجية
بشكلٍ أساسي. وجدت إحدى الدراسات أن الصدفية اللويحية تستجيب لجرعات
الحمامى سواء كانت UVA أو UVB، لأن التعرض لأي منهما يسبب تبدد لويحات
الصدفية. وتتطلب المزيد من الطاقة للوصول إلى جرحات الحمامى باستخدام UVA.
ثمة آلية رئيسية للعلاج بالأشعة فوق البنفسجية ضيقة النطاق وهي تحريض تدمير
الحمض النووي الريبوزي منقوص الأكسجين بصورة مثنويات البيريميدين. هذا
النوع من العلاج الضوئي مفيد في علاج الصدفية لأن تكوين هذه الجزيئات
الثنائية (دايمرات) يتداخل مع دورة الخلية ويوقفها. وإيقاف دورة حياة
الخلية بفعل الأشعة فوق البنفسجية ضيقة النطاق يقاوم الانقسام السريع
لخلايا الجلد في حالة الصدفية. تم التثبت من نشاط العديد من أنواع الخلايا
المناعية الموجودة في الجلد بشكلٍ فعال عن طريق العلاج بالأشعة فوق
البنفسجية ضيقة النطاق. أما الأثر الجانبي الأكثر شيوعاً على المدى القصير
لهذا النوع من العلاجات فهو احمرار الجلد؛ في حين أن الأثر الجانبي الأقل
شيوعاً فهو تبثر الجلد المعالَج، وتهيّج العينين ويتمثّل في التهاب
الملتحمة أو التهاب القرنية، وقد يحدث هربس الشفة بسبب إعادة تنشيط فيروس
الهربس البسيط في الجلد المحيط بالشفتين. عادة ما يتم توفير حماية للعينين
أثناء العلاج بالضوء.
العوامل المجموعية (الجهازية)



ليست هناك تعليقات:
إرسال تعليق