التهاب الخبايا- من ويكيبيديا، الموسوعة الحرة
التهاب الخبايا
معلومات عامة
من أنواع اعتلال معوي، والتهاب المستقيم
الموقع التشريحي غدة معوية
التهاب سخايا بؤري وورم حبيبي، بقع الهيماوكسيلين والإوسين
=========
مرض منيير=
من ويكيبيديا، الموسوعة الحرة
Ménière's disease

صورة مجهرية تظهر التهاب الخبايا في حالة من مرض كرون، بقع الهيماوكسيلين والإوسين
التهاب الخبايا (بالٳنجليزية: Cryptitis) في علم الأنسجة، يشير التهاب الخبايا إلى التهاب في الأمعاء.
التهاب الخبايا هو اكتشاف هيستوباثولوجي غير محدد يمكن رؤيته في عدة حالات، مثل التهاب الأمعاء، مرض الخلايا المختلفة، التهاب القولون الاشعاعي،
التهاب القولون المعدي.
صور إضافية

التهاب خبايا، بقع الهيماوكسيلين والإوسين
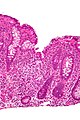
التهاب سخايا بؤري وورم حبيبي، بقع الهيماوكسيلين والإوسين


أذن داخلية
معلومات عامة
الاختصاص طب الأنف والأذن والحنجرة
من أنواع اضطراب جيني، ومرض
الإدارة
حالات مشابهة مرض مينيترييه
الوبائيات
انتشار المرض
0.0019
==
مرض مينيير (بالإنجليزية: Ménière's disease) هو عبارة عن اضطراب في الأذن الداخلية قد يؤثر على السمع والتوازن بدرجات متفاوتة. يتميز المرض بحدوث نوبات من الدوار والطنين وفقدان تصاعدي في حاسة السمع، وعادة ما يحدث في أذنٍ واحدة. سُمي هذا المرض نسبة إلى الطبيب الفرنسي بروسبر مينيير الذي قام باكتشافه، والذي كان أول من بيّن في مقال نُشر عام 1861 أن حدوث الدوار يعزى إلى اضطرابات الأذن الداخلية. تؤثر الحالة على الأشخاص بشكل مختلف؛ وقد تتباين في الحدّة من كونها تسبب انزعاجًا طفيفًا إلى كونها إعاقةً مزمنةً تبقى مع الشخص طوال حياته.

مخطط سمعي يوضح ضعف سمع طبقة الصوت المنخفضة
تتنوع أعراض مرض مينيير؛ ولايعاني كل المرضى من الأعراض نفسها. ومع ذلك فإن مرض مينيير الكلاسيكي تم وصفه مع الأعراض الأربعة التالية:
نوبات دورية من الدوار الدوراني أو الدوخة.
صمم تصاعدي متقلب يحدث في أذن واحدة أو في الأذنين عادة مع الترددات المنخفضة.طنين في أذن واحدة أو في الأذنين.
إحساس بالامتلاء أو الضغط في أذن واحدة أو في الأذنين.
يبدأ مرض مينيير عادة مع وجود عارض واحد ويبدأ في التصاعد. إلا أنه ليس من الضروري أن تتواجد كل الأعراض أمام الطبيب كي يشخص المرض. إن وجود أعراض متعددة في نفس الوقت يجعل تشخيص المرض مرجحا أكثر من وجود أعراض مختلفة في أوقات منفصلة. قد تكون نوبات الدوران الدوراني عنيفة ومسببة للعجز ولايمكن توقعها وتستغرق فترة حدوثها دقائق إلى ساعات، لكنها بشكل عام لا تتجاوز فترة 24 ساعة. إلا أن بعض المرضى قد يعانون من حدوث نوبات مُطوّلة تستغرق وقتا يتراوح بين أيام متعددة إلى أسابيع متعددة وتسبب غالبا عجزا شديد للمريض. يتوافق ذلك مع حدوث زيادة في حجم صوت الطنين وصمم مؤقت لكن مؤثر في نفس الوقت. قد يتحسن السمع بعد النوبة لكن غالبا مايصبح أكثر سوءا. في بعض الأحيان يصاحب الدوار حدوث غثيان وقيء وتعرق وهي أعراض مصاحبة للدوار وليست أعراض مرض مينيير.يعاني بعض المرضى مما يطلق عليه بشكل غير علمي اسم «نوبات هبوط» – وهي عبارة عن نوبة شديدة مفاجئة من الدوخة أو الدوار والتي تؤدي إلى سقوط المريض بدون إشعار. في حال لم يتم إجلاسه. تحدث نوبات الهبوط بشكل أكبر في مرحلة متأخرة من المرض ولكنه قد يحدث في أي وقت. قد يعاني المرضى أيضا من الشعور بأنه يتم دفعهم أو سحبهم. قد يجد بعض المرضى استحالة في الوقوف لبعض الوقت حتى انتهاء النوبة أو بدء تأثير الدواء.وبالإضافة إلى ضعف السمع فقط تبدو الأصوات كأصوات معدنية أو مشوهة وقد يشعر المرضى بحساسية غير اعتيادية للضوضاء قد يعاني بعض المرضي أيضا من الرأرأة أو حركات تشنجية إيقاعية لايمكن التحكم بها وتكون عادة في خط أفقي بما يمثل الدور الأساسي للاتزان اللابصري في تنسيق حركات العين.
الصداع النصفيهناك احتمالية حدوث للصداع النصفي بشكل أكبر في مرض مينيير. بالإضافة إلى أن الصداع النصفي يؤدي إلى قابلية حدوث مرض مينيير مع الصداع النصفي. إن الفارق بين الدوار المصاحب للصداع النصفي ومرض مينيير هو أن الدوار المصاحب للصداع النصفي قد يستمر لمدة أطول من 24 ساعة.
السببمرض مينيير هو عبارة عن مرض مجهول السبب لكن يُعتقد أنه متعلق باستسقاء اللمف الداخلي أو زيادة السوائل في الأذن الداخلية. يُعتقد أن سائل اللمف الداخلي يطفح من قنواته الطبيعية في الأذن ويسري في المناطق الأخرى مسببة تلفها. يطلق على ذلك اسم استسقاء. يحتوي تجويف الأذن الغشائي - جهاز من الأغشية داخل الأذن - على سائل يطلق عليه اسم اللمف الداخلي. قد تتمدد الأغشية مثل البالون عندما يرتفع الضغط ويتم إعاقة التصريف.
قد يكون ذلك مرتبطا بانتفاخ كيس اللمف الداخلي أو أنسجة أخرى في الجهاز الدهليزي للأذن الداخلية والمسؤول عن حاسة الإتزان في الجسم. في بعض الحالات، قد يحدث انسداد لقناة اللمف الداخلي من خلال نسيج نُدبي أو قد تكون ضيقة منذ الولادة. في بعض الحالات قد يكون هناك إفراز للسائل بشكل كثيف جدا من خلال الخطوط الوعائية. ربما تحدث الأعراض عند حدوث عدوى في الأذن الوسطى أو صدمة في الرأس أو عدوى في القناة التنفسية العلوية أو باستخدام الأسبرين أو تدخين التبغأو تناول الكحوليات. وقد تتفاقم بشكل أكبر بالتناول المفرط للأملاح في بعض المرضى.
كان من المقترح أيضا حدوث أعراض مينيير في العديد من المرضى بسبب الآثار الضارة لفيروس هيربس(الحلأ).
توجد الفيروسات الهربسية في معظم الأفراد في حالة خاملة. اقترح البعض أن إعادة تنشيط الفيروس تحدث عندما تنخفض المناعة بسبب عامل ضغط مثل الرض أو العدوى أو الجراحة (تحت التخدير الكلي). تبدأ بعد ذلك الأعراض في الظهور بشكل أكبر كلما تقدم الفيروس في تدمير تركيب الأذن الداخلية.
من الممكن أن تظهر أعراض مرض مينيير في أي سن، لكنها تبدأ بشكل رئيسي بين سن 30 و 60 ويستهدف الرجال بشكل أكبر قليلا من النساء. قد يؤثر الصمم على كلا الأذنين معا أو مع فترة فاصلة متغيرة بين الأذن الأولى والثانية.تتضمن باقي الحالات التي ربما تؤدي إلى أعراض مرض مينيير كلا من متلازمة كوجان وأمراض المناعة المكتسبة في الأذن الداخلية والزهري واضطرابات الجهاز العصبي الذاتي والناسور الحول ليمفاوي والتصلب اللويحي وورم العصب السمعي ونقص أو إفراط الدرقية.
التشخيصيقوم الأطباء بالتشخيص عن طريق الشكوى والتاريخ الطبي. إلا أنه يتعين القيام بفحص أذن وحنجرة مُفصّل وقياس السمع وتصوير بالرنين المغناطيسي على الرأس من أجل استبعاد وجود ورم في العصب القحفي الثامن أو انفتاح القناة العلوية والتي قد تتسبب في حدوث أعراض مشابهة. ليس هناك أي اختبار محدد لمرض مينيير، يتم تشخيصه فقط عند استبعاد كل الأسباب الأخرى. في حالة اكتشاف أي من تلك الأسباب فإن ذلك يعني استبعاد حدوث مرض مينيير طبقا لتعريفة المحدد،
كمرض مجهول السبب فلايوجد سبب محدد لذلك المرض
التاريختم اكتشاف مرض مينيير منذ وقت بعيد في ستينيات القرن قبل الماضي لكنه كان مبهما نسبيا ويحتمل اشياء كثيرة في نفس الوقت. وضعت الأكاديمية الأمريكية لعلوم الأذن والحنجرة ولجنة جراحة الرأس والعنق للسمع والاتزان (AAO HNS CHE) معايير لتشخيص مرض مينيير بالإضافة إلى تصنيفه إلى فئتين فرعيتين هما: مرض مينيير القوقعي (بدون دوار) ومرض مينيير الدهليزي (بدون صمم) في عام 1972، حددت الأكاديمية معايير تشخيص مرض مينيير كما يلي:
1. صمم حسي عصبي متفاوت متصاعد. 2. نوبات دوار عرضية مميزة ومحددة تستغرق من 20 دقيقة إلى 24 ساعة بدون فقد للوعي، مع حدوث رأرأة دهليزية بشكل دائم. 3.حدوث طنين عادة. 4. تمتاز النوبات بحدوث نوبات من الانحسار والتفاقم.
في 1985 تغيرت تلك القائمة من أجل تغيير الألفاظ مثل تغيير لفظة «صمم» إلى «ضعف سمع مصاحب بوجود طنين للترددات المنخفضة بشكل محدد» وتطلب حدوث أكثر من نوبة من الدوار من أجل التشخيص. في النهاية تغيرت القائمة عام 1995 لتحدد أربع درجات من المرض:مؤكد – مرض مؤكد مع تأكيد هيستوباثولوجي (العينة النسيجية تؤكد حدوث المرض)
واضح – يتطلب حدوث نوبتين أو أكثر من الدوار المصاحب للمرض مع فقدان للسمع وطنين و/ أو شعور بامتلاء سمعي.
مرجح – حدوث نوبة من الدوار المصاحب للمرض مع باقي أعراض وعلامات المرض
محتمل – حدوث نوبة من الدوار المصاحب للمرض مع عدم حدوث فقدان للسمع.
الوقاية
يُعتقد أن بعض التغيرات البيئية والغذائية تقوم بتقليل تكرر أو شدة نوبات الأعراض. يُنصح معظم المرضى باتباع حمية منخفضة الصوديوم بحيث لايزيد عن جرام إلى 2 جرام يوميا [6]. يُنصح المرضى بتجنب الكحول والكافيين والتبغ حيث تؤدي تلك العوامل إلى اشتداد أعراض المرض. غالبا مايوصف للمريض دواء مدر للبول بشكل طفيف (مع فيتامين بي6 أحيانا). يتم عمل اختبار حساسية للعديد من المرضى من أجل معرفة ماإذا كانوا سيخضعوا لعلاج الحساسية حيث تم برهنة أن الحساسية تؤدي إلى زيادة أعراض مرض مينيير [26]
تتضمن الأدوية التي تهدف إلى تقليل الضغط داخل الأذن الداخلية كلا من: مضادات الهيستامين ومضادات الكولين والستيرويدات ومدرات البول [6]. ويبدو أن هناك مستقبل واعد للأجهزة التي تقوم بتوليد نبضات ذات ضغط دقيق عبر طبلة الأذن ويتم استخدامها الآن على نطاق أوسع لمعالجة مرض مينيير [27] [28].
= تم استخدام عقار آسيكلوفير المضاد لفيروس الهربس (الحلأ) مع تحقيق بعض النجاح في علاج مرض مينيير [16].
التهاب الخبايا
معلومات عامة
من أنواع اعتلال معوي، والتهاب المستقيم
الموقع التشريحي غدة معوية
التهاب سخايا بؤري وورم حبيبي، بقع الهيماوكسيلين والإوسين
=========
مرض منيير=
من ويكيبيديا، الموسوعة الحرة
Ménière's disease

صورة مجهرية تظهر التهاب الخبايا في حالة من مرض كرون، بقع الهيماوكسيلين والإوسين
التهاب الخبايا (بالٳنجليزية: Cryptitis) في علم الأنسجة، يشير التهاب الخبايا إلى التهاب في الأمعاء.
التهاب الخبايا هو اكتشاف هيستوباثولوجي غير محدد يمكن رؤيته في عدة حالات، مثل التهاب الأمعاء، مرض الخلايا المختلفة، التهاب القولون الاشعاعي،
التهاب القولون المعدي.
صور إضافية

التهاب خبايا، بقع الهيماوكسيلين والإوسين

التهاب سخايا بؤري وورم حبيبي، بقع الهيماوكسيلين والإوسين


أذن داخلية
معلومات عامة
الاختصاص طب الأنف والأذن والحنجرة
من أنواع اضطراب جيني، ومرض
الإدارة
حالات مشابهة مرض مينيترييه
الوبائيات
انتشار المرض
0.0019
==
مرض مينيير (بالإنجليزية: Ménière's disease) هو عبارة عن اضطراب في الأذن الداخلية قد يؤثر على السمع والتوازن بدرجات متفاوتة. يتميز المرض بحدوث نوبات من الدوار والطنين وفقدان تصاعدي في حاسة السمع، وعادة ما يحدث في أذنٍ واحدة. سُمي هذا المرض نسبة إلى الطبيب الفرنسي بروسبر مينيير الذي قام باكتشافه، والذي كان أول من بيّن في مقال نُشر عام 1861 أن حدوث الدوار يعزى إلى اضطرابات الأذن الداخلية. تؤثر الحالة على الأشخاص بشكل مختلف؛ وقد تتباين في الحدّة من كونها تسبب انزعاجًا طفيفًا إلى كونها إعاقةً مزمنةً تبقى مع الشخص طوال حياته.

مخطط سمعي يوضح ضعف سمع طبقة الصوت المنخفضة
تتنوع أعراض مرض مينيير؛ ولايعاني كل المرضى من الأعراض نفسها. ومع ذلك فإن مرض مينيير الكلاسيكي تم وصفه مع الأعراض الأربعة التالية:
نوبات دورية من الدوار الدوراني أو الدوخة.
صمم تصاعدي متقلب يحدث في أذن واحدة أو في الأذنين عادة مع الترددات المنخفضة.طنين في أذن واحدة أو في الأذنين.
إحساس بالامتلاء أو الضغط في أذن واحدة أو في الأذنين.
يبدأ مرض مينيير عادة مع وجود عارض واحد ويبدأ في التصاعد. إلا أنه ليس من الضروري أن تتواجد كل الأعراض أمام الطبيب كي يشخص المرض. إن وجود أعراض متعددة في نفس الوقت يجعل تشخيص المرض مرجحا أكثر من وجود أعراض مختلفة في أوقات منفصلة. قد تكون نوبات الدوران الدوراني عنيفة ومسببة للعجز ولايمكن توقعها وتستغرق فترة حدوثها دقائق إلى ساعات، لكنها بشكل عام لا تتجاوز فترة 24 ساعة. إلا أن بعض المرضى قد يعانون من حدوث نوبات مُطوّلة تستغرق وقتا يتراوح بين أيام متعددة إلى أسابيع متعددة وتسبب غالبا عجزا شديد للمريض. يتوافق ذلك مع حدوث زيادة في حجم صوت الطنين وصمم مؤقت لكن مؤثر في نفس الوقت. قد يتحسن السمع بعد النوبة لكن غالبا مايصبح أكثر سوءا. في بعض الأحيان يصاحب الدوار حدوث غثيان وقيء وتعرق وهي أعراض مصاحبة للدوار وليست أعراض مرض مينيير.يعاني بعض المرضى مما يطلق عليه بشكل غير علمي اسم «نوبات هبوط» – وهي عبارة عن نوبة شديدة مفاجئة من الدوخة أو الدوار والتي تؤدي إلى سقوط المريض بدون إشعار. في حال لم يتم إجلاسه. تحدث نوبات الهبوط بشكل أكبر في مرحلة متأخرة من المرض ولكنه قد يحدث في أي وقت. قد يعاني المرضى أيضا من الشعور بأنه يتم دفعهم أو سحبهم. قد يجد بعض المرضى استحالة في الوقوف لبعض الوقت حتى انتهاء النوبة أو بدء تأثير الدواء.وبالإضافة إلى ضعف السمع فقط تبدو الأصوات كأصوات معدنية أو مشوهة وقد يشعر المرضى بحساسية غير اعتيادية للضوضاء قد يعاني بعض المرضي أيضا من الرأرأة أو حركات تشنجية إيقاعية لايمكن التحكم بها وتكون عادة في خط أفقي بما يمثل الدور الأساسي للاتزان اللابصري في تنسيق حركات العين.
الصداع النصفيهناك احتمالية حدوث للصداع النصفي بشكل أكبر في مرض مينيير. بالإضافة إلى أن الصداع النصفي يؤدي إلى قابلية حدوث مرض مينيير مع الصداع النصفي. إن الفارق بين الدوار المصاحب للصداع النصفي ومرض مينيير هو أن الدوار المصاحب للصداع النصفي قد يستمر لمدة أطول من 24 ساعة.
السببمرض مينيير هو عبارة عن مرض مجهول السبب لكن يُعتقد أنه متعلق باستسقاء اللمف الداخلي أو زيادة السوائل في الأذن الداخلية. يُعتقد أن سائل اللمف الداخلي يطفح من قنواته الطبيعية في الأذن ويسري في المناطق الأخرى مسببة تلفها. يطلق على ذلك اسم استسقاء. يحتوي تجويف الأذن الغشائي - جهاز من الأغشية داخل الأذن - على سائل يطلق عليه اسم اللمف الداخلي. قد تتمدد الأغشية مثل البالون عندما يرتفع الضغط ويتم إعاقة التصريف.
قد يكون ذلك مرتبطا بانتفاخ كيس اللمف الداخلي أو أنسجة أخرى في الجهاز الدهليزي للأذن الداخلية والمسؤول عن حاسة الإتزان في الجسم. في بعض الحالات، قد يحدث انسداد لقناة اللمف الداخلي من خلال نسيج نُدبي أو قد تكون ضيقة منذ الولادة. في بعض الحالات قد يكون هناك إفراز للسائل بشكل كثيف جدا من خلال الخطوط الوعائية. ربما تحدث الأعراض عند حدوث عدوى في الأذن الوسطى أو صدمة في الرأس أو عدوى في القناة التنفسية العلوية أو باستخدام الأسبرين أو تدخين التبغأو تناول الكحوليات. وقد تتفاقم بشكل أكبر بالتناول المفرط للأملاح في بعض المرضى.
كان من المقترح أيضا حدوث أعراض مينيير في العديد من المرضى بسبب الآثار الضارة لفيروس هيربس(الحلأ).
توجد الفيروسات الهربسية في معظم الأفراد في حالة خاملة. اقترح البعض أن إعادة تنشيط الفيروس تحدث عندما تنخفض المناعة بسبب عامل ضغط مثل الرض أو العدوى أو الجراحة (تحت التخدير الكلي). تبدأ بعد ذلك الأعراض في الظهور بشكل أكبر كلما تقدم الفيروس في تدمير تركيب الأذن الداخلية.
من الممكن أن تظهر أعراض مرض مينيير في أي سن، لكنها تبدأ بشكل رئيسي بين سن 30 و 60 ويستهدف الرجال بشكل أكبر قليلا من النساء. قد يؤثر الصمم على كلا الأذنين معا أو مع فترة فاصلة متغيرة بين الأذن الأولى والثانية.تتضمن باقي الحالات التي ربما تؤدي إلى أعراض مرض مينيير كلا من متلازمة كوجان وأمراض المناعة المكتسبة في الأذن الداخلية والزهري واضطرابات الجهاز العصبي الذاتي والناسور الحول ليمفاوي والتصلب اللويحي وورم العصب السمعي ونقص أو إفراط الدرقية.
التشخيصيقوم الأطباء بالتشخيص عن طريق الشكوى والتاريخ الطبي. إلا أنه يتعين القيام بفحص أذن وحنجرة مُفصّل وقياس السمع وتصوير بالرنين المغناطيسي على الرأس من أجل استبعاد وجود ورم في العصب القحفي الثامن أو انفتاح القناة العلوية والتي قد تتسبب في حدوث أعراض مشابهة. ليس هناك أي اختبار محدد لمرض مينيير، يتم تشخيصه فقط عند استبعاد كل الأسباب الأخرى. في حالة اكتشاف أي من تلك الأسباب فإن ذلك يعني استبعاد حدوث مرض مينيير طبقا لتعريفة المحدد،
كمرض مجهول السبب فلايوجد سبب محدد لذلك المرض
التاريختم اكتشاف مرض مينيير منذ وقت بعيد في ستينيات القرن قبل الماضي لكنه كان مبهما نسبيا ويحتمل اشياء كثيرة في نفس الوقت. وضعت الأكاديمية الأمريكية لعلوم الأذن والحنجرة ولجنة جراحة الرأس والعنق للسمع والاتزان (AAO HNS CHE) معايير لتشخيص مرض مينيير بالإضافة إلى تصنيفه إلى فئتين فرعيتين هما: مرض مينيير القوقعي (بدون دوار) ومرض مينيير الدهليزي (بدون صمم) في عام 1972، حددت الأكاديمية معايير تشخيص مرض مينيير كما يلي:
1. صمم حسي عصبي متفاوت متصاعد. 2. نوبات دوار عرضية مميزة ومحددة تستغرق من 20 دقيقة إلى 24 ساعة بدون فقد للوعي، مع حدوث رأرأة دهليزية بشكل دائم. 3.حدوث طنين عادة. 4. تمتاز النوبات بحدوث نوبات من الانحسار والتفاقم.
في 1985 تغيرت تلك القائمة من أجل تغيير الألفاظ مثل تغيير لفظة «صمم» إلى «ضعف سمع مصاحب بوجود طنين للترددات المنخفضة بشكل محدد» وتطلب حدوث أكثر من نوبة من الدوار من أجل التشخيص. في النهاية تغيرت القائمة عام 1995 لتحدد أربع درجات من المرض:مؤكد – مرض مؤكد مع تأكيد هيستوباثولوجي (العينة النسيجية تؤكد حدوث المرض)
واضح – يتطلب حدوث نوبتين أو أكثر من الدوار المصاحب للمرض مع فقدان للسمع وطنين و/ أو شعور بامتلاء سمعي.
مرجح – حدوث نوبة من الدوار المصاحب للمرض مع باقي أعراض وعلامات المرض
محتمل – حدوث نوبة من الدوار المصاحب للمرض مع عدم حدوث فقدان للسمع.
الوقاية
يُعتقد أن بعض التغيرات البيئية والغذائية تقوم بتقليل تكرر أو شدة نوبات الأعراض. يُنصح معظم المرضى باتباع حمية منخفضة الصوديوم بحيث لايزيد عن جرام إلى 2 جرام يوميا [6]. يُنصح المرضى بتجنب الكحول والكافيين والتبغ حيث تؤدي تلك العوامل إلى اشتداد أعراض المرض. غالبا مايوصف للمريض دواء مدر للبول بشكل طفيف (مع فيتامين بي6 أحيانا). يتم عمل اختبار حساسية للعديد من المرضى من أجل معرفة ماإذا كانوا سيخضعوا لعلاج الحساسية حيث تم برهنة أن الحساسية تؤدي إلى زيادة أعراض مرض مينيير [26]
تتضمن الأدوية التي تهدف إلى تقليل الضغط داخل الأذن الداخلية كلا من: مضادات الهيستامين ومضادات الكولين والستيرويدات ومدرات البول [6]. ويبدو أن هناك مستقبل واعد للأجهزة التي تقوم بتوليد نبضات ذات ضغط دقيق عبر طبلة الأذن ويتم استخدامها الآن على نطاق أوسع لمعالجة مرض مينيير [27] [28].
= تم استخدام عقار آسيكلوفير المضاد لفيروس الهربس (الحلأ) مع تحقيق بعض النجاح في علاج مرض مينيير [16].
= تم اكتشاف أن أرجحية تأثير العقار تقل مع زيادة
فترة المرض، يحدث ذلك على الأرجح بسبب أن إخماد النشاط الفيروسي لايقوم
بإرجاع الخلايا التي دمرها الفيروس إلى طبيعتها قبل تناول العقار. تم
العثور على تغيرات في شكل الأذن الداخلية لمرضى مينيير وتم تفسير ذلك على
أساس أنه ناتج من هجوم فيروس الحلأ البسيط [17]. اعتبر البعض أنه من الممكن
القيام بعلاج طويل المدى (أكثر من 6 شهور) بالآسيكلوفير من أجل إحداث
تأثير ملموس على الأعراض. تمتلك فيروسات الحلأ القدرة على البقاء خاملة في
الخلايا العصبية في عملية تعرف باسم النسخ المصاحب بالكمون لفيروسات الحلأ
البشرية. يتعين أن يمنع التناول المستمر للدواء إعادة تنشيط الفيروس وتتيح
إمكانية تحسين الأعراض. أحد الاعتبارات الأخرى هي أن الأنواع المختلفة من
فيروس الحلأ البسيط يمكن أن يكون لها خصائص مختلفة ينتج عنها اختلافات في
التأثيرات الدقيقة للفيروس. تم بيان أن الآسيكلوفير فد يكون له تأثير
إيجابي على أعراض مرض مينيير [29].
العلاج
وبسبب أن مرض مينيير هو مرض لايمكن الشفاء منه، يعتمد العلاج بشكل أكبر على معالجة الأعراض. في الحالات العنيفة، يكون من الضروري تدمير خلايا الشعر الدهليزية باستخدام المضاد الحيوي ستربتوميسين أو إزالة تجويف الأذن المصاب من أجل تخفيف الشعور بالدوار العنيف. يتم علاج المرضى في بعض الأحيان عن طريق إدخال تحويلة تقوم بتحويل اللمف الداخلي الزائد بشكل مباشر إلى السائل الشوكي وهو إجراء غير مؤثر بشكل دائم. قد تتضمن العلاجات التي تقوم بتحسين الأعراض كلا من: [30] مضادات الهستامين المضادة للقيء مثل ميكلوزين ودايمين هيدرينيت
الأدوية المضادة للقيء مثل ثلاثي ميثو بنزاميد
الأدوية المضادة للدوار/ المضادة للتوتر مثل بيتاهستين وديازيبام
العلاج بالأعشاب مثل جذور الزنجبيل [31]
التأقلم
عادة مايعاني المرضى من توتر زائد وقلق بسبب طبيعة المرض الذي لايمكن التوقع بميعاد حدوث نوباته [32]. تتضمن الطرق الصحية لمواجهة هذا التوتر كلا من طب الروائح واليوجا وتاي تشي شوان والتأمل.
الجراحة
في حال عدم التحسن على العلاج، يتم اللجوء إلى علاج جراحي يدوم لفترة أطول. [34] ولسوء الحظ فإن القليل من الجراحات فقط تضمن عدم حدوث فقدان للسمع بسبب حقيقة أن الأذن الوسطى هي مركز السمع والإتزان.
غير متلفة
الجراحات غير المتلفة تتضمن تلك الجراحات التي لاتقوم بإزالة أي وظيفة بل تهدف إلى تحسين الطريقة التي تعمل بها الأذن. [35]
في العلاجات الستيرويدية داخل الطبلة يتم حقن ستيرويدات (الديكساميثازون بشكل شائع في الأذن الوسطى من أجل تقليل الالتهاب وتغيير دورة الأذن الداخلية. [36]. إتضح أن جراحة تخفيف الضغط عن جيب اللمف الداخلي ذات تأثير فعال في تخفيف الأعراض بشكل مؤقت. قد تحدث نوبات الدوار بشكل أقل بينما تبقى حاسة السمع بدون تغيير. إلا أن هذا العلاج لايعالج المسار طويل الأمد للدوار في مرض مينيير. [37] قامت دراسات دانماركية بالربط بين هذه الجراحة بالتأثير القوي جدا للغفل وأوضحت أن هناك اختلاف طفيف جدا عند المتابعة لمدة 9 سنوات لكنها لم تنكر تأثير هذا العلاج. [38]
إتلافي
الجراحات الإتلافية لايمكن إرجاعها مرة أخرى وتتضمن إزالة وظيفة معظم إن لم يكن كل الأذن المصابة. [39] يمكن إزالة الأذن الداخلية نفسها جراحيا عن طريق جراحة إزالة تجويف الأذن. عادة يتم فقدان السمع بشكل كامل في الأذن المصابة مع تلك الجراحة. [6] بدلا من ذلك يتم إزالة تجويف الأذن كيميائيا عن طريق حقن دواء في الأذن الوسطى (مثل جنتاميسين) يقوم «بقتل» الجهاز الدهليزي حيث يعطي نفس النتيجة مع الاحتفاظ بالسمع. [40]
وبدلا من ذلك قد يقوم الجراحون بقطع العصب المغذي للجزء الخاص بالإتزان في الأذن الداخلية عن طريق جراحة إزالة العصب الدهليزي. في الأغلب يتم الحفاظ على حاسة السمع إلا أن الجراحة قد تتضمن قطع فتحة في بطانة المخ ويتطلب ذلك البقاء في المستشفى لعدة أيام من أجل الملاحظة [41].
يصاحب الشفاء من الجراحات المتلفة حدوث دوار (إلى جانب الغثيان والقيء المرتبطين به) حيث أن المخ يبدأ في التعود على التعويض.
العلاج الطبيعي
يلعب أخصائيو العلاج الطبيعي دورا في التعامل مع مرض مينيير. في إعادة التأهيل الدهليزي يقوم أخصائيو العلاج الطبيعي باستخدام تدخلات علاجية بهدف تثبيت النظر وتقليل الدوخة وزيادة الإتزان الوضعي في نطاق أنشطة الحياة اليومية. بعد القيام بتقييم دهليزي يقوم المعالج الطبيعي بتفصيل خطة العلاج طبقا لاحتياجات كل مريض. [42]
يمكن إعادة تدريب الجهاز العصبي المركزي بسبب ليونته أو القدرة على تغييره بالإضافة إلى ممراته المتكررة. أثناء إعادة التأهيل الدهليزي، يستفيد أخصائيو العلاج الطبيعي من تلك الخاصية للجهاز العصبي المركزي من خلال استثارة أعراض الدوخة أو عدم الإتزان مع حركات الرأس أثناء تفعيل ترجمة المعلومات التي تصل إلى الجهاز البصري والجهاز الحسي الجسدي والجهاز الدهليزي. يؤدي ذلك إلى قلة حدوث الأعراض بشكل مستمر. [42]
على الرغم من أنه تم إجراء أبحاث كثيرة فيما يخص إعادة التأهيل الدهليزي في بقية الاضطرابات، إلا أنه تم إجراء القليل من نلك الأبحاث بشكل ملحوظ عن مرض مينيير. ومع ذلك فإن العلاج الطبيعي الدهليزي مقبول حاليا كجزء من أفضل الممارسات في التعامل مع تلك الحالة. [42]
نتائج تقدم المرض
في البداية يكون مرض مينيير عادة مقصورا على أذن واحدة لكنه يمتد غالبا ليشمل كلا الأذنين مع مرور الوقت. هناك نقاش حول عدد المرضى الذين تؤول حالتها في النهاية إلى حدوث المرض في كلتا الأذنين مع نسب تترواح بين 17% إلى 75%. [43]
قد ينتهي الأمر ببعض من يعانون من الحالات العنيفة من مرض مينيير إلى فقد وظائفهم وإعاقتهم حتى يهدأ المرض. [44] إلا أن معظم من يعانون من المرض (60-80%) لن يحدث لهم إعاقة دائمة وسيشفون من المرض مع أو بدون مساعدة طبية. [43]
عادة مايتفاوت ضعف السمع في المراحل المبكرة من المرض ويصبح أكثر وضوحا في المراحل المتأخرة على الرغم من أن سماعات الأذن والزرع الحلزوني قد يساعدان على علاج التلف. [45] لايمكن التنبوء بحدوث الطنين ولكن المرضى يعتادون عليه مع مرور الوقت. [45]
مرض مينيير – نظرا لطبيعته في عدم القدرة على توقعه – له نتائج تقدم متنوعة. قد تحدث النوبات بشكل أكثر تكرارية وأكثر شدة أو أقل تكرارية وأقل شدة وقد يتراوح في التكرارية والشدة بين الكثرة والندرة. [46] من المعروف عن مرض مينيير أنه «يهدأ» بعد تدمير الوظيفة الدهليزية عند درجة معينة تتوقف معها نوبات الدوار.
تظهر الدراسات التي أجريت على المرضى الذين يعانون من حدوث المرض في كل من أذنهم اليمنى وأذنهم اليسرى أن المرضى الذين يعانون من حدوث المرض في الأذن اليمنى يصبح آداؤهم الإدراكي أسوء بكثير. [47] لايتأثر مستوى الذكاء العام. وتبين أن الآداء المنخفض يرتبط بالمدة التي عاني فيها المريض من المرض. [48]
حالات بارزة
في التاريخآلان شيبارد أول رائد فضاء أمريكي، تم تشخيصه بمرض مينيير عام 1964 أدى إلى هبوطه على الأرض بعد رحلة فضاء واحدة قصيرة. بعد مرور سنوات عديدة، تم إجراء جراحة تحويلية للمف الداخلي (والتي كانت في ذاك الوقت في المرحلة الاختبارية) حيث تمكن شيبارد بعدها من الذهاب إلى القمر على متن مركبة الفضاء أبولو 14. [49]
جوناثان سويفت هاجي وأديب ورجل دين أنجلو أيرلندي عرف عنه أنه كان يعاني من مرض مينيير [50]
فارلام شالاموف الكاتب الروسي كان مصابا أيضا بالمرض. [51]
سو يو جنرال جيش التحرير الشعبي الصيني والذي حقق انتصارات عديدة للشيوعيين أثناء الحرب الأهلية الصينية والذي تم إدخاله إلى المستشفى عام 1949 ومُنع من القيادة في الحربة الكورية وعيّن ماو تسي تونغ بينغ ديهواي بدلا منه.
حالات مُحتملةمارلين مونرو ممثلة أمريكية، وأيقونة ثقافية عرف عنها أنها كانت تعاني من الدوار وضعف في السمع مصاحب لمرض مينيير.[53]
تشارلز داروين قد يكون عانى من مرض مينيير. [54] وقد بنيت هذه الفكرة على أساس قائمة شائعة من الأعراض التي كانت متواجدة في حالة دارون مثل طنين في الأذن ودوار ودوخة ودوار الحركة والقيء وضعف وإرهاق مستمرين. إلا أن غياب ضعف السمع والإحساس بامتلاء الأذن (كما تنامى إلى علمنا) يستبعد تشخيص مرض مينيير بشكل قياسي. فقد كان دارون يعتقد أن معظم مشاكله الصحية كان لها أصل في رحلته التي استمرت أربع سنوات مع دوار البحر. بعد ذلك لم يستطع تحمل السفر بالمركبة وأصبح ركوب الخيل هو الشيء الوحيد الذي لايؤثر على صحته. كان أحد تشخيصات أطبائه في هذا الوقت كان «نقرس كامن». لم يكن مصدر مرض دارون معروفا بشكل قطعي. أنظر صحة تشارلز دارون
مارتن لوثر كتب في خطاباته عن معاناته من الدوار واعتقد أن الشيطان كان السبب. [55][56]
يوليوس قيصر عُرف عنه أنه كان يعاني من «دوار السقوط» طبقا لما ذُكر في الحيوات المتوازية لبلوتارخ وقد قام شكسبير بتوثيق ذلك ذاكرا أن يوليوس قيصر لم يكن يستطع السماع بشكل كامل بأذنه اليسرى. [57]
طُرح اسم الهولندي فينسنت فان جوخ فنان المدرسة البعد انطباعية كأحد الذين ربما عانوا من مرض مينيير[58] إلا أن ذلك يُعتبر اليوم شيئا حدسيا [59]. أنظر حالة فينسنت فان جوخ الصحية من أجل مناقشة مدى التشخيصات البديلة الممكنة.
في الوقت الحاضرالكاتب والمتعهد جاي كاواساكي [60]
الفنان المعاصر ومصمم الجرافكس دوك هامر الذي ينتمي إلى The Venture Bros مصاب بمرض مينيير طبقا لما نشر في صحيفته في 16 مايو 2005. [61]
بادي مكآلون المغني وكاتب أغاني فرقة البوب الإنجليزية Prefab Sprout والذي تم تشخيصه بمرض مينيير عام 2004 [62]
لاعب كرة السلة ستيف فرانسيس كان مصابا بمرض مينيير [63]
مغني فرقة الكاردينالز رايان آدامز والذي أظهر معاناته من مرض مينيير عندما أعلن مغادرته للفرقة. [64]
داون ميسيلي البودكاست اكتشفت أنها ربما تعاني من مرض مينيير بينما كانت تقرأ أحد المقالات في مجلة الكتاب الأحمر [65]
شاوني جيبيا ملكة جمال الولايات المتحدة 1998 تم تشخيصها بمرض مينيير بينما كانت تقوم بواجباتها كملكة جمال الولايات المتحدة في السنة التالية. في وقت سابق تأهلت بنجاح لتعمل كموديل/ موجهة للرشاقة على محطة ESPN2 إلا أن المرض أجبر جيبيا على التقاعد من مجال أعمال الترفيه. [66]
المغنية والممثلة كرستين شينووز والتي قامت بآداء على خشبة المسرح بينما تعاني من أعراض مرض مينيير. [67][68]
الكاتب إيفلين دوف كولمان والذي تم تشخيصه بمرض مينيير في نوفمبر 1997 وبعد ذلك مباشرة أعلن أنه معاق.
لاعب الهوكي المحترف ماتياس رايتولا والذي شُخص بالمرض عام 2010 بينما كان يلعب مع Tampa Bay Lightning [69]
كالفن شِن من فرقة الأولاد فهرنهيت تم تشخيصه في 14 ديسمبر 2009 بعد نقله إلى المستشفى. [70]
آرون يان العضو الآخر في فريق فهرنهيت والذي تم تشخيصه بعد 8 أيام من تشخيص زميله في الفرقة كالفن شِن [71]. وبالمصادفة كان هذا المرض هو نفس المرض الذي قام بتمثيله في دوره في Mysterious Incredible Terminator والذي قام بآداؤه قبل تشخيصه بالمرض بعام.
ملاحظات
Europe PubMed Central (بالإنجليزية), PMID:20713236, QID:Q5412157
Dictionary.com Unabridged (v 1.1). Random House, Inc. Accessed on 9 September 2008نسخة محفوظة 19 سبتمبر 2015 على موقع واي باك مشين.
Ménière's disease على قاموس من سمى هذا؟
"Meniere's disease symptoms". عيادة مايو. 18 يونيو 2008. مؤرشف من الأصل في 2013-05-30. اطلع عليه بتاريخ 2008-10-17.
Haybach, p. 71
Hazell، Jonathan. "Information on Ménière's Syndrome". مؤرشف من الأصل في 2012-06-05. اطلع عليه بتاريخ 2007-02-27.
"Meniérè's disease". Maryland Hearing and Balance Center. مؤرشف من الأصل في 2008-10-07. اطلع عليه بتاريخ 2008-03-03.
Haybach, pg. 70
Lempert، T. (نوفمبر 2008). "Epidemiology of vertigo, migraine and vestibular migraine". Journal of Neurology. ج. 256 ع. 3: 333–338. DOI:10.1007/s00415-009-0149-2. PMID:19225823. {{استشهاد بدورية محكمة}}: الوسيط |تاريخ الوصول بحاجة لـ |مسار= (مساعدة) والوسيط author-name-list parameters تكرر أكثر من مرة (مساعدة)
Haybach, p. 72
Haybach, pg. 90
Haybach, pg. 79
Haybach, pg. 46
Lopez-Escamez، JA (يونيو 2009). "Impact of bilaterality and headache in health-related quality of life in Meniere's disease". Annals of Otology, Rhinology and Laryngology. ج. 118 ع. 6: 409–416. PMID:19663372. اطلع عليه بتاريخ 2010-06-01. {{استشهاد بدورية محكمة}}: الوسيط author-name-list parameters تكرر أكثر من مرة (مساعدة)
Haybach, pg. 8
Menieres Causes نسخة محفوظة 24 نوفمبر 2009 على موقع واي باك مشين. a the American Hearing Research Foundation Chicago, Illinois 2008. "نسخة مؤرشفة". مؤرشف من الأصل في 2010-01-24. اطلع عليه بتاريخ 2011-05-27.
Shichinohe، Mitsuo (ديسمبر 1999). "Effectiveness of Acyclovir on Meniere's Syndrome III Observation of Clinical Symptoms in 301 cases". Sapporo Medical Journal. ج. 68 ع. 4/6: 71–77. {{استشهاد بدورية محكمة}}: الوسيط |تاريخ الوصول بحاجة لـ |مسار= (مساعدة)
Gacek RR, Gacek MR (2001). "Menière's disease as a manifestation of vestibular ganglionitis". Am J Otolaryngol. ج. 22 ع. 4: 241–50. DOI:10.1053/ajot.2001.24822. PMID:11464320.
Gacek RR (2009). "Ménière's disease is a viral neuropathy". ORL J Otorhinolaryngol Relat Spec. ج. 71 ع. 2: 78–86. DOI:10.1159/000189783. PMID:19142031.
Margolis، Simeon (2004). The Johns Hopkins Complete Home Guide to Symptoms & Remedies. Black Dog & Leventhal Publishers. ص. 550. ISBN:978-1579124021.
Haybach, pg. 55
Haybach, pg. 9
Beasley, Jones, p.1111, para.elsei 3
Beasley, Jones, p.1111, para. 2/table I
Beasley, Jones, p.1111, para. 4/table II
Beasley, Jones, p.1112, para. 2/table III
المراجع
العلاج
وبسبب أن مرض مينيير هو مرض لايمكن الشفاء منه، يعتمد العلاج بشكل أكبر على معالجة الأعراض. في الحالات العنيفة، يكون من الضروري تدمير خلايا الشعر الدهليزية باستخدام المضاد الحيوي ستربتوميسين أو إزالة تجويف الأذن المصاب من أجل تخفيف الشعور بالدوار العنيف. يتم علاج المرضى في بعض الأحيان عن طريق إدخال تحويلة تقوم بتحويل اللمف الداخلي الزائد بشكل مباشر إلى السائل الشوكي وهو إجراء غير مؤثر بشكل دائم. قد تتضمن العلاجات التي تقوم بتحسين الأعراض كلا من: [30] مضادات الهستامين المضادة للقيء مثل ميكلوزين ودايمين هيدرينيت
الأدوية المضادة للقيء مثل ثلاثي ميثو بنزاميد
الأدوية المضادة للدوار/ المضادة للتوتر مثل بيتاهستين وديازيبام
العلاج بالأعشاب مثل جذور الزنجبيل [31]
التأقلم
عادة مايعاني المرضى من توتر زائد وقلق بسبب طبيعة المرض الذي لايمكن التوقع بميعاد حدوث نوباته [32]. تتضمن الطرق الصحية لمواجهة هذا التوتر كلا من طب الروائح واليوجا وتاي تشي شوان والتأمل.
الجراحة
في حال عدم التحسن على العلاج، يتم اللجوء إلى علاج جراحي يدوم لفترة أطول. [34] ولسوء الحظ فإن القليل من الجراحات فقط تضمن عدم حدوث فقدان للسمع بسبب حقيقة أن الأذن الوسطى هي مركز السمع والإتزان.
غير متلفة
الجراحات غير المتلفة تتضمن تلك الجراحات التي لاتقوم بإزالة أي وظيفة بل تهدف إلى تحسين الطريقة التي تعمل بها الأذن. [35]
في العلاجات الستيرويدية داخل الطبلة يتم حقن ستيرويدات (الديكساميثازون بشكل شائع في الأذن الوسطى من أجل تقليل الالتهاب وتغيير دورة الأذن الداخلية. [36]. إتضح أن جراحة تخفيف الضغط عن جيب اللمف الداخلي ذات تأثير فعال في تخفيف الأعراض بشكل مؤقت. قد تحدث نوبات الدوار بشكل أقل بينما تبقى حاسة السمع بدون تغيير. إلا أن هذا العلاج لايعالج المسار طويل الأمد للدوار في مرض مينيير. [37] قامت دراسات دانماركية بالربط بين هذه الجراحة بالتأثير القوي جدا للغفل وأوضحت أن هناك اختلاف طفيف جدا عند المتابعة لمدة 9 سنوات لكنها لم تنكر تأثير هذا العلاج. [38]
إتلافي
الجراحات الإتلافية لايمكن إرجاعها مرة أخرى وتتضمن إزالة وظيفة معظم إن لم يكن كل الأذن المصابة. [39] يمكن إزالة الأذن الداخلية نفسها جراحيا عن طريق جراحة إزالة تجويف الأذن. عادة يتم فقدان السمع بشكل كامل في الأذن المصابة مع تلك الجراحة. [6] بدلا من ذلك يتم إزالة تجويف الأذن كيميائيا عن طريق حقن دواء في الأذن الوسطى (مثل جنتاميسين) يقوم «بقتل» الجهاز الدهليزي حيث يعطي نفس النتيجة مع الاحتفاظ بالسمع. [40]
وبدلا من ذلك قد يقوم الجراحون بقطع العصب المغذي للجزء الخاص بالإتزان في الأذن الداخلية عن طريق جراحة إزالة العصب الدهليزي. في الأغلب يتم الحفاظ على حاسة السمع إلا أن الجراحة قد تتضمن قطع فتحة في بطانة المخ ويتطلب ذلك البقاء في المستشفى لعدة أيام من أجل الملاحظة [41].
يصاحب الشفاء من الجراحات المتلفة حدوث دوار (إلى جانب الغثيان والقيء المرتبطين به) حيث أن المخ يبدأ في التعود على التعويض.
العلاج الطبيعي
يلعب أخصائيو العلاج الطبيعي دورا في التعامل مع مرض مينيير. في إعادة التأهيل الدهليزي يقوم أخصائيو العلاج الطبيعي باستخدام تدخلات علاجية بهدف تثبيت النظر وتقليل الدوخة وزيادة الإتزان الوضعي في نطاق أنشطة الحياة اليومية. بعد القيام بتقييم دهليزي يقوم المعالج الطبيعي بتفصيل خطة العلاج طبقا لاحتياجات كل مريض. [42]
يمكن إعادة تدريب الجهاز العصبي المركزي بسبب ليونته أو القدرة على تغييره بالإضافة إلى ممراته المتكررة. أثناء إعادة التأهيل الدهليزي، يستفيد أخصائيو العلاج الطبيعي من تلك الخاصية للجهاز العصبي المركزي من خلال استثارة أعراض الدوخة أو عدم الإتزان مع حركات الرأس أثناء تفعيل ترجمة المعلومات التي تصل إلى الجهاز البصري والجهاز الحسي الجسدي والجهاز الدهليزي. يؤدي ذلك إلى قلة حدوث الأعراض بشكل مستمر. [42]
على الرغم من أنه تم إجراء أبحاث كثيرة فيما يخص إعادة التأهيل الدهليزي في بقية الاضطرابات، إلا أنه تم إجراء القليل من نلك الأبحاث بشكل ملحوظ عن مرض مينيير. ومع ذلك فإن العلاج الطبيعي الدهليزي مقبول حاليا كجزء من أفضل الممارسات في التعامل مع تلك الحالة. [42]
نتائج تقدم المرض
في البداية يكون مرض مينيير عادة مقصورا على أذن واحدة لكنه يمتد غالبا ليشمل كلا الأذنين مع مرور الوقت. هناك نقاش حول عدد المرضى الذين تؤول حالتها في النهاية إلى حدوث المرض في كلتا الأذنين مع نسب تترواح بين 17% إلى 75%. [43]
قد ينتهي الأمر ببعض من يعانون من الحالات العنيفة من مرض مينيير إلى فقد وظائفهم وإعاقتهم حتى يهدأ المرض. [44] إلا أن معظم من يعانون من المرض (60-80%) لن يحدث لهم إعاقة دائمة وسيشفون من المرض مع أو بدون مساعدة طبية. [43]
عادة مايتفاوت ضعف السمع في المراحل المبكرة من المرض ويصبح أكثر وضوحا في المراحل المتأخرة على الرغم من أن سماعات الأذن والزرع الحلزوني قد يساعدان على علاج التلف. [45] لايمكن التنبوء بحدوث الطنين ولكن المرضى يعتادون عليه مع مرور الوقت. [45]
مرض مينيير – نظرا لطبيعته في عدم القدرة على توقعه – له نتائج تقدم متنوعة. قد تحدث النوبات بشكل أكثر تكرارية وأكثر شدة أو أقل تكرارية وأقل شدة وقد يتراوح في التكرارية والشدة بين الكثرة والندرة. [46] من المعروف عن مرض مينيير أنه «يهدأ» بعد تدمير الوظيفة الدهليزية عند درجة معينة تتوقف معها نوبات الدوار.
تظهر الدراسات التي أجريت على المرضى الذين يعانون من حدوث المرض في كل من أذنهم اليمنى وأذنهم اليسرى أن المرضى الذين يعانون من حدوث المرض في الأذن اليمنى يصبح آداؤهم الإدراكي أسوء بكثير. [47] لايتأثر مستوى الذكاء العام. وتبين أن الآداء المنخفض يرتبط بالمدة التي عاني فيها المريض من المرض. [48]
حالات بارزة
في التاريخآلان شيبارد أول رائد فضاء أمريكي، تم تشخيصه بمرض مينيير عام 1964 أدى إلى هبوطه على الأرض بعد رحلة فضاء واحدة قصيرة. بعد مرور سنوات عديدة، تم إجراء جراحة تحويلية للمف الداخلي (والتي كانت في ذاك الوقت في المرحلة الاختبارية) حيث تمكن شيبارد بعدها من الذهاب إلى القمر على متن مركبة الفضاء أبولو 14. [49]
جوناثان سويفت هاجي وأديب ورجل دين أنجلو أيرلندي عرف عنه أنه كان يعاني من مرض مينيير [50]
فارلام شالاموف الكاتب الروسي كان مصابا أيضا بالمرض. [51]
سو يو جنرال جيش التحرير الشعبي الصيني والذي حقق انتصارات عديدة للشيوعيين أثناء الحرب الأهلية الصينية والذي تم إدخاله إلى المستشفى عام 1949 ومُنع من القيادة في الحربة الكورية وعيّن ماو تسي تونغ بينغ ديهواي بدلا منه.
حالات مُحتملةمارلين مونرو ممثلة أمريكية، وأيقونة ثقافية عرف عنها أنها كانت تعاني من الدوار وضعف في السمع مصاحب لمرض مينيير.[53]
تشارلز داروين قد يكون عانى من مرض مينيير. [54] وقد بنيت هذه الفكرة على أساس قائمة شائعة من الأعراض التي كانت متواجدة في حالة دارون مثل طنين في الأذن ودوار ودوخة ودوار الحركة والقيء وضعف وإرهاق مستمرين. إلا أن غياب ضعف السمع والإحساس بامتلاء الأذن (كما تنامى إلى علمنا) يستبعد تشخيص مرض مينيير بشكل قياسي. فقد كان دارون يعتقد أن معظم مشاكله الصحية كان لها أصل في رحلته التي استمرت أربع سنوات مع دوار البحر. بعد ذلك لم يستطع تحمل السفر بالمركبة وأصبح ركوب الخيل هو الشيء الوحيد الذي لايؤثر على صحته. كان أحد تشخيصات أطبائه في هذا الوقت كان «نقرس كامن». لم يكن مصدر مرض دارون معروفا بشكل قطعي. أنظر صحة تشارلز دارون
مارتن لوثر كتب في خطاباته عن معاناته من الدوار واعتقد أن الشيطان كان السبب. [55][56]
يوليوس قيصر عُرف عنه أنه كان يعاني من «دوار السقوط» طبقا لما ذُكر في الحيوات المتوازية لبلوتارخ وقد قام شكسبير بتوثيق ذلك ذاكرا أن يوليوس قيصر لم يكن يستطع السماع بشكل كامل بأذنه اليسرى. [57]
طُرح اسم الهولندي فينسنت فان جوخ فنان المدرسة البعد انطباعية كأحد الذين ربما عانوا من مرض مينيير[58] إلا أن ذلك يُعتبر اليوم شيئا حدسيا [59]. أنظر حالة فينسنت فان جوخ الصحية من أجل مناقشة مدى التشخيصات البديلة الممكنة.
في الوقت الحاضرالكاتب والمتعهد جاي كاواساكي [60]
الفنان المعاصر ومصمم الجرافكس دوك هامر الذي ينتمي إلى The Venture Bros مصاب بمرض مينيير طبقا لما نشر في صحيفته في 16 مايو 2005. [61]
بادي مكآلون المغني وكاتب أغاني فرقة البوب الإنجليزية Prefab Sprout والذي تم تشخيصه بمرض مينيير عام 2004 [62]
لاعب كرة السلة ستيف فرانسيس كان مصابا بمرض مينيير [63]
مغني فرقة الكاردينالز رايان آدامز والذي أظهر معاناته من مرض مينيير عندما أعلن مغادرته للفرقة. [64]
داون ميسيلي البودكاست اكتشفت أنها ربما تعاني من مرض مينيير بينما كانت تقرأ أحد المقالات في مجلة الكتاب الأحمر [65]
شاوني جيبيا ملكة جمال الولايات المتحدة 1998 تم تشخيصها بمرض مينيير بينما كانت تقوم بواجباتها كملكة جمال الولايات المتحدة في السنة التالية. في وقت سابق تأهلت بنجاح لتعمل كموديل/ موجهة للرشاقة على محطة ESPN2 إلا أن المرض أجبر جيبيا على التقاعد من مجال أعمال الترفيه. [66]
المغنية والممثلة كرستين شينووز والتي قامت بآداء على خشبة المسرح بينما تعاني من أعراض مرض مينيير. [67][68]
الكاتب إيفلين دوف كولمان والذي تم تشخيصه بمرض مينيير في نوفمبر 1997 وبعد ذلك مباشرة أعلن أنه معاق.
لاعب الهوكي المحترف ماتياس رايتولا والذي شُخص بالمرض عام 2010 بينما كان يلعب مع Tampa Bay Lightning [69]
كالفن شِن من فرقة الأولاد فهرنهيت تم تشخيصه في 14 ديسمبر 2009 بعد نقله إلى المستشفى. [70]
آرون يان العضو الآخر في فريق فهرنهيت والذي تم تشخيصه بعد 8 أيام من تشخيص زميله في الفرقة كالفن شِن [71]. وبالمصادفة كان هذا المرض هو نفس المرض الذي قام بتمثيله في دوره في Mysterious Incredible Terminator والذي قام بآداؤه قبل تشخيصه بالمرض بعام.
ملاحظات
Europe PubMed Central (بالإنجليزية), PMID:20713236, QID:Q5412157
Dictionary.com Unabridged (v 1.1). Random House, Inc. Accessed on 9 September 2008نسخة محفوظة 19 سبتمبر 2015 على موقع واي باك مشين.
Ménière's disease على قاموس من سمى هذا؟
"Meniere's disease symptoms". عيادة مايو. 18 يونيو 2008. مؤرشف من الأصل في 2013-05-30. اطلع عليه بتاريخ 2008-10-17.
Haybach, p. 71
Hazell، Jonathan. "Information on Ménière's Syndrome". مؤرشف من الأصل في 2012-06-05. اطلع عليه بتاريخ 2007-02-27.
"Meniérè's disease". Maryland Hearing and Balance Center. مؤرشف من الأصل في 2008-10-07. اطلع عليه بتاريخ 2008-03-03.
Haybach, pg. 70
Lempert، T. (نوفمبر 2008). "Epidemiology of vertigo, migraine and vestibular migraine". Journal of Neurology. ج. 256 ع. 3: 333–338. DOI:10.1007/s00415-009-0149-2. PMID:19225823. {{استشهاد بدورية محكمة}}: الوسيط |تاريخ الوصول بحاجة لـ |مسار= (مساعدة) والوسيط author-name-list parameters تكرر أكثر من مرة (مساعدة)
Haybach, p. 72
Haybach, pg. 90
Haybach, pg. 79
Haybach, pg. 46
Lopez-Escamez، JA (يونيو 2009). "Impact of bilaterality and headache in health-related quality of life in Meniere's disease". Annals of Otology, Rhinology and Laryngology. ج. 118 ع. 6: 409–416. PMID:19663372. اطلع عليه بتاريخ 2010-06-01. {{استشهاد بدورية محكمة}}: الوسيط author-name-list parameters تكرر أكثر من مرة (مساعدة)
Haybach, pg. 8
Menieres Causes نسخة محفوظة 24 نوفمبر 2009 على موقع واي باك مشين. a the American Hearing Research Foundation Chicago, Illinois 2008. "نسخة مؤرشفة". مؤرشف من الأصل في 2010-01-24. اطلع عليه بتاريخ 2011-05-27.
Shichinohe، Mitsuo (ديسمبر 1999). "Effectiveness of Acyclovir on Meniere's Syndrome III Observation of Clinical Symptoms in 301 cases". Sapporo Medical Journal. ج. 68 ع. 4/6: 71–77. {{استشهاد بدورية محكمة}}: الوسيط |تاريخ الوصول بحاجة لـ |مسار= (مساعدة)
Gacek RR, Gacek MR (2001). "Menière's disease as a manifestation of vestibular ganglionitis". Am J Otolaryngol. ج. 22 ع. 4: 241–50. DOI:10.1053/ajot.2001.24822. PMID:11464320.
Gacek RR (2009). "Ménière's disease is a viral neuropathy". ORL J Otorhinolaryngol Relat Spec. ج. 71 ع. 2: 78–86. DOI:10.1159/000189783. PMID:19142031.
Margolis، Simeon (2004). The Johns Hopkins Complete Home Guide to Symptoms & Remedies. Black Dog & Leventhal Publishers. ص. 550. ISBN:978-1579124021.
Haybach, pg. 55
Haybach, pg. 9
Beasley, Jones, p.1111, para.elsei 3
Beasley, Jones, p.1111, para. 2/table I
Beasley, Jones, p.1111, para. 4/table II
Beasley, Jones, p.1112, para. 2/table III
المراجع
يُبين الرسم المواقع التي يُصيبها مرض التهاب الحوض في العادة
معلومات عامة
الاختصاص طب النساء
من أنواع مرض تناسلي أنثوي، ومرض معد، ومرض
أدوية{ سيفترياكسون
معلومات عامة
الاختصاص طب النساء
من أنواع مرض تناسلي أنثوي، ومرض معد، ومرض
أدوية{ سيفترياكسون
==
مرض التهاب الحوض (بالإنجليزية pelvic inflammatory disease) هي تلك الالتهابات التي تشمل الرحم وقناتي فالوب (أو البوقين) والمبيضين والأنسجة المحيطة بها والغشاء البريتوني المبطن لها والحوض. قد لا يُعاني المريض أيا من الأعراض في كثير من الأحيان. أما في حالة وجود الأعراض والعلامات، فتتمثل في آلآم أسفل البطن وتَخْرِيْج مهبلي وحمى وعُسْرُ التَّبَوُّل وعسر الجماع ودورة شهرية غَيرُ مُنْتَظَمة. في حالة عدم علاج مرض التهاب الحوض فقد يؤدي إلى مُضاعفات تُصيب المريض منها العقم والحمل المنتبذ وخط الألم الحوضي والسرطان.تكون أسبابها في المقام الأول، عدوى جرثومية، حالة عدوى أو التهاب بالأعضاء الداخلية للحوض مثل الجهاز الإنجابي للمرأة، وقد تتعدد الجراثيم المتسببة في نفس الإصابة. تُعتبر كُل من النيسرية البنية والمتدثرة الحثرية من مُسببات العدوى الجرثومية المُسببة لمرض التهاب الحوض فهي تتواجد في 75-90% من الحالات، وتعد أنواع بكتيريا مُختلفة هي المُسببة للمرض في كثير من الأحيان. إن لم يتلقى العلاج كُل من المُصابين بداء المتدثرات والسيلان فإنهم قد يصابون بمرض التهاب الحوض بنسبة 10% في داء المتدثرات و40% في مرض السيلان. هذا الالتهاب قد يتوضع في عضو ما مثل البوق أو البوقين فيؤدي إلى تجمع مصلي يتحول إلى قيحي وبالتالي قد ينتشر إلى المبيضين، فيحدث ما يسمى بالخراج البوقي المبيضي. العلاج يكون بالمضادات الحيوية القوية عن طريق الحقن أو عن طريق الفم. تتشابه عَوامِلُ الاِخْتِطار الخاصة بالمرض بتلك الخاصة بالأمراض المنقولة جنسيًا عامة وتشمل العدد الكبير من الشركاء الجنسيين وتعاطي المُخدرات. توجد احتمالية زيادة الخطر في حال تم غسل المهبل. يُعتمد على العلامات والأعراض التي تظهر على المريض لوضع التشخيص. فمن المُوصى به أن يُتدارسُ هذا المرض لدى جميع النساء في سن الإنجاب اللاتي لديهن ألم في أسفل البطن. يتم إجراء التشخيص النهائي لمرض التهاب الحوض من خلال إيجاد قَيح في قناة فالوب أثناء إجراء عملية الجِرَاحَةٌ بالمِنْظَار. قد تكون الموجات فوق الصوتية مُفيدة في تشخيص المرض.هُناك جهود تُبذل لتجنب مرض التهاب الحوض تشمل أولئك الذين لم يمارسوا الجنس أو وجود عدد قليل من الشركاء الجنسيين واستخدام الواقي الذكري. يقل خطر الإصابة بمرض التهاب الحوض في حال إجراء فحص للنساء المُعرضات لخطر العدوى بداء المتدثرات وحصولهن على العلاج اللازم لذلك. ويجب على الشخص تلقي العلاج اللازم حتى لو لم يتم التأكد التام من الإصابة بالمرض. كما يجب مُعالجة الشركاء الجنسيين للمرأة أيضًا لوجود احتمالية انتقال المرض لهم. يُنصح باتباع علاج للمُصابين في حالة إظهارهم لأعراض خفيفة أو متوسطة، ويتمثل العلاج بإعطائهم حُقنة واحدة من المضاد الحيوي سيفترياكسون ودوكسيسايكلين لمُدة أسبوعين وربما مترونيدازول عن طريق الفم. في حالة عدم مُلاحظة تحسن المُصابين بالمرض بعد تلقيهم العلاج اللازم لمُدة ثلاثة أيام وكذلك في حالة وجود أمراض وَخيمة، ينبغي استخدام مُضادات حيوية داخِلَ الوَريد.في عام 2008، تم تسجيل 106 مليون حالة إصابة بالكلاميديا و106 مليون حالة إصابة بالسيلان. على الرغم من ذلك، فإن عدد المصابين بمرض التهاب الحوض ليس واضحًا. ومن المتوقع أن يؤثر على 1,5% من الفتيات في العالم سنويًا. ففي الولايات المُتحدة الأمريكية، يُتوقع أن يؤثر مرض التهاب الحوض على مليون شخص سنويًا. أدى لولب رحمي تحت اسم "Dalkon Shield" إلى زيادة نسبة الإصابة بمرض التهاب الحوض في سبعينيات القرن المُنصرم. لا تؤدي اللوالب المُستخدمة حاليًا إلى وقوع مثل هذا المُشكلة بعد مرور أول شهر.
الأعراض والعلاماتفي حالة وجود أعراض وعلامات، فتشمل الحمى ومَضَض في حركة عنق الرحم وألم في أسفل البطن وتَخْرِيْج جديد أو مُختلف وعسر الجمع ومَضَض في الرحم ومَضَض ملحقات الرحم ودورة شهرية غير مُنتظمة.وتشمل المُضاعفات الأخرى التهاب بطانة الرحم والتهاب البوق وخراج بوقي مبيضي والتهاب البريتون الحوضي والْتِهابُ حَوَائِطِِ الزَّائِدَة والتهاب حوائط الكبد.
الأسباب
0000
إن أسباب مرض التهاب الحوض هي جرثومية بالدرجة الأولى وقد تتعدد الجراثيم المسببة في الإصابة نفسها، ومنها المكورات التي تسبب ما يسمى بالسيلان أو جراثيم الكلاميديا. وقد تكون الأسباب فطرية أو فيروسية أو طفيلية وقد تشترك معا. قد يكون السبب إصابة أحد الزوجين من خلال العلاقات الجنسية مع شخص مصاب أو بسبب انتشار التهاب من منطقة مجاورة (الانتقال من التهاب الزائدة الدودية) أو من التهاب بسبب وجود لولب داخل الرحم وانتقاله من التهاب الرحم وما حوله إلى المناطق المجاورة أو بسبب عملية جراحية أجريت في منطقة مجاورة مثل عملية قيصرية، أو عملية تجريف لمخلفات حمل بعد الإسقاط الناقص أو في مرحلة النفاس حيث تقل مناعة الجسم ويسهل انتشار الالتهاب.وفي الحالات المُتقدمة تكون المرحلة الحادة قد تحولت إلى مُرحلة مُزمنة إذا لم تُعالج كما يجب. كما قد تؤدي إلى التصاقات في المنطقة منها التصاقات وانسدادات على مستوى البوقين (الأنابيب) مما يؤثر على الإنجاب مستقبلا ويؤهب إلى حدوث حمل خارج الرحم في حال الانسدادات الجزئية.يُساعد التركيب التشريحي للأجهزة والأنسجة الداخلية من الجهاز التناسلي للأنثى مسار مُناسب لمُسببات الأمراض لكي تصعد من المهبل إلى تجويف الحوض من خلال قمع البوق. يزيد احتمال خطورة الإصابة بمرض التهاب الحوض بسبب العلاقة المُرتبطة بين ميكروبيوم المهبلية والذي يحدث بشكل طبيعي وما بين التهاب المهبل البكتيري.تعتبر كُل من النيسرية البُنية والمندثرة الجترية الكائنات الأكثر شيوعًا. وتُعتبر الكائنات اللاهوائية والكائنات اللاهوائية الاختيارية الاقل شيوعًا بين المُسببات للإصابة بالمرض. وتبلغُ نسبة الكائنات اللاهوائية والكائنات اللاهوائية الاختيارية التي تم عزلها 50% لدى المرضى الذين تعافوا من الإصابة بالمتدثرات ومن النيسرية. وبالتالي، فيشكل وجود الكائنات اللاهوائية والكائنات اللاهوائية الاختيارية ما نسبتهُ الثُلثان لدى المُصابين بمرض التهاب الحوض.من بعض المُسببات للعدوى:
1- البكتريا، مثل الكلاميديا والسيلان.
2- الممارسات الجنسية غير الآمنة، والتي تزيد من احتمالية الإصابة بـالأمراض المنتقلة جنسيًا.
3- بعض أنواع موانع الحمل.
4- قد تدخل البكتيريا كنتيجة من الولادة أو الإجهاض أو فحص عينة من بطانة الرحم.
5- قد يكون بسبب انتشار لالتهاب من منطقة قريبة مثل التهاب الزائدة الدودية.
6- قد يكون انتشار لعدوى عن طريق الدم من أعضاء أخرى في الجسم.
7- استعمال الدوش المهبلي قد يغير من توازن الكائنات الحية الموجودة بشكل طبيعي في المهبل وقد يجبر تلك الكائنات على الانتقال إلى الأعضاء الأعلى.
البكتيريات المُكْتَنَفة

متدثرة حثرية

العقديات المقيحة بتكبير 900×

مكورة عنقودية

نيسرية بنية مستزرعة في وسطين مختلفين
متدثرة حثرية
نيسرية بنية
بريفوتيلا spp.
عقدية مقيحة
Prevotella bivia
Prevotella disiens
عصوانية.
Peptostreptococcus asaccharolyticus
هضمونية عقدية لاهوائية
غاردنريلة مهبلية
إشريكية قولونية
عقدية قاطعة للدر
عقدية
مكورة عنقودية
Atopobium vaginae
راكدة.
Dialister spp.
Fusobacterium gonidiaformans
Gemella spp.
Leptotrichia spp.
Mogibacterium spp.
Porphyromonas spp.
Propionibacterium acnes
Sphingomonas spp.
Veillonella spp.مفطورة تناسلية
مفطورة بشرية
مفطورات .
التشخيص
تَخْرِيْج مُخاطِيٌّ قَيحِيّ عُنُقِيّ
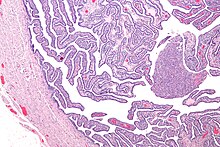
صورة مجهرية لمرض التهاب الحوض
سوف يُلاحظ عند فحص الحوض كُل من إيلاَم حَرَكَي عُنُقِيّ وإيلام في الرحم وإيلام في المُلْحَقَات. ويُلاحظ كذلك وجود مُخاطِيٌّ قَيحِيّ في التهاب عنق الرحم وفي التهاب الإحليل. وقد يكون هُناك حاجة ضرورية لإجراء فحوصات إضافية في الحالات الشديدة للمرض، مثل تنظير البطن وممارسات اسْتِنْبات الفيروس وأَخْذُ عَيِّنَة بكتيريا داخِلَ البَطْن وخزعة.يُمكن بواسطة تنظير البطن مشاهدة التصاقات «أوتار-عازف الكمان» المُمَيِّزة في متلازمة فيتز-هيو-كيرتيس مع إمكانية وجود خُرَاجاتُ أُخرى.كما يمكن أن يُساعد تخطيط الصدى والتصوير المقطعي المحوسب والتصوير بالرنين المغناطيسي في تشخيص المريض. ويُمكن أن تُساعد اختبارات تحليل الدم في اكتشاف وجود العدوى وهي:سرعة ترسب الدم ومستوى البروتين المتفاعل-C ومَسابيرُ الحمض النووي للمتدثرات والنيسرية البنية.وتُعتبر اختبارات الحمض النووي والمقايسة المناعية المرتبط بالإنزيم واختبارات الفلورية المُباشرة، اختبارات شديدة الحساسية، والتي لديها القُدرة على اكتشاف الممرضات الخاصة الموجودة. لا يُعتبر اختبار الأمصال مُفيدا بسبب وجود الكاثنات الحية الدقيقة عند الأفراد غير المُصابين لأنها يُمكن أن تخلط تفسير مستويات عيار الأجسام المُضادة، على الرغم من أنه عن طريق تحديد مُستويات الأجسام المُضادة نستطيع إلى معرفة ان كانت العدوى قديمة أو جديدة.وتشمل المعايير الحاسمة أدلة هيستوباثولوجية لالتهاب بطانة الرحم وامتلاء قناة فالوب أو إيجاد أشياء أُخرى بواسطة تنظير البطن. تُساعد صبغة غرام على اكتشاف الكائنات النادرة وغير النمطية أو حتى تلك الأكثر خُطورة.يُساعد تنظير البطن على تشخيص الأمراض الأُنْبوبِيّة، بقيمة تنبؤية إيجابية ما بين 60 إلى 90% للأشخاص المُفترض أن يكونوا مُصابين بمرض التهاب الحوض.ومن المُحتمل اكتشاف «عُقدة البوقي المبيضي» بواسطة تخطيط الصدى النسائي، والذي يتسم بوجود استسقاء وتوسع الهيكل الحوضي، ولكن من دون تشكيل خوارج.
يتم التشخيص باجراء فحص للحوض ويأخذ عينات من افرازات المهبل وعنق الرحم ويتم ارسالها إلى المختبر لفحصها.وقد يستخدم الطبيب مسحآ بجهاز الموجات فوق الصوتية كالسونار الذي سيظهر أعضاء الحوض. وقد يشتبه في وجود التهاب الحوض إذا كانت آلام الرحم شديدة وحساسة خاصة أو عند نزول صديد من عنق الرحم.
التشخيص التفريقي

حمل خارج الرحم انتهى بالتمزق. وعمر الجنين في هذا الحمل يقدر بحوالي ستة أسابيع. أما العمر الحملي، فهو ثمانية أسابيع. ويظهر الكيس الأمينوسي (السلى) سليمًا تمامًا
توجد العديد من الأسباب التي تؤدي إلى أعراض مُشابهة لتلك الخاصة بمرض التهاب الحوض، من هذه الأسباب التهاب الزائدة الدودية والحمل المنتبذ ونزيف أو تمزق تكيس المبيض ولَوْي المبيض والانتباذ البطاني الرحمي والالتهاب المعدي المعوي والتهاب الصفاق والتهاب المهبل البكتيري وغيرها.يُعتبر مرض التهاب الحوض أكثر عُرضة لحُدوث انتكاس في حال وجود تاريخ سابق للإصابة، اتصال جنسي في الآونة الأخيرة، حُدوث الحيض في الآونة الأخيرة أو وجود لولب رحمي، في حال أن كان يُعاني الشريك من مرض منقول جنسيًّا.ومن غير المُرجح الإصابة بمرض التهاب الحوض الحاد في حالة عدم حصول الجماع في الآونة الأخيرة أو إن لم يُستخدم اللولب الرحمي. يتم الحُصول على اختبار الحمل الحساس في الدم وذلك بهدف استبعاد إمكانية الإصابة بالحمل المنتبذ. ويتم التفريق بواسطة بَزْلُ الرَّدْبَةِ المُسْتَقيمِيَّةِ الرَّحِمِيَّة ما بين تدمي الصفاق (حمل مُنتبذ مُنْفَتِق أو تكيس المبيض) وبين الإنتان (التهاب البوق وخُرَاجٌ حَوْضِيّ مُنْفَتِق والزائدة المُنْفَتِقة.تُساعد الموجات الفوق الصوتية الحوضية والرحمية على تشخيص مرض التهاب الحوض. وقد تظهر الموجات الفوق الصوتية عادية وطبيعية في المراحل المُبكرة من المرض. مع مُرور الوقت، يُمكن ان تظهر بعض التغييرات غير المُحددة منها: الحوض خالي من السائِل وتغلظ بطانة الرحم وتَمَدُّد جَوفُ الرَّحِم عن طريق السائل أو الغاز. وتظهر حُدود الرحم والمبايض غير واضحة في بعض الحالات. يُرتبط الحجم الكبير للمبايض وزيادة أعداد الكيسة بظهور مرض التهاب الحوض.يُستعمل تنظير البطن في قليل من الحالات لأنه ليس مُتاحا بسهولة. وكذلك لأنه لا يُمكن أن تكتشف الالتهابات الرَقيقة في قناة فالوب وكذلك التهاب بطانة الرحم بواسطة تنظير البطن.لا يوجد اختبار واحد كافي من ناحية الحساسية والنوعية لتشخيص مرض التهاب الحوض. وقد أظهرت دراسة أمريكية بأن الإيلام الحَرَكَي العُنُقِيّ كمعيار سريري يزيد من حساسية معايير مراكز مكافحة الأمراض واتقائها التشخيصي من 83 إلى 95%.
الوقايةيوصى بإجراء الفحوص الدورية اللازمة للأمراض المنقولة جنسيًا بهدف الوقاية.
ويمكن الحد من الإصابة بمرض التهاب الحوض عن طريق إتباع الخطوات التالية: استخدام الواقي الذكري.
مرض التهاب الحوض (بالإنجليزية pelvic inflammatory disease) هي تلك الالتهابات التي تشمل الرحم وقناتي فالوب (أو البوقين) والمبيضين والأنسجة المحيطة بها والغشاء البريتوني المبطن لها والحوض. قد لا يُعاني المريض أيا من الأعراض في كثير من الأحيان. أما في حالة وجود الأعراض والعلامات، فتتمثل في آلآم أسفل البطن وتَخْرِيْج مهبلي وحمى وعُسْرُ التَّبَوُّل وعسر الجماع ودورة شهرية غَيرُ مُنْتَظَمة. في حالة عدم علاج مرض التهاب الحوض فقد يؤدي إلى مُضاعفات تُصيب المريض منها العقم والحمل المنتبذ وخط الألم الحوضي والسرطان.تكون أسبابها في المقام الأول، عدوى جرثومية، حالة عدوى أو التهاب بالأعضاء الداخلية للحوض مثل الجهاز الإنجابي للمرأة، وقد تتعدد الجراثيم المتسببة في نفس الإصابة. تُعتبر كُل من النيسرية البنية والمتدثرة الحثرية من مُسببات العدوى الجرثومية المُسببة لمرض التهاب الحوض فهي تتواجد في 75-90% من الحالات، وتعد أنواع بكتيريا مُختلفة هي المُسببة للمرض في كثير من الأحيان. إن لم يتلقى العلاج كُل من المُصابين بداء المتدثرات والسيلان فإنهم قد يصابون بمرض التهاب الحوض بنسبة 10% في داء المتدثرات و40% في مرض السيلان. هذا الالتهاب قد يتوضع في عضو ما مثل البوق أو البوقين فيؤدي إلى تجمع مصلي يتحول إلى قيحي وبالتالي قد ينتشر إلى المبيضين، فيحدث ما يسمى بالخراج البوقي المبيضي. العلاج يكون بالمضادات الحيوية القوية عن طريق الحقن أو عن طريق الفم. تتشابه عَوامِلُ الاِخْتِطار الخاصة بالمرض بتلك الخاصة بالأمراض المنقولة جنسيًا عامة وتشمل العدد الكبير من الشركاء الجنسيين وتعاطي المُخدرات. توجد احتمالية زيادة الخطر في حال تم غسل المهبل. يُعتمد على العلامات والأعراض التي تظهر على المريض لوضع التشخيص. فمن المُوصى به أن يُتدارسُ هذا المرض لدى جميع النساء في سن الإنجاب اللاتي لديهن ألم في أسفل البطن. يتم إجراء التشخيص النهائي لمرض التهاب الحوض من خلال إيجاد قَيح في قناة فالوب أثناء إجراء عملية الجِرَاحَةٌ بالمِنْظَار. قد تكون الموجات فوق الصوتية مُفيدة في تشخيص المرض.هُناك جهود تُبذل لتجنب مرض التهاب الحوض تشمل أولئك الذين لم يمارسوا الجنس أو وجود عدد قليل من الشركاء الجنسيين واستخدام الواقي الذكري. يقل خطر الإصابة بمرض التهاب الحوض في حال إجراء فحص للنساء المُعرضات لخطر العدوى بداء المتدثرات وحصولهن على العلاج اللازم لذلك. ويجب على الشخص تلقي العلاج اللازم حتى لو لم يتم التأكد التام من الإصابة بالمرض. كما يجب مُعالجة الشركاء الجنسيين للمرأة أيضًا لوجود احتمالية انتقال المرض لهم. يُنصح باتباع علاج للمُصابين في حالة إظهارهم لأعراض خفيفة أو متوسطة، ويتمثل العلاج بإعطائهم حُقنة واحدة من المضاد الحيوي سيفترياكسون ودوكسيسايكلين لمُدة أسبوعين وربما مترونيدازول عن طريق الفم. في حالة عدم مُلاحظة تحسن المُصابين بالمرض بعد تلقيهم العلاج اللازم لمُدة ثلاثة أيام وكذلك في حالة وجود أمراض وَخيمة، ينبغي استخدام مُضادات حيوية داخِلَ الوَريد.في عام 2008، تم تسجيل 106 مليون حالة إصابة بالكلاميديا و106 مليون حالة إصابة بالسيلان. على الرغم من ذلك، فإن عدد المصابين بمرض التهاب الحوض ليس واضحًا. ومن المتوقع أن يؤثر على 1,5% من الفتيات في العالم سنويًا. ففي الولايات المُتحدة الأمريكية، يُتوقع أن يؤثر مرض التهاب الحوض على مليون شخص سنويًا. أدى لولب رحمي تحت اسم "Dalkon Shield" إلى زيادة نسبة الإصابة بمرض التهاب الحوض في سبعينيات القرن المُنصرم. لا تؤدي اللوالب المُستخدمة حاليًا إلى وقوع مثل هذا المُشكلة بعد مرور أول شهر.
الأعراض والعلاماتفي حالة وجود أعراض وعلامات، فتشمل الحمى ومَضَض في حركة عنق الرحم وألم في أسفل البطن وتَخْرِيْج جديد أو مُختلف وعسر الجمع ومَضَض في الرحم ومَضَض ملحقات الرحم ودورة شهرية غير مُنتظمة.وتشمل المُضاعفات الأخرى التهاب بطانة الرحم والتهاب البوق وخراج بوقي مبيضي والتهاب البريتون الحوضي والْتِهابُ حَوَائِطِِ الزَّائِدَة والتهاب حوائط الكبد.
الأسباب
0000
إن أسباب مرض التهاب الحوض هي جرثومية بالدرجة الأولى وقد تتعدد الجراثيم المسببة في الإصابة نفسها، ومنها المكورات التي تسبب ما يسمى بالسيلان أو جراثيم الكلاميديا. وقد تكون الأسباب فطرية أو فيروسية أو طفيلية وقد تشترك معا. قد يكون السبب إصابة أحد الزوجين من خلال العلاقات الجنسية مع شخص مصاب أو بسبب انتشار التهاب من منطقة مجاورة (الانتقال من التهاب الزائدة الدودية) أو من التهاب بسبب وجود لولب داخل الرحم وانتقاله من التهاب الرحم وما حوله إلى المناطق المجاورة أو بسبب عملية جراحية أجريت في منطقة مجاورة مثل عملية قيصرية، أو عملية تجريف لمخلفات حمل بعد الإسقاط الناقص أو في مرحلة النفاس حيث تقل مناعة الجسم ويسهل انتشار الالتهاب.وفي الحالات المُتقدمة تكون المرحلة الحادة قد تحولت إلى مُرحلة مُزمنة إذا لم تُعالج كما يجب. كما قد تؤدي إلى التصاقات في المنطقة منها التصاقات وانسدادات على مستوى البوقين (الأنابيب) مما يؤثر على الإنجاب مستقبلا ويؤهب إلى حدوث حمل خارج الرحم في حال الانسدادات الجزئية.يُساعد التركيب التشريحي للأجهزة والأنسجة الداخلية من الجهاز التناسلي للأنثى مسار مُناسب لمُسببات الأمراض لكي تصعد من المهبل إلى تجويف الحوض من خلال قمع البوق. يزيد احتمال خطورة الإصابة بمرض التهاب الحوض بسبب العلاقة المُرتبطة بين ميكروبيوم المهبلية والذي يحدث بشكل طبيعي وما بين التهاب المهبل البكتيري.تعتبر كُل من النيسرية البُنية والمندثرة الجترية الكائنات الأكثر شيوعًا. وتُعتبر الكائنات اللاهوائية والكائنات اللاهوائية الاختيارية الاقل شيوعًا بين المُسببات للإصابة بالمرض. وتبلغُ نسبة الكائنات اللاهوائية والكائنات اللاهوائية الاختيارية التي تم عزلها 50% لدى المرضى الذين تعافوا من الإصابة بالمتدثرات ومن النيسرية. وبالتالي، فيشكل وجود الكائنات اللاهوائية والكائنات اللاهوائية الاختيارية ما نسبتهُ الثُلثان لدى المُصابين بمرض التهاب الحوض.من بعض المُسببات للعدوى:
1- البكتريا، مثل الكلاميديا والسيلان.
2- الممارسات الجنسية غير الآمنة، والتي تزيد من احتمالية الإصابة بـالأمراض المنتقلة جنسيًا.
3- بعض أنواع موانع الحمل.
4- قد تدخل البكتيريا كنتيجة من الولادة أو الإجهاض أو فحص عينة من بطانة الرحم.
5- قد يكون بسبب انتشار لالتهاب من منطقة قريبة مثل التهاب الزائدة الدودية.
6- قد يكون انتشار لعدوى عن طريق الدم من أعضاء أخرى في الجسم.
7- استعمال الدوش المهبلي قد يغير من توازن الكائنات الحية الموجودة بشكل طبيعي في المهبل وقد يجبر تلك الكائنات على الانتقال إلى الأعضاء الأعلى.
البكتيريات المُكْتَنَفة

متدثرة حثرية

العقديات المقيحة بتكبير 900×

مكورة عنقودية

نيسرية بنية مستزرعة في وسطين مختلفين
متدثرة حثرية
نيسرية بنية
بريفوتيلا spp.
عقدية مقيحة
Prevotella bivia
Prevotella disiens
عصوانية.
Peptostreptococcus asaccharolyticus
هضمونية عقدية لاهوائية
غاردنريلة مهبلية
إشريكية قولونية
عقدية قاطعة للدر
عقدية
مكورة عنقودية
Atopobium vaginae
راكدة.
Dialister spp.
Fusobacterium gonidiaformans
Gemella spp.
Leptotrichia spp.
Mogibacterium spp.
Porphyromonas spp.
Propionibacterium acnes
Sphingomonas spp.
Veillonella spp.مفطورة تناسلية
مفطورة بشرية
مفطورات .
التشخيص

تَخْرِيْج مُخاطِيٌّ قَيحِيّ عُنُقِيّ

صورة مجهرية لمرض التهاب الحوض
سوف يُلاحظ عند فحص الحوض كُل من إيلاَم حَرَكَي عُنُقِيّ وإيلام في الرحم وإيلام في المُلْحَقَات. ويُلاحظ كذلك وجود مُخاطِيٌّ قَيحِيّ في التهاب عنق الرحم وفي التهاب الإحليل. وقد يكون هُناك حاجة ضرورية لإجراء فحوصات إضافية في الحالات الشديدة للمرض، مثل تنظير البطن وممارسات اسْتِنْبات الفيروس وأَخْذُ عَيِّنَة بكتيريا داخِلَ البَطْن وخزعة.يُمكن بواسطة تنظير البطن مشاهدة التصاقات «أوتار-عازف الكمان» المُمَيِّزة في متلازمة فيتز-هيو-كيرتيس مع إمكانية وجود خُرَاجاتُ أُخرى.كما يمكن أن يُساعد تخطيط الصدى والتصوير المقطعي المحوسب والتصوير بالرنين المغناطيسي في تشخيص المريض. ويُمكن أن تُساعد اختبارات تحليل الدم في اكتشاف وجود العدوى وهي:سرعة ترسب الدم ومستوى البروتين المتفاعل-C ومَسابيرُ الحمض النووي للمتدثرات والنيسرية البنية.وتُعتبر اختبارات الحمض النووي والمقايسة المناعية المرتبط بالإنزيم واختبارات الفلورية المُباشرة، اختبارات شديدة الحساسية، والتي لديها القُدرة على اكتشاف الممرضات الخاصة الموجودة. لا يُعتبر اختبار الأمصال مُفيدا بسبب وجود الكاثنات الحية الدقيقة عند الأفراد غير المُصابين لأنها يُمكن أن تخلط تفسير مستويات عيار الأجسام المُضادة، على الرغم من أنه عن طريق تحديد مُستويات الأجسام المُضادة نستطيع إلى معرفة ان كانت العدوى قديمة أو جديدة.وتشمل المعايير الحاسمة أدلة هيستوباثولوجية لالتهاب بطانة الرحم وامتلاء قناة فالوب أو إيجاد أشياء أُخرى بواسطة تنظير البطن. تُساعد صبغة غرام على اكتشاف الكائنات النادرة وغير النمطية أو حتى تلك الأكثر خُطورة.يُساعد تنظير البطن على تشخيص الأمراض الأُنْبوبِيّة، بقيمة تنبؤية إيجابية ما بين 60 إلى 90% للأشخاص المُفترض أن يكونوا مُصابين بمرض التهاب الحوض.ومن المُحتمل اكتشاف «عُقدة البوقي المبيضي» بواسطة تخطيط الصدى النسائي، والذي يتسم بوجود استسقاء وتوسع الهيكل الحوضي، ولكن من دون تشكيل خوارج.
يتم التشخيص باجراء فحص للحوض ويأخذ عينات من افرازات المهبل وعنق الرحم ويتم ارسالها إلى المختبر لفحصها.وقد يستخدم الطبيب مسحآ بجهاز الموجات فوق الصوتية كالسونار الذي سيظهر أعضاء الحوض. وقد يشتبه في وجود التهاب الحوض إذا كانت آلام الرحم شديدة وحساسة خاصة أو عند نزول صديد من عنق الرحم.
التشخيص التفريقي

حمل خارج الرحم انتهى بالتمزق. وعمر الجنين في هذا الحمل يقدر بحوالي ستة أسابيع. أما العمر الحملي، فهو ثمانية أسابيع. ويظهر الكيس الأمينوسي (السلى) سليمًا تمامًا
توجد العديد من الأسباب التي تؤدي إلى أعراض مُشابهة لتلك الخاصة بمرض التهاب الحوض، من هذه الأسباب التهاب الزائدة الدودية والحمل المنتبذ ونزيف أو تمزق تكيس المبيض ولَوْي المبيض والانتباذ البطاني الرحمي والالتهاب المعدي المعوي والتهاب الصفاق والتهاب المهبل البكتيري وغيرها.يُعتبر مرض التهاب الحوض أكثر عُرضة لحُدوث انتكاس في حال وجود تاريخ سابق للإصابة، اتصال جنسي في الآونة الأخيرة، حُدوث الحيض في الآونة الأخيرة أو وجود لولب رحمي، في حال أن كان يُعاني الشريك من مرض منقول جنسيًّا.ومن غير المُرجح الإصابة بمرض التهاب الحوض الحاد في حالة عدم حصول الجماع في الآونة الأخيرة أو إن لم يُستخدم اللولب الرحمي. يتم الحُصول على اختبار الحمل الحساس في الدم وذلك بهدف استبعاد إمكانية الإصابة بالحمل المنتبذ. ويتم التفريق بواسطة بَزْلُ الرَّدْبَةِ المُسْتَقيمِيَّةِ الرَّحِمِيَّة ما بين تدمي الصفاق (حمل مُنتبذ مُنْفَتِق أو تكيس المبيض) وبين الإنتان (التهاب البوق وخُرَاجٌ حَوْضِيّ مُنْفَتِق والزائدة المُنْفَتِقة.تُساعد الموجات الفوق الصوتية الحوضية والرحمية على تشخيص مرض التهاب الحوض. وقد تظهر الموجات الفوق الصوتية عادية وطبيعية في المراحل المُبكرة من المرض. مع مُرور الوقت، يُمكن ان تظهر بعض التغييرات غير المُحددة منها: الحوض خالي من السائِل وتغلظ بطانة الرحم وتَمَدُّد جَوفُ الرَّحِم عن طريق السائل أو الغاز. وتظهر حُدود الرحم والمبايض غير واضحة في بعض الحالات. يُرتبط الحجم الكبير للمبايض وزيادة أعداد الكيسة بظهور مرض التهاب الحوض.يُستعمل تنظير البطن في قليل من الحالات لأنه ليس مُتاحا بسهولة. وكذلك لأنه لا يُمكن أن تكتشف الالتهابات الرَقيقة في قناة فالوب وكذلك التهاب بطانة الرحم بواسطة تنظير البطن.لا يوجد اختبار واحد كافي من ناحية الحساسية والنوعية لتشخيص مرض التهاب الحوض. وقد أظهرت دراسة أمريكية بأن الإيلام الحَرَكَي العُنُقِيّ كمعيار سريري يزيد من حساسية معايير مراكز مكافحة الأمراض واتقائها التشخيصي من 83 إلى 95%.
الوقايةيوصى بإجراء الفحوص الدورية اللازمة للأمراض المنقولة جنسيًا بهدف الوقاية.
ويمكن الحد من الإصابة بمرض التهاب الحوض عن طريق إتباع الخطوات التالية: استخدام الواقي الذكري.
= في حالة وجود أعراض مرض التهاب الحوض، يجب على
المريض أن يطلب الإستشارة الطبية.يحُد أستعمال حبوب وسائل تحديد النسل
الهرمونية من احتمالية الإصابة بمرض التهاب الحوض، حيثُ يعود السبب إلى
زيادة سماكة حَشْوَة مُخاطُ العُنُق وبالتالي منع صُعود المتعضيات المُسببة
من الجهاز التناسلي السفلي.يجب على المريض أن يطلب الإستشارة الطبية، في
حالة وجود شريك جنسي مُصاب بمرض منقول جنسيًا أو إصابة الشخص نفسه.الحصول
على تاريخ الأمراض المنقولة الجنسية الخاصة بالشريك الجنسي للمريض في حالة
وجوده، والعمل على علاجها.تجنب الأعمال المؤدية إلى زيادة نشاط المهبل،
وخاصةً الجماع وكذلك الإجهاض والإجهاض التلقائي أو بعض الإجراءات المُتعلقة
بأمراض النساء، لضمان من غلق عنق الرحم.زواج أحادي.الامتناع عن الملذات.
العلاج

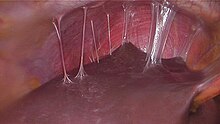
جنتاميسين يُستخدم عن طريق الحقن
العلاج يكون بالمضادات الحيوية القوية، عن طريق الحقن أو عن طريق الفم حسب شدة الإصابة. وقد تحتاج الحالة إلى فتح بطن لتفريغ الخراج وأخذ عينة من القيح، والإفرازات للزرع وتحديد الجرثومة المُسببة وبالتالي علاجها بما يتناسب معها أما عملية فتح الأنابيب التي سدت بفعل الالتهاب هذا لا يتم إجرائها إلا بعد علاج الالتهاب الحاد أو البؤرة الحادة لالتهاب مزمن. وبعدها يمكن إجراء عملية غالبا مجهرية لفتح الأنابيب والتي تختلف طريقتها حسب مكان الانسداد، في النهاية الحرة القريبة من المبيضين أو في وسط الأنبوب أو عند مخرجه من الرحم. ويتم علاج العدوى بالمضادات الحيوية (في صورة أقراص غالبا)، ويظهر تحسن في العادة بعد مُرور ثلاثة أيام من العلاج، إن لم يظهر أي تحسن بعد هذه الفترة، يستحسن على المريض أن يستشير الطبيب. في حالات العدوى الشديدة قد تكون الجراحة ضرورية لإزالة النسيج الندبي. ويجب فحص الشريك أيضا حتى لو لم يكن يعاني من أية أعراض، كما يجب عدم الاتصال الجنسي حتى يتم الشفاء التام.العلاج يكون بالمضادات الحيوية القوية، عن طريق الحقن أو عن طريق الفم حسب شدة الإصابة. ومن هذه النُظُم العلاجية النَمُوذَجِيّة المُتبعة للعلاج، سيفوكسيتين أو سيفوتيتان بالإضافة إلى دوكسيسايكلين وكليندامايسين وجنتاميسين. وهناك نُظُام علاجي نَمُوذَجِيّ بديل عن طريق الحقن بواسطة أمبيسيلين/سولباكتام بالإضافة إلى دوكسيسايكلين. ويُمكن الانتقال من العلاج عن طريق الحقن إلى العلاج عن طريق الفم، في حال وجود تحسن سريري في غضون 24-48 ساعة وذلك وفقًا لقرارات الأدلة السريرية التجرييبية.
توقعات سير المرض
العلاج

جنتاميسين يُستخدم عن طريق الحقن
العلاج يكون بالمضادات الحيوية القوية، عن طريق الحقن أو عن طريق الفم حسب شدة الإصابة. وقد تحتاج الحالة إلى فتح بطن لتفريغ الخراج وأخذ عينة من القيح، والإفرازات للزرع وتحديد الجرثومة المُسببة وبالتالي علاجها بما يتناسب معها أما عملية فتح الأنابيب التي سدت بفعل الالتهاب هذا لا يتم إجرائها إلا بعد علاج الالتهاب الحاد أو البؤرة الحادة لالتهاب مزمن. وبعدها يمكن إجراء عملية غالبا مجهرية لفتح الأنابيب والتي تختلف طريقتها حسب مكان الانسداد، في النهاية الحرة القريبة من المبيضين أو في وسط الأنبوب أو عند مخرجه من الرحم. ويتم علاج العدوى بالمضادات الحيوية (في صورة أقراص غالبا)، ويظهر تحسن في العادة بعد مُرور ثلاثة أيام من العلاج، إن لم يظهر أي تحسن بعد هذه الفترة، يستحسن على المريض أن يستشير الطبيب. في حالات العدوى الشديدة قد تكون الجراحة ضرورية لإزالة النسيج الندبي. ويجب فحص الشريك أيضا حتى لو لم يكن يعاني من أية أعراض، كما يجب عدم الاتصال الجنسي حتى يتم الشفاء التام.العلاج يكون بالمضادات الحيوية القوية، عن طريق الحقن أو عن طريق الفم حسب شدة الإصابة. ومن هذه النُظُم العلاجية النَمُوذَجِيّة المُتبعة للعلاج، سيفوكسيتين أو سيفوتيتان بالإضافة إلى دوكسيسايكلين وكليندامايسين وجنتاميسين. وهناك نُظُام علاجي نَمُوذَجِيّ بديل عن طريق الحقن بواسطة أمبيسيلين/سولباكتام بالإضافة إلى دوكسيسايكلين. ويُمكن الانتقال من العلاج عن طريق الحقن إلى العلاج عن طريق الفم، في حال وجود تحسن سريري في غضون 24-48 ساعة وذلك وفقًا لقرارات الأدلة السريرية التجرييبية.
توقعات سير المرض




ليست هناك تعليقات:
إرسال تعليق