الغدة النخامية - من ويكيبيديا، الموسوعة الحرة
غدة نخامية
الاسم العلمي
hypophysis, glandula pituitaria
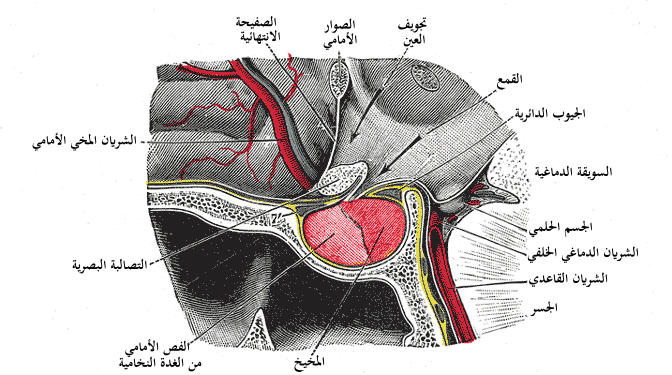
تقع الغدة النخامية
في قاع المخ محمية بواسطة تكوين عظمي تُدعى سرج تركي ويحيط بها غشاء سحائي قوي
ليوفر لها الحماية "Sella turcica" في تجويف العظم الوتدي ويحيط بها غشاء سحائي قوى ليحميها من الصدمات
.

Median sagittal through the hypophysis of an adult monkey. Semidiagrammatic.
تفاصيل
الشريان المغذي شريان
نخامي علوي، infundibular
artery، prechiasmal artery، شريان نخامي سفلي، capsular artery، artery of the inferior cavernous sinus
سلف أديم ظاهر عصبي
وشفوي ويشمل جيب راثكي
نوع من غدة صماء
===
الغدة النخامية
(بالإنجليزية: pituitary gland) غدة صماء بحجم حبة الحمص تقريبًا، تزن في
المتوسط 0.5 جرام في البشر. وتسمى أحيانًا بمايسترو الغدد لكونها تتحكم في إفرازات
بقية الغدد في الجسم.
توجد على شكل نتوء في
أسفل منطقة ما تحت المهاد في قاعدة الدماغ. غدة تقع في تجويف عظمي في جمجمة الإنسان
أسفل الدماغ يسمى السرج التركي "Sella
turcica" لها 3
فصوص الفص الأمامي (النخامة الأمامية) والفص الخلفي (النخامة الخلفية) والفص
الأوسط. يقوم الفص الامامي والأوسط المعروفان بالجزء الغدي بإفراز هرمونات
بعينها مثل الهرمون الموجه لقشر الكظر (ACTH)،
وهرمون الحليب برولاكتين (prolactin) وهرمون النمو (GH) والهرمون منبه الدرقية (TSH) وهرمون منبه للجريب (FSH) والهرمون الملوتن (LH)، بينما الفص الخلفي يخزن الهرمونات التي يفرزها
الجزء العصبي من الهيبوثالامس (Hypothalamus) وينظم إفرازها، فهو يفرز الهرمون المضاد لإدرار البول
(ADH) والأوكسيتوسين
(Oxytocin).
وهذه الغدد سواء الفص
الامامي أو الخلفي تفرز هرموناتها بتنظيم وإدارة دقيقة جداً من الوطاء (هيبوثلامس).
تعتبر الغدة النخامية
من أهم الغدد في الجسم ويسميها البعض سيدة الغدد الصماء لأنها المُنظمة لباقي
الغدد من خلال إفراز الهرمونات ويوجد هناك علاقة بينها وبين الهيبوثلامس.
إذا زاد إفراز هذه
الغدة من هرمون النمو تحدث ضخامة وطول غير طبيعي في الجسم العملقة، أما إذا حدث
زيادة بعد البلوغ فإنها تسبب مرض العملقة الطرفية (acromegaly) وهو ضخامة في اليدين والقدمين دون باقي الجسم، والعكس صحيح أي أن قلة
إفراز تلك الغدة لهرمون النمو يؤدي إلى بطء النمو وقصر القامة القزامة. وزيادة
إفراز هرمون الحليب يؤدي إلى إفراز الحليب والعقم وكذلك ظهور الثدي عند الذكور.
الوظيفة
الفص الأمامي
هرمون النمو
(HGH) ، والذي يشار إليه أيضًا باسم السوماتوتروبين ،
يتم إفرازه تحت تأثير هرمون النمو تحت المهاد (GHRH) ،
ويتم تثبيطه بواسطة السوماتوستاتين تحت المهاد .
الهرمون الموجه لقشر
الكظر (ACTH) وبيتا إندورفين ، ويتم إطلاق هرمون تحفيز الخلايا الصباغية تحت تأثير
الهرمون المطلق للكورتيكوتروبين (CRH).
يتم إفراز هرمون
تحفيز الغدة الدرقية (TSH) تحت تأثير الهرمون المطلق للثيروتروبين من تحت المهاد
(TRH) ويتم تثبيطه بواسطة
السوماتوستاتين.
الهرمون المنشط للجسم
الأصفر (LH) والهرمون الجريب (FSH) كلاهما يُطلقان تحت تأثير الهرمون المطلق لموجهة الغدد التناسلية
(GnRH)
البرولاكتين (PRL)
أو هرمون الحليب يتم
تحفيز إطلاقه بواسطة هرمون الغدة الدرقية ، والأوكسيتوسين ، والفازوبريسين ،
والببتيد المعوي الفعال في الأوعية ، والأنجيوتنسين II ،
والببتيد العصبي Y ، والجالانين ، والمادة P ،
والببتيدات الشبيهة بالبومبين (الببتيد المطلق للجاسترين ،والنوروميدين
B و C) ، والنيوروتنسين ، ويمنع إفرازه الدوبامين.
يتم إطلاق هذه
الهرمونات من الغدة النخامية الأمامية تحت تأثير منطقة ما تحت المهاد . تفرز الهرمونات
من تحت المهاد إلى الفص الأمامي عن طريق نظام شعري خاص يسمى نظام البوابة تحت
المهاد. أيضًا من مجموعة من الخلايا غير الصماء تسمى خلايا الجريب
.
الفص المتوسط
الهرمون المنبه
للخلايا الصباغية (MSH). ينتج هذا أيضًا في الفص الأمامي. [12] عندما يتم إنتاجها في الفص
المتوسط ، تسمى أحيانًا MSHs "intermedins".
الفص الخلفي
تخزن الغدة النخامية
الخلفية وتطلق _لكنها لا تصنع_الهرمونات التالية:
الهرمون المضاد
لإدرار البول (ADH )، المعروف أيضًا باسم الفاسوبريسين يُفرز من منطقة
ما تحت المهاد ثم يخزن في الفص الخلفي من الغدة النخامية .
الأوكسيتوسين أو
هرمون الطلق يُفرز من النواة المجاورة للبطين في منطقة ما تحت المهاد
. الأوكسيتوسين هو أحد
الهرمونات القليلة التي تخلق تغذية راجعة إيجابية (Pv feedback+) على سبيل المثال ، أثناء المخاض يُعد تحرك الجنين المستمر وضغطة على
الرحم مُحفز قوي يرسل سيالات عصبية إلى الفص الخلفي من الغدة النخامية ويحفز إطلاق
الأوكسينوسين والذي يرتبط بعضلات الرحم ويزيد من عملية التلقص مما يزيد من
السيالات العصبية الصاعدة لتحفيز الغدة النخامية على إفراز المزيد من الأوكسيتوسين
وهكذا تستمر حلقة التغذية الراجعة طول فترة المخاض فكل ما زادت تقلصات الرحم كل ما
زاد إفراز الأوكسيتوسين. ولأن الأوكسيتوسين يلعب دورًا محوريًا في عملية الطلق فقد
صنُع منه أدوية تُعطي عن طريق الحقن لتحفيز عملية الطلق.
الهرمونات
تتحكم الهرمونات التي
تفرزها الغدة النخامية في عمليات الجسم التالية: النمو.
ضغط الدم.
تحفيز الطلق أثناء
المخاض.
إنتاج حليب الأم.
وظائف الأعضاء
الجنسية في كلا الجنسين.
وظيفة الغدة الدرقية.
التحويل الأيضي
للغذاء إلى طاقة.
تنظيم الماء
والاسمولية في الجسم.
توازن الماء عن طريق
التحكم في إعادة امتصاص الماء بواسطة الكلى.
تنظيم درجة الحرارة.
تسكين الآلام.
أورام الغدة النخامية
هرمون الحليب
وتأثيراته على صحة الإنسان
يفرز هرمون
البرولاكتين (هرمون الحليب) من الفص الأمامي للغدة النخامية، وهو يوجد بنسب
ومستويات معينة في الدم ما بين ثلاثة وثلاثين نانو غرام/مليلتر، ويستمر في الدم
لمدة تتراوح بين 50 إلى 60 دقيقة مع ملاحظة أن نسبة هذا الهرمون متغيرة في الدم
لخضوعه تحت نظام صارم لتنظيم ارتفاعه وانخفاضه من قبل هرمونات أخرى مثل الدوبامين
(يخفض نسبة الهرمون) والاستروجين (يرفع نسبة الهرمون) وتزيد نسبة إفراز هذا
الهرمون بشكل طبيعي خلال فترة الحمل والولادة. من المعروف أن الأنشطة الحيوية
للجسم يقع معظمها تحت سيطرة الهرمونات التي تفرز من الغدة النخامية بقاع المخ
بفصيها الأمامي والخلفي تحت تأثير المراكز الرئيسية العليا بالمخ ومن هذه
الهرمونات هرمون البرولاكتين. وقد وجد أنه يفرز من خلايا لاكتوتروبيك الموجودة
بالغدة النخامية تحت تأثيرات مختلفة إما فسيولوجية طبيعية وإما مرضية أو دوائية، ويوجد
أكثر من مصدر لهرمون البرولاكتين منها وأهمها الغدة النخامية وغيرها، على سبيل
المثال الغشاء المبطن للرحم، الورم الليفي بالرحم، العضلات الرحمية.
ويوجد هرمون الحليب
عند الرجل والمرأة ضمن نسب معينة مختلفة، لذا عند ارتفاع نسبة هذا الهرمون يمنع
الغدة النخامية من إنتاج الخصيتين للحيوانات المنوية وقد يكون السبب إصابة الغدة
النخامية بورم أو تأثر الغدة النخامية بدواء معين. أسباب وأعراض:
ومن العوامل
الفسيولوجية الطبيعية المساعدة على نقص البرولاكتين عملية الولادة، ومن العوامل
المرضية، استئصال الغدة النخامية، والأدوية التي تحث على إفراز هرمون الدوبامين.
ومن العوامل الفسيولوجية المسببة لارتفاع نسبة البرولاكتين النوم، الحمل (لارتفاع هرمون الاستروجين والبروجستيرون) الرضاعة، القلق والاضطراب النفسي،
النصف الثاني من الدورة الشهرية، والاتصال الجنسي.
أما الأسباب المرضية
المؤدية لارتفاع الهرمون، فهي اضطرابات الغدة النخامية وأورامها المختلفة، متلازمة
تكيس المبيض، اضطرابات الغدة الدرقية ونقص إفراز هرمون الثيروكسين، الفشل الكلوي،
الفشل الكبدي، صدمات القفص الصدري وفي حالات نادرة تناول هرمون الاستروجين كما في
عقاقير منع الحمل. والأدوية المسببة لزيادة إفراز البرولاكتين كالعقاقير المثبطة
لهرمون الدوبامين كعلاجات الضغط (ريزربين) وبعض الأدوية النفسية والصدرية، ومضادات
الغثيان والمورفين.متلازمة فرط إفراز اللبن و زيادة برولاكتين الدم
ومن أهم أعراض ارتفاع
البرولاكتين لدى الرجل تدني القدرة الجنسية، نمو خلايا الثدي وظهوره مع خروج
الحليب منه سواء بالحث اليدوي أو بشكل طبيعي عفوي.
أما أعراض الإصابة
لدى المرأة فتظهر لدى زيادة أو نقص هرمون البرولاكتين عن المعدل الطبيعي بسبب
اضطرابات في الطمث وبالتالي اضطرابات التبويض، حيث انه يؤدي إلى نقص البروجستيرون.
كذلك يؤثر تأثيرا مباشرا على إخصاب المريضة التي تعاني من مشاكل عدة مثل انقطاع
الدورة الشهرية أو نقصانها أو نزيف مهبلي غير وظيفي، ولقد وجد أن هنالك علاقة
وثيقة بين ارتفاع هرمون البرولاكتين وإبطال التبويض، فزيادة هرمون البرولاكتين
تؤدي إلى نقص الاستروجين وبالتالي ظهور أعراض الشيخوخة ووهن العظام. كما أن له
دورا في عدم التبويض في حالات تكيس المبايض ويتضح هذا من عودة التبويض بعد علاج
هذه الحالات، كما وتعاني المرأة من فقدان الرغبة الجنسية، جفاف القناة التناسلية،
استمرار تدفق الحليب من الثديين، ويحدث أيضًا تأخر أو توقف البلوغ للمصابين بالمرض
قبل سن البلوغ.
ومن الأعراض المشتركة
الشعور بالصداع الشديد، الضغط على الأعصاب البصرية مما يحدث خللاً في المجال البصري.
التشخيص عند ظهور تلك الأعراض يجب إجراء بعض الفحوصات الطبية لتشخيص وتحديد العلاج
المناسب للحالة. ومن ذلك قياس نسبة هرمون البرولاكتين بالدم بعد ساعتين من استيقاظ
المريض، إجراء أشعة على الرأس لبيان وضع الغدة النخامية وتحديد وجود أية أورام من
عدمه. ويمكن معرفة وجود ورم في الغدة من عدمه عن طريق قياس نسبة البرولاكتين في
الدم، على ضوء معرفة المعدل الطبيعي لهرمون البرولاكتين، فإن وصلت النسبة إلى 200
نانو غرام/مليلتر أو أكثر فهذا مؤشر لوجود ورم بالغدة النخامية، أما بين 100 و150
نانو غراما/مليلتر فهناك شك في وجود ورم بالغدة النخامية عندئذ يلزم عمل أشعة
مغناطيسية على الدماغ لتحديد الأمر. أما إذا كانت زيادة الهرمون من 50 إلى 60 نانو
غرام/مليلتر فهذا يشير إلى اضطرابات في هرمونات التبويض وبالتالي فشل الإخصاب الذي
يكون سبب معظم الشكوى بالنسبة للمريضة، هنا يجب قياس هرمونات الغدة الدرقية في
الدم أيضًا وذلك لعلاج الحالة وإرجاع التبويض الذي يحل المشكلة. كما ويجب فحص
المدار البصري والعيون.
يعالج ارتفاع هرمون
الحليب ببعض العقاقير مثل (بروموكريبتين) والذي يؤخذ على شكل أقراص بالفم ثلاث
مرات يوميا بعد تشخيص المرض وصرف العلاج من قبل الطبيب.
وهناك أدوية أخرى
تعمل على التقليل من إفراز الهرمون كما تفيد أيضًا في تقليص حجم الورم في الغدة
النخامية، ويحتاج المريض لتناولها لسنوات. أما في حال عدم الاستفادة من العقاقير
الطبية في التقليل من حجم تورم الغدة أو حال ظهور أعراض موضعية أو كان حجم الورم
كبيرا فإن خيار الجراحة يكون هو الأفضل حيث تتم إزالة جزء من الغدة عبر عملية
جراحية دقيقة. نوعان من أورام الغدة النخامية ما هي أورام الغدة النخامية؟ تنشأ
أورام الغدة النخامية عادة (pituitary tumors) في الفص الأمامي من الغدة، وثمة نوعان من تلك الأورام:
الأورام الغدية
(adenoma) وهي أورام حميدة غير
سرطانية أكثر أشكالها شيوعا هو الورم البرولاكتيني وهي تفرز كميات هائلة من هرمون
البرولاكتين، وفي حالات نادرة قد تفرز هذه الأورام هرمونات أخرى.
«الأورام البلعومية الجمجمية
(craniopharyngioma) ولا تفرز
هذه الأورام هرمونات على الإطلاق ولكن من الممكن أن تنمو إلى أحجام كبيرة وتضغط
على الفص الأمامي أو الخلفي من الغدة النخامية، هذا وتصيب الأورام النخامية 25% من
كبار السن في الولايات المتحدة، ومع ذلك فثمة شخص واحد فقط من كل عشرة آلاف شخص
تكون لديه أورام تسبب مشاكل طبية.
« قصور نشاط الغدة
النخامية: حالة تحدث لدى عدم تمكن الفص الأمامي من الغدة النخامية من إنتاج القدر
الكافي من هرمون أو أكثر من الهرمونات الستة التي ينتجها، ونظرا لأن هذه الهرمونات
ذات وظائف أساسية وحيوية لنمو الجسم والنضج الجنسي ونشاط الجسم الحيوي، فإن نقص إنتاجها
له عواقب وخيمة بل مميتة أحيانا.
وفي الأطفال، قد يوقف
النمو النضج الجنسي، أما في البالغين فيمكن أن يؤدي ذلك إلى قصور الغدة الدرقية ونقص
إفراز هرموناتها، كما وقد يؤدي إلى انخفاض هرمونات الغدة الكظرية المنتجة لهرمون
الكورتيزول والألدوستيرون، كما وتؤدي إلى الفشل الوظيفي الجنسي الذي يؤثر على قدرة
المريض على الإنجاب.
وعند حدوث ذلك تكون
هناك الكثير من الأعراض الناتجة عن حدوث النقص في أكثر من غدة، وتشمل الأعراض الإعياء
والضعف والدوار وعدم القدرة على تحمل البرودة وغياب الدورة الشهرية لدى النساء
وفقدان الرغبة الجنسية وقدرتها.
وغالبا ما يكون سبب
قصور النشاط النخامي، وجود أورام بالغدة النخامية، أو بعد علاج هذا الورم بالجراحة
أو الإشعاع العلاجي، أو حدوث التهاب الغدة النخامية أو إصابة الرأس التي قد تسبب
نزفا بالدماغ أو تلفا بالغدة نفسها.
ويتم التشخيص عن طريق
فحص الدم والبول لنسبة الهرمونات، وإجراء الأشعة المغناطيسية على الدماغ.
ويشمل العلاج
التعويضي الذي يستمر مدى الحياة جميع الهرمونات التي لا يتم إنتاجها، على صورة
حبوب أو حقن.
أقسام الجهاز العصبي
المركزي
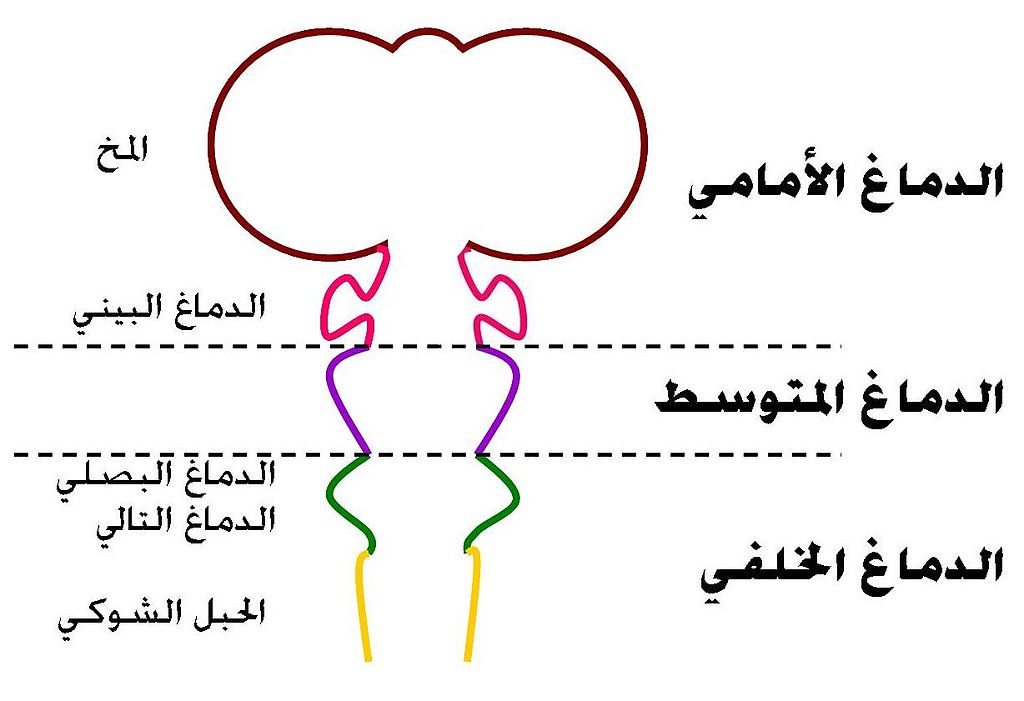
التكوين الجنيني
للدماغ ويلاحظ الأقسام الرئيسية لدماغ الكائنات الفقارية
جهاز
عصبي
مركزي دماغ دماغ
أمامي الدماغ الانتهائي (المخ)
دماغ شمي
Rhinencephalon، أميغدالا = لوزة عصبية Amygdala،
حصين، قشرة جديدة، بطينات جانبية
دماغ بيني
مهيد
Epithalamus، مهاد، الوطاء أو تحت المهاد، مهاد تحتاني
Subthalamus، غدة نخامية، غدة صنوبرية، البطين الثالث
دماغ متوسط
سقف (تشرح عصبي)
Tectum، سويقة مخية Cerebral
peduncle، برتيكتوم Pretectum،
المسال الدماغي
دماغ خلفي دماغ تالي
المخيخ، الجسر
دماغ بصلي النخاع
المستطيل
نخاع شوكي
💥💥💥💥💥
مرض بادجيت{{{{ من
ويكيبيديا، الموسوعة الحرة
مرض باجيت
![" قَدُمَ هذا المريض البالغ من العمر 92 عامًا لتقييم عدم قدرته المفاجئة على تحريك نصف جسده(خزل شقي). هناك أحد الموجودات العرضية دلّ على سماكة قبة القحف. المساحة [[[خلال اللوحتين]]] متوسّعة وهناك مناطق غير واضحة و غير محددة المعالم و تصلب ضمن هذه المساحة. القشرة المخية متسمّكة وغير منتظمة. تتوافق المعطيات بشكل محتمل مع "بقع الصوف القطني" التي تشاهد على الصور الشعاعية البسيطة في المراحل المتأخرة من داء باجيت "](https://upload.wikimedia.org/wikipedia/commons/0/09/Pagets_skull.jpg)
" قَدُمَ هذا المريض
البالغ من العمر 92 عامًا لتقييم عدم قدرته المفاجئة على تحريك نصف جسده(خزل شقي).
هناك أحد الموجودات العرضية دلّ على سماكة قبة القحف. المساحة [[[خلال اللوحتين]]]
متوسّعة وهناك مناطق غير واضحة و غير محددة المعالم و تصلب ضمن هذه المساحة.
القشرة المخية متسمّكة وغير منتظمة. تتوافق المعطيات بشكل محتمل مع "بقع
الصوف القطني" التي تشاهد على الصور الشعاعية البسيطة في المراحل المتأخرة من
داء باجيت "
معلومات عامة
الاختصاص طب
الروماتزم
من أنواع فرط التعظم،
وداء العمود الفقري، ومرض
الإدارة
حالات مشابهة داء
باجت الثديي
التاريخ
سُمي باسم جيمس باجت
======
داء باجيت العظمي
(يُشتَهر بداء باجيت، أمّا تاريخيًا فيُعرف بالتهاب العَظْم المشوّه) هو حالة
طبيّة ينتج عنها إعادة تشكيل خلويّ، وتشوّه لواحد أو أكثر من العظام. وتُبدي
العظام المُصابة، على المستوى المجهري، علامات التجدد العظمي غير المنتظم، لا سيّما
في حال التهدم البليغ للعظام، المتبوع بتشكّل عظمي جديد غير منتظم. تؤدي هذه
التغيّرات البنيويّة إلى إضعاف العظم، ما يمكن أن يؤدي إلى تشوّه المفاصل المصاحبة
له أو إصابتها بالآلام أو الكسر أو الالتهاب.
تشير النظريات
الأوّلية إلى دور العوامل الوراثية والمكتسبة، إلا أن المُسبِّب الرئيس لهذا المرض
غير معروف بعد. يمكن أن يُصيب داء باجيت عظمًا منفردًا أو عظامًا عدّة من الجسم،
والعظام الأكثر إصابةً عظام الحوض والساق (الظنبوب) والفخذ والفقرات القطنية
والجمجمة، ولا يمكن أن يصيب الهيكل العظمي بأكمله، ولا ينتقل من عظم إلى آخر،
ونادرًا ما تتحول العظام المصابة إلى سرطان عظمي خبيث.يؤثر المرض على الأشخاص بصور
مختلفة، لذا يمكن أن يختلف علاجه من حالة إلى أُخرى. على الرغم من عدم وجود علاج
شافي لهذا المرض، يمكن لبعض الأدوية (مثل بيسفوسفونات وكالسيتونين)
أن تساعد في السيطرة
على المرض وتقليل الألم والأعراض الأخرى. وغالبًا ما تنجح الأدوية في السيطرة على
المرض، لا سيّما عندما تُعطى قبل حدوث المضاعفات. يصيب مرض باجيت قُرابة 1.5 إلى 8
بالمئة من الناس، وهو أكثر شيوعًا عند المنحدرين من أصل بريطاني. يُشخص في المقام
الأول عند كبار السن، وهو نادر عند الأشخاص الذين تقل أعمارهم عن 55 عامًا. الرجال
أكثر عرضة للإصابة من النساء بنسبة (3:2). وتعود تسمية المرض إلى الجراح الإنجليزي
السير جيمس باجيت الذي وصفه في العام 1877.
العلامات والأعراض
الحالات الخفيفة
والمبكرة من داء باجيت غير عرضية، لذا تُشخص الإصابة عند معظم المصابين صدفةً
أثناء التقييم الطبي لمشكلة أخرى. في حين تظهر على قُرابة 35% من مرضى باجيت أعراضٌ متعلقة بالمرض عند تشخيصهم للمرة الأولى. وبشكل عام،
أكثر الأعراض شيوعًا الألم العظمي. ويمكن أن يتأخر تشخيص المرض بسبب تشابه أعراضه
مع أعراض أمراض أخرى.
يُلاحظ داء باجيت في
المقام الأول من خلال التشوّه المتزايد في العظام.
قد يسبّب داء باجيت
الذي يصيب الجمجمة بروزًا في العظم الجبهي وتزايدًا في قياس القبعة وصداعًا. ويصاب
المرضى عادةً بفقدان السمع في إحدى الأذنين أو كلتيهما، وذلك بسبب تضيُّق الفتحة
السمعية، بالإضافة إلى انضغاط الأعصاب في الأذن الداخلية، وفي حالات نادرة تؤدي
إصابة الجمجمة إلى انضغاط الأعصاب التي تغذي العين، ما يؤدي إلى فقدان الرؤية.
الحالات المصاحبة
يعد مرض باجيت مكونًا
مألوفًا في الاعتلال البروتيني متعدد الأجهزة، يمكن أن يؤدي داء باجيت في مراحله
المتقدمة إلى حالات مرضية أُخرى، منها:
الفُصال العظمي
(التهاب المفصل التنكسي): ينتج عن التبدلات في شكل العظام التي تُغيّر من الآليات
الهيكلية الطبيعية. فمثلًا، يمكن أن يؤدي انحناء عظم الفخذ المُصاب بداء باجيت إلى
تشوّه التناسق الكلّي للساق، ما يضع الرُكبة تحت ضغط قوى ميكانيكية غير طبيعية،
ويُسرّع من التآكل التنكسي.
قصور القلب نتيجة
نادرة للإصابة بداء باجيت، ويقتصر على حالات الإصابة العظمية الشديدة (أي عند تأذي
أكثر من 40% من الهيكل العظمي). في هذه الحالة، يُجبر القلب على ضخ الدم بقوة أكبر
إلى المناطق المتأثرة بالمرض، لأن التشكل العظمي الجديد يترافق بالتوعية الحديثة
الشاذة.
تكون حصى الكلى أكثر
شيوعًا عند المصابين بداء باجيت.
يمكن أن تحدث مشاكل
في الجهاز العصبي نتيجة للضغط الذي يسببه تضخم العظم على الدماغ والنخاع الشوكي
والأعصاب، وانخفاض تدفق الدم إليها.
عندما يصيب داء باجيت
عظام الوجه، يمكن أن تصبح الأسنان ضعيفة، ويحدث اضطراب في المضغ، ويمكن أن تؤدي
مشاكل الأسنان المزمنة إلى التهاب عظم الفك.
تحدث الأتلام
الوعائية ربما نتيجةً لتكلس الكولاجين أو ترسب مرضي آخر.
تُصاب الأعضاء
التناسلية الأنثوية بتقرّح المهبل المصاحب لداء باجيت.
ومن الضروري التنويه
إلى أن داء باجيت لا يرتبط بهشاشة العظام، يمكن أن يحدث داء باجيت وهشاشة العظام
عند الشخص نفسه، إلا أنهما مرضان مختلفان، ومع كل الاختلافات الجليّة بينهما،
تُطبّق علاجات متعددة مستخدمة في داء باجيت، لعلاج هشاشة العظام.
المسببات
فيروسيةيمكن أن ينتج
داء باجيت عن عدوى فيروسية بطيئة (فيروسات مخاطانية) تبقى لسنوات عدة قبل ظهور
الأعراض. الأنواع الفيروسية المرتبطة بداء باجيت هي الفيروس التنفسي المخلوي
وفيروس سل الكلاب وفيروس الحصبة، غير أن الدراسات الحديثة تلقي بعض الشكوك حول ارتباط
المرض بفيروس الحصبة. دون أن نغفل دور التلوث المخبري في نتائج الدراسات السابقة
التي ربطت داء باجيت بتلك الفيروسات.
وراثية
يوجد عامل وراثي في
تطور داء باجيت العظمي. يرتبط الجين SQSTM1 والجين RANK بالإضافة إلى مناطق محددة من الصبغيَين 5 و6 بالإصابة بداء باجيت. في الإصابة
ذات الأسباب الورائية، يمكن أن يوجد تاريخ إصابة عائلي ويمكن ألا يوجد.
يملك نحو 40–50% من
الأشخاص المُصابين بالشكل الوراثي طفرةً في الجين SQSTM1 الذي يحمل شيفرة البروتين p62 والذي يشارك بدوره بتنظيم عمل الخلايا هادمة العظم. ونحو 10-15% من
المصابين بالمرض دون تاريخ إصابة عائلي يحملون طفرة في هذا الجين. يرتبط داء باجيت
أيضًا بوجود طفرات في الجين RANK.
نشوء المرض
ينشأ داء باجيت على
أربع مراحل: النشاط الهادم للعظم
النشاط الهادم للعظم
والباني للعظم معًا
النشاط الباني للعظم
التنكّس الخبيث
التشخيص
عادةً ما يكون ارتفاع
الفوسفاتاز القلويّة في الدم التظاهر السريري الأوّل.
يُشخص داء باجيت عن
طريق واحد أو أكثر من الاختبارات التالية:
تظهر العظام
المتأذيّة بشكل مميّز على الصورة الشعاعية البسيطة. ويُستَطّب بناءً عليها المسح
الهيكلي.
يشير ارتفاع مستويات
الفوسفاتاز القلويّة في الدم مترافقًا مع مستويات طبيعيّة من الكالسيوم والفوسفات
وناقلة الأمين عند المرضى المسنين إلى وجود داء باجيت.
وجود واسمات تقلّب
العظم في البول، مثل بيريدينولين.
ارتفاع مستويات
هيدروكسيبرولين في المصل والبول.
يفيد المسح العظمي في
تحديد امتداد ونشاط المرض. فإذا أشار المسح إلى وجود داء باجيت، عندها تُجرى صورة
شعاعية للعظام المتأثرة لتأكيد التشخيص.
الوبائياتيُعدُّ داء
باجيت ثاني أكثر أمراض العظام الاستقلابية شيوعًا بعد مرض هشاشة العظام. وبصورة
عامة، تناقص انتشار داء باجيت دون معرفة السبب وراء ذلك. يختلف معدل الإصابة بداء باجيت تبعًا للموقع الجغرافي. فيصيب بالدرجة الأولى
الأشخاص ذوي الأصول الأوربية، أما ذوو الأصول الإفريقية أو الآسيوية أو الهندية،
فهم أقل عرضة للإصابة. غير أن داء باجيت أقل شيوعًا في سويسرا والدول الإسكندنافية
منه في بقية أوروبا الغربية. وهو غير شائع بين السكان الأصليين لأمريكا الشمالية
والجنوبية وإفريقيا وآسيا والشرق الأوسط. وعندما يصاب فرد من هذه المناطق بداء باجيت، يكون عادةً حاملًا لبعض
الأصول الأوروبية.
روابط خارجية
مرض باجيت
=======💥💥💥💥💥
تلين العظام{{{{ من
ويكيبيديا، الموسوعة الحرة
تلين العظام
معلومات عامة
الاختصاص طب
الروماتزم
من أنواع مرض تجدد
العظام
أدوية{{{{ دينوسوماب
===========
تلين العظام
(بالإنجليزية: Osteomalacia) هو مرض يصيب الكبار، وعندما يصيب الأطفال يسمى
بالرخد (أو الكساح)، يحدث نتيجة نقص في كمية الفيتامين "د"
المتناول مع الغذاء،
وكذلك الكالسيوم. ويؤدي نقص الفيتامين «د» إلى نقص في كمية الكالسيوم والفوسفور
الممتصين من الأمعاء، وبالتالي يضطر الجسم لسحب كميات من الكلس من الهيكل العظمي،
للمحافظة على مستوى طبيعي لكلس الدم. وتصبح عظام الجسم مكونة من صفيحات مؤلفة غالباً من نسيج نظير العظمي
قليل التكلس. ويكثر مقدار النسيج الليفي في نقي العظام، ويشكو المريض من ألم في العظام،
ومن حصول تشوهات فيها، كما يكثر حدوث الكسور. وتبدي الصور الشعاعية نقصاً في تكليس
الهيكل العظمي. ويكون قسم العظم رقيق جداً، وفيه تبدو العظام الطويلة منحنية
ومقوسة، وتبين الصور أيضاً وجود كسور عفوية عديدة، خاصة في الأضلاع وعظام الحوض .
وتظهر الفحوص المخبرية نقصاً في كمية الكلس في الدم، وكذلك الفوسفور. ويزيد مقدار
الفوسفاتاز القلوية، ويصبح توازن الكالسيوم في الجسم سلبياً.
التشخيص
من العلامات
الكيميائية لمرض لين العظام هو احتمال انخفاض كالسيوم الدم وكذلك الفوسفور وارتفاع
انزيم الفوسفاتاز القلوي ولكن هذا ليس شرطا دائماً، إذ يمكن مشاهدة هذا المرض مع نسبة
الكلس الطبيعية في الدم، وممن أن يكون انخفاض نسبة الفوسفات وأنزيم الفوسفاتاز
القلوي ومعدل الكلس في الدم راجعاً لأسباب أخرى غير لين العظام.
الوقايةالاهتمام بتعريض
الجسم للشمس المباشرة صباحاً وعصراً، وهي فترات تسقط فيها أشعة الشمس بصورة مائلة
إلى الأرض وينصح بتفادي فترات القيظ حيث تسقط الأشعة عمودية على الأرض , هناك
نظريات علمية تؤكد أن تعرض الوجه والذراعين لمدة 15 دقيقة ولثلاث مرات في الأسبوع توفر للجسم مخزونا كافيا من فيتامين د، غير
أن نظريات طبية أكثر تحفظا تقدر بأن تعريض الجسم لساعة يوميا هو خير وقاية من هذا
المرض.
إن التغذية تلعب
دوراً هاماً في توفير مصادر غنية بفيتامين د، مثل: كالأسماك وزيت كبد الحوت
والألبان الطازجة المبسترة والمعززة بفيتامين د والزبدة والأجبان وتمثل هذه
المصادر خاصة للأطفال والأمهات الحوامل والمرضعات كذلك لكبار السن، ويجب التمسك
بالرضاعة الطبيعية للطفل نظراً لفوائدها المتعددة بشرط حرص الأم على التغذية
الصحية السليمة وينصح بشكل عام بتنظيم الإنجاب وإتاحة فترات بين الوضع والحمل الآخر
لكي يتمكن جسم الأم من تكوين مخزون مناسب من العناصر الغذائية المختلفة.
إن جرعة وقائية من
فيتامين د تقدر بحوالي 400 وحدة دولية يومياً توفر وقاية مناسبة للطفل، غير أن ذلك
بالقطع يخضع لتقدير الطبيب الاختصاصي، والذي حتماً سيقدم العون المناسب للأم
وطفلها سواء للوقاية أو لتشخيص المرض وعلاجه، ويجب على كل أم أن تكون حريصة على
استشارة اختصاصي تغذية، سواء أثناء الحمل أو إرضاع الطفل، حيث أن ذلك يوفر لها
فرصة جيدة للوقاية من هذا المرض.
انظر أيضًا نزكلة
العظام


ليست هناك تعليقات:
إرسال تعليق