اصبع قدم مورتون
من ويكيبيديا، الموسوعة الحرة
إصبع قدم مورتون 
السطح الظهري لقدم يمني بإصبع قدم مورتون (الصورة اليسري) وبدون (الصورة اليمني). تسيلط الضوء على الخط المتقطع موقع المفصل.
تسميات أخرى قدم مورتون, القدم اليونانية, إصبع القدم الملكية, إصبع قدم
الديك الرومي, إصبع قدم لاناي, إصبع قدم راعي الأغنام, إصبع قدم الفايكنج,
متلازمة مورتون,
إصبع القدم الطويل, إصبع قدم السيد
معلومات عامة من أنواع قصر المشط
تعديل مصدري - تعديل
إصبع قدم مورتون هو حالة قصر مشط القدم الأول بالمقارنة مع مشط القدم الثاني. وهو نوع من قصر المشط.
تختلف
عظام المشط خلف أصابع القدم في الطول النسبي. بالنسبة لمعظم القدم، يمكن
تتبع منحنى ناعم عبر المفاصل عند قواعد أصابع القدم. لكن في قدم مورتون،
يجب أن ينحني الخط بشكل أكثر حدة لاختراق قاعدة إصبع القدم الكبير، كما هو
موضح في الرسم البياني. وذلك لأن المشط الأول، وراء إصبع القدم الكبير،
قصير مقارنة بالمشط الثاني الذي يجاوره. المشط الثاني الأطول يضع المفصل
عند قاعدة إصبع القدم الثاني (المشط السلامي الثاني، أو MTP، المفصل) أكثر
إلي الأمام.
إذا
كان إصبع القدم الكبير والأصبع الثاني لهما نفس الطول (كما تم قياسه من
مفصل MPT إلى الطرف، مع عظام الأصابع والسلامي فقط)، فسوف يبرز إصبع القدم
الثاني أبعد إلي الأمام من الإصبع الكبير، كما هو موضح في الصورة. إذا كان
إصبع القدم الثاني أقصر من إصبع القدم الكبير، فقد يظل إصبع القدم الكبير
الأكثر بروزة إلى أبعد مسافة، أو قد يكون هناك اختلاف بسيط، كما هو ظاهر في
الأشعة السينية.
الأعراض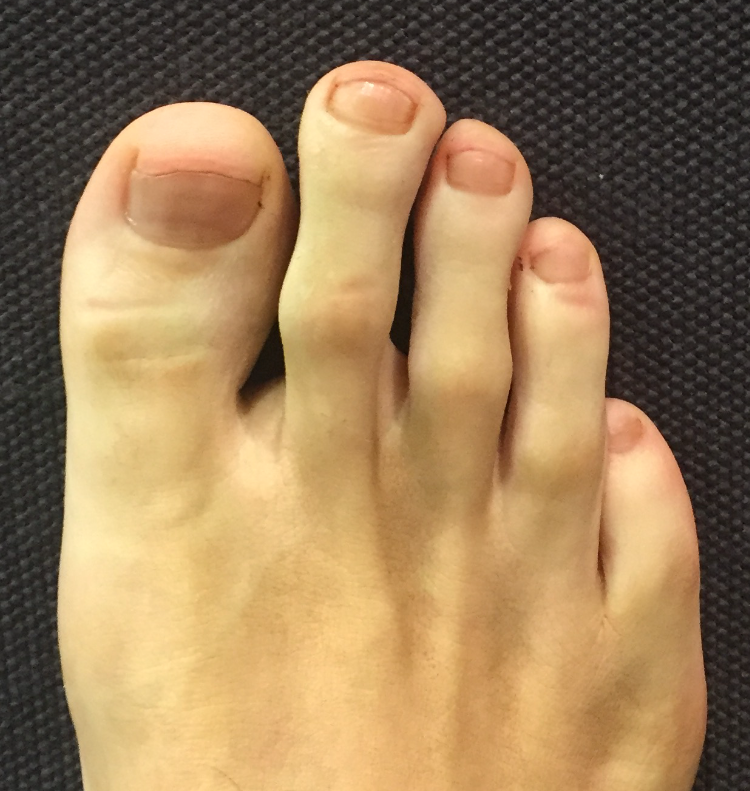
في بعض الأشخاص الذين يعانون من إصبع قدم مورتون، يظهر إصبع القدم الثاني أطول من إصبع القدم الكبير. 
صورة بالأشعة السينية للأقدام تظهر إصبع قدم مورتون.
في بعض الأحيان، يمكن أن يكون إصبع قدم مورتون حاد بدرجة كافية بحيث يظهر إصبع القدم الثالث أطول من الأول.
أكثر الأعراض شيوعًا بسبب إصبع قدم مورتون هي الإلتهاب و / أو الانزعاج في
مقدمة القدم عند قاعدة إصبع القدم الثاني. عادةً ما يتحمل رأس المشط الأول
غالبية وزن جسم الشخص أثناء المراحل الدافعة للمشية، ولكن نظرًا لأن رأس
مشط القدم الثاني هو الأبعد للأمام، يتم نقل القوة إلي هناك. قد يكون الألم
أيضًا محسوسًا في قوس القدم عند الطرف الأول والثاني من مشط القدم.في
الثقافات التي ترتدي الأحذية، يمكن أن يكون إصبع مورتون مشكلة. على سبيل
المثال، قد يؤدي ارتداء الأحذية ذات بناء جانبي لا يستوعب إصبع القدم
الطويل إلى ألم في القدم. لم تجد دراسة صغيرة اقامت علي 80 شخصًا أي فرق
كبير ذي دلالة إحصائية في طول إصبع القدم الثاني بين الأشخاص الذين يعانون
أو لا يعانون من الأظافر الناشبة، ولكن الأحذية الضيقة وغير المناسبة بشكل
عام تزيد من خطر ظهور أظافر إصبع القدم الناشبة، والأحذية غالبا ما تكون
ضيقة جدا على أصابع القدم. يمكن أن يسبب الجزء الأمامي من الأحذية الضيقة
أيضا أصابع القدم المطرقية.
حالات مرتبطة
من بين المشاكل المرتبطة بإصبع قدم مورتون هي توزيع الوزن الذي يتسبب في
عرض الجزء الأمامي من القدم مع تحول الوزن من إصبع القدم الأقصر الأول إلي
الأصابع الأخري. غالبًا ما تتسبب الأحذية العادية في ألم المشط والأورام
العصبية لأن الحذاء يدفع أصابع القدم معًا كما هو الحال في ورم مورتون
العصبي. يُنصح بارتداء الأحذية الواسعة.
العلاجالاختلافات التشريحية في القدم بدون أعراض عموما لا تحتاج إلى
علاج.قد يتضمن العلاج الخفيف لألم القدم بإصبع قدم مورتون التمرينات أو وضع
وسادة مرنة تحت إصبع القدم الأول والمشط؛ نسخة مبكرة من العلاج الثاني
سُجِلَت كبراءة اختراع لـ دادلي جوي مورتون.
استعادة إصبع قدم مورتون لأداء وظائفه طبيعية مع استقبال الحس العميق
وتقويم العظام يمكن أن يساعد على التخفيف من مشاكل عديدة في القدمين مثل
ألم المشط، أصابع القدم المطرقية، الأورام الملتهبة، ورم مورتون، التهاب
اللفافة الأخمصية والتعب العام للقدم. في بعض الحالات التي يوجد بها ألم
مُعيق تُعالج القدم جراحياٌ.
الانتشارإصبع قدم مورتون هو مغاير نادر لشكل القدم. يختلف معدل انتشاره
المسجل في المجموعات السكانية المختلفة، مع تقديرات تتراوح من 2.95 ٪ إلى
22 ٪.
علم الكلامالاسم مشتق من جراح العظام الأمريكي دودلي جوي مورتون (1884 – 1960)،
الذي وصف المرض في الأصل كجزء من ثالوث مورتون (المعروف أيضًا باسم
متلازمة مورتون أو متلازمة قدم مورتون): عظام المشط الأول القصيرة الخلقية،
شريحة مشطية أولية مفرطة الحدة، والثفن تحت المشطتين الثاني والثالث.
نشأت حيرة بسبب استخدام «قدم مورتون» لحالة مختلفة، وهي ورم مورتون، والذي
يؤثر على المسافة بين العظام وسميت باسم توماس جورج مورتون (1835-1903).
العلاقات الثقافيةيرتبط إصبع قدم مورتون، وخاصة الحالات التي يكون بها
الإصبع الثاني هو الأطول، ارتباطًا طويلًا بالتفسيرات الأنثروبولوجية
والإثنية. سمي مورتون ذلك متأسل الأمشاط، معتبرًا إياها تأسل رجعي لأصابع
القدم المصممة للتشبث ما قبل الإنسان. في التماثيل وتركيب الأحذية، تم
تسمية إصبع القدم الثاني الأكثر بروزًا بالقدم اليونانية (على عكس القدم
المصرية حيث تكون إصبع القدم الكبير أطول). لقد كان نموذجًا مثاليًا في
النحت اليوناني، واستمر هذا كمعيار جمالي خلال الفترات الرومانية وعصر
النهضة ولاحقًا (تمثال الحرية له أصابع مع هذا النوع من التناسق). هناك
أيضا علاقات وجدت داخل مجموعات الكلت. يُطلق عليها الفرنسيين اسم "pied
grec" (كما يسميها الإيطاليون "piede greco")، لكن يطلقون عليها أحيانا
pied ancestral أو pied de Néanderthal.
انظر أيضًاقدم
سمات مندلية عند البشر
إصبع قدم العداء، إصابة متكررة توجد في العدائين
داء التحول الورامي الغضروفي (بالإنجليزية: Metachondromatosis)
من ويكيبيديا، الموسوعة الحرة التحول الورامي الغضروفي
معلومات عامة من أنواع
ورم عظمي غضروفي
ورم غضروفي باطن
primary bone dysplasia with disorganized development of skeletal components (en)
خلل تنسج عظمي غضروفي
الأسبابالارتباط الجيني
PTPN11 (en)
بداية عرض الموضوع / داء التحول الورامي الغضروفي (بالإنجليزية: Metachondromatosis)
مرض
جيني جسمي مهيمن جزئي النفوذية يؤثر في نمو العظام ويؤدي إلى ظهور ناميات
عظمية أساسًا في اليدين والقدمين وأورام غضروفية داخلية في كردوس العظام
الطويلة والعرفين الحرقفيين. تؤثر هذه المتلازمة على العظام الأنبوبية على
وجه الخصوص، لكنها قد تصيب الفقرات والمفاصل الصغيرة والعظام المسطحة. من
المعتقد أن هذا المرض يؤثر على الإكسون 4 من المورثة PTPN11، وأنه يحدث
نتيجة حذف الزوج القاعدي 11 ما يسبب طفرة انزياح الإطار وطفرةً لاغية.
اكتُشف هذا المرض على يدي الطبيب الفرنسي بيير ماروتوكس وأطلقت عليه هذه
التسمية عام 1971، إذ لاحظ وجود عائلتين بخصائص عظمية شعاعية مع أعران
عظمية وداء أوليير. قادت مراقبة إحدى هذه العائلات التي تتضمن خمسة مصابين
إلى تحديد النمط الوراثي الجسمي القاهر للمرض. هناك أقل من 40 حالةً
مكتشفةً من المرض حتى الوقت الحالي.
الأعراض والعلاماتيتحدد وجود داء
التحول الغضروفي بوجود كل من الأورام الغضروفية والأورام الغضروفية العظمية
المتعددة لدى المريض رغم وجود أعراض أخرى أقل نوعيةً تترافق مع المرض.
تبرز هذه الأعراض عادةً في السنين العشر الأولى من الحياة وتختفي لاحقًا.
تشمل أعراض المرض ما يلي:
الورم الغضروفي الباطن
الأورام الغضروفية
الباطنة أورام حميدة تظهر ضمن العظام. تشمل هذه التشكلات المرافقة للتحول
الورامي الغضروفي العرفين الحرقفيين وكردوس العظام الطويلة ضمن القسم
الداني من الفخذ غالبًا. لا تترافق هذه الأورام مع الألم عادةً، لكن قد
يحدث التشوه العظمي عند ظهورها في اليدين أو القدمين أو عند تعدد الآفات
كما في الحالات النموذجية.
الأورام الغضروفية العظمية
هي أورام حميدة
تتوضع على سطح العظام قرب صفائح النمو. تظهر غالبًا ضمن اليدين والقدمين،
وتؤثر أساسًا على الأصابع. تميل هذه الأورام للهمود بعد العقد الأول أو
الثاني من العمر. يمكن أن تسبب هذه الآفات الألم عند ضغطها على الأنسجة
الحساسة أو الأعصاب. يمتاز التحول الورامي الغضروفي عن الأورام الغضروفية
العديدة الموروثة بمناطق توضعه وعدم اختلاطه بقصر العظام.
تشوه شكل المشاش
يمثل المشاش الجزء الانتهائي المدور من العظام. يكن أن تتعرض هذه النهاية للتشوه في داء التحول الورامي الغضروفي.
تشوه شكل الكردوس
يشكل الكردوس الجزء العريض من العظام الطويلة، ويمكن أن يتعرض للتشوه أيضًا في هذا الداء.
النخرة العظمية اللا وعائية
تُعرف النخرة اللا وعائية بموت النسيج العظمي نتيجة نقص التروية الدموية.
الألم العظمي
يعاني المصابون بالورام العظمي غالبًا من الألم العظمي نتيجة تشوه شكل العظم.
شلل الأعصاب القحفيةيمكن أن يؤثر شلل الأعصاب القحفية على الوظائف المتعلقة بهذه الأعصاب.
التشخيصغالبًا
ما يصعب تشخيص التحول الورامي الغضروفي بسبب ندرة حدوثه. قد يعتمد التشخيص
على الملاحظة السريرية والخصائص الشعاعية والقصة العائلية. يمكن كشف
الأورام الغضروفية العظمية المتجهة نحو المفاصل في كردوس العظام الأنبوبية
القصيرة مثل عظام اليدين والقدمين باستخدام الوسائل الشعاعية. قد تظهر
الأورام الغضروفية الداخلية بالترافق مع الأورام الغضروفية العظمية. يشمل
التشخيص التفريقي الأورام الغضروفية العظمية الوراثية، وهي حالة تتأثر فيها
العظام الطويلة وتبتعد فيها الآفات عن المفاصل أو صفائح النمو. قد تسبب
هذه الحالة أيضًا تقاصر العظام المصابة أو تشوهها. يمكن تقديم الاستشارة
الجينية للمرضى وعائلاتهم بسبب الطبيعة الوراثية لهذا المرض. يمثل كشف
التتالي الجيني لكامل المنطقة المشفرة للمرض والتحليل المتغاير الموجه
وتحليل الحذف والاستنساخ الجيني وتحليل التسلسل المورثي للإكسونات المنتقاة
المرافقة للمرض بعض الاختبارات الجينية المتاحة لتشخيص التحول الورامي
الغضروفي.
العلاج والتدبيرلا يترافق التحول الورامي الغضروفي عادةً مع
الألم، وفي حالات عديدة يهجع المرض تلقائيًا بعد العقد الأول أو الثاني من
الحياة. لا يشكو أغلب المرضى من أية أعراض، وهذا يلغي الحاجة للتداخل
الطبي. يمكن اللجوء إلى الجراحة لإزالة الأورام العظمية الغضروفية في
الحالات الشديدة مثل سوء التزوي الشديد في أصابع اليدين والقدمين.
الجيناتينتقل
التحول الورامي الغضروفي بوراثة جسدية قاهرة، أي يحتاج إلى نسخة واحدة فقط
من المورثة المعيبة لحدوث المرض. يرتبط حدوث الاضطراب بحذف الزوج القاعدي
11 في الإكسون الرابع من مورثة PTPN11 (12q24.13). يؤدي هذا الحذف إلى طفرة
إزاحة الإطار ما يسبب طفرةً لاغيةً مع كودون إيقاف باكر، وهذا يقود إلى
نقص شديد في إنتاج بروتين مورثة التيروزين فوسفاتاز SHP-2 وخسارة في
وظيفته.يؤدي SHP-2 دورًا هامًا في تنظيم التعبير عن جين القنفذ الهندي (آي
إتش إتش) الذي يترافق مع تمايز الخلايا الغضروفية (خلايا نوعية في النسيج
الغضروفي). يبدي المصابون بالتحول الورامي الغضروفي عمومًا مستويات مرتفعةً
من التعبير عن جين القنفذ الهندي الذي يُعتقد أنه مسؤول عن نمو
الورم.نظرًا إلى أن الطفرات تسبب خسارةً في وظيفة البروتين وتنتقل وفق
نموذج وراثي سائد، يُفترض أن الأفراد متماثلي الألائل المتعلقة بهذا
الاضطراب سيبدون أعراضًا أشد من المرضى متغايري الألائل رغم عدم وجود
بيانات كافية تقيم هذه الادعاءات بسبب ندرة المرض. بالمقابل، يبدي بعض
الأفراد متغايري الصيغة الصبغية تأثيرات بسيطة تؤدي إلى تصنيف المرض على
أنه ناقص النفوذ. لم يُفهم السبب الدقيق وراء ذلك، لكنه قد يعود إلى وجود
عوامل أخرى تؤثر على التعبير عن جين القنفذ الهندي



ليست هناك تعليقات:
إرسال تعليق