داء الفقار من ويكيبيديا، الموسوعة الحرة
============
دَاء الفَقَار أو تَنَكُّس الفَقار هو انتكاس العمود الفقري لأي سبب. بالمعنى الدقيق، يشير إلى هشاشة العظام في العمود الفقري، وهو تآكل وتمزق العمود الفقري المرتبط بتقدم العمر، وهو السبب الأكثر شيوعًا للإصابة بداء الفقار. تؤثر العملية التنكسية في هشاشة العظام بشكل رئيسي على الأجسام الفقرية، والثقب العصبي، ومفاصل الوجه (متلازمة الوجه). إذا كانت شديدة، فقد تسبب ضغطًا على النخاع الشوكي أو جذور الأعصاب مع اضطرابات حسية أو حركية لاحقة، مثل الألم والتنمل وعدم التوازن وضعف العضلات في الأطراف. عندما تقل المسافة بين فقرتين متجاورتين، قد يؤدي ضغط جذر العصب الخارج من الحبل الشوكي إلى اعتلال الجذور (اضطرابات حسية وحركية، مثل ألم شديد في الرقبة أو الكتف أو الذراع أو الظهر أو الساق، مصحوبًا بضعف العضلات). أقل شيوعًا، قد يؤدي الضغط المباشر على النخاع الشوكي (عادةً في العمود الفقري العنقي) إلى اعتلال النخاع، الذي يتميز بضعف عالمي، وخلل في المشي، وفقدان التوازن، وفقدان السيطرة على الأمعاء أو المثانة. قد يعاني المريض من صدمات (تنمل) في اليدين والرجلين بسبب انضغاط العصب وقلة تدفق الدم. في حالة إصابة فقرات العنق، يتم تسميتها بداء الفقار الرقبية. يسمى داء الفقار أسفل الظهر داء الفقار القطني. المصطلح مشتق من اليونانية القديمة σπόνδυλος spóndylos، «فقرة»، في الجمع «فقرات - العمود الفقري».
العلامات والأعراض
المضاعفات المضاعفات نادرة ولكن الشديدة في هذا المرض هي قصور العمود الفقري.
يحدث هذا بسبب انسداد الشريان الفقري خلال مروره في الثقبة المستعرضة. تصبح مفاصل العمود الفقري صلبة في داء الفقار الرقبية. وهكذا تصبح الخلايا الغضروفية التي تحافظ على القرص محرومة من التغذية وتموت. قد تسبب النبتات العظمية الثانوية تضيقًا للأعصاب الشوكية، يظهر في شكل اعتلال الجذور.
الأسباب
ينتج داء الفقار عن سنوات من الضغط غير الطبيعي المستمر، الناتج عن خلع جزئي للمفصل، أو الإجهاد الناجم عن الرياضة، أو الصدمات الحادة أو المتكررة، أو الوضع السيئ، الذي يتم وضعه على الفقرات والديسك الموجودة بينها. يتسبب الإجهاد غير الطبيعي في تكوين الجسم لعظام جديدة للتعويض عن توزيع الوزن الجديد. سيؤدي هذا الوزن غير الطبيعي الناتج عن إزاحة العظام إلى حدوث داء الفقار. يمكن أن تؤدي المواقف السيئة وفقدان الانحناءات الطبيعية للعمود الفقري إلى الإصابة بداء الفقار أيضًا. يمكن أن يصيب داء الفقار أي شخص في أي عمر؛ ومع ذلك، فإن كبار السن هم أكثر عرضة للإصابة.
التشخيص

التصوير المقطعي المحوسب لرجل يعاني من اعتلال الجذور في العصب الفقري العنقي الأيسر 7. يُظهر داء الفقار مع نبتات عظمية بين الأجسام الفقرية C6 و C7 على الجانب الأيسر، مما يتسبب في تضيق ثقبي في هذا المستوى (السهم السفلي، يظهر أيضًا المستوى المحوري)، موضحًا الأعراض. يوجد أيضًا داء الفقار في المفصل الوجهي بين C2 و C3، مع بعض التضيق الثقبي في هذا المستوى (السهم العلوي)، والذي يبدو أنه بدون أعراض.
هناك العديد من التقنيات المستخدمة في تشخيص داء الفقار، وهي؛ يتم إجراء اختبار ضغط عنق الرحم، عن طريق ثني رأس المريض بشكل جانبي والضغط عليه لأسفل. يشير ألم العنق أو الكتف على الجانب المماثل (أي الجانب الذي ينثني فيه الرأس) إلى نتيجة إيجابية لهذا الاختبار. لا تعتبر نتيجة الاختبار الإيجابية بالضرورة نتيجة إيجابية لداء الفقار، وبالتالي يلزم إجراء اختبار إضافي.علامة ليرميت: الشعور بصدمة كهربائية مع ثني رقبة المريض نطاق الحركة المنخفض للرقبة، النتيجة الموضوعية الأكثر شيوعًا في الفحص البدنيتعد فحوصات التصوير بالرنين المغناطيسي والتصوير المقطعي المحوسب مفيدة في تشخيص الألم ولكنها ليست نهائية بشكل عام ويجب أخذها في الاعتبار مع الفحوصات البدنية والتاريخ.
العلاج عادة ما يكون العلاج متحفظًا بطبيعته. تثقيف المريض حول تعديلات نمط الحياة، والعقاقير المضادة للالتهابات (NSAIDs)، والعلاج الطبيعي، ورعاية تقويم العظام هي أشكال شائعة من الرعاية اليدوية التي تساعد في إدارة مثل هذه الحالات.
قد تكون العلاجات البديلة الأخرى مثل التدليك وعلاج نقطة الاثرواليوجا والوخز بالإبر ذات فائدة محدودة. يتم إجراء الجراحة من حين لآخر.
لم تخضع العديد من علاجات داء الفقار العنقي لتجارب صارمة ومضبوطة.
تتم الدعوة إلى الجراحة لعلاج اعتلال الجذور العنقي في المرضى الذين يعانون من آلام مستعصية أو أعراض تقدمية أو ضعف لا يتحسن مع العلاج المحافظ. لا تزال المؤشرات الجراحية لداء الفقار العنقي مع اعتلال النخاع (CSM) مثيرة للجدل إلى حد ما، ولكن «يوصي معظم الأطباء بالعلاج الجراحي بدلاً من العلاج المحافظ للاعتلال النخاعي المتوسط إلى الشديد» (Baron، ME).
قد يكون العلاج الطبيعي فعالاً لاستعادة نطاق الحركة والمرونة وتقوية القلب. قد تساعد العلاجات المخففة للضغط (مثل التعبئة اليدوية والجر الميكانيكي) أيضًا في تخفيف الألم. ومع ذلك، فإن العلاج الطبيعي وعلاج العظام لا يمكن أن «يعالج» الانحطاط، ويرى بعض الناس أن الامتثال القوي لتعديل الوضعية ضروري لتحقيق أقصى فائدة من تخفيف الضغط والتعديلات وإعادة تأهيل المرونة.
ومع ذلك، فقد قيل أن سبب داء الفقار هو ببساطة الشيخوخة (على الرغم من أنه يمكن أن يكون موجودًا في أي عمر)، وغالبًا ما يمارس علاج تعديل الوضع من قبل أولئك الذين لديهم مصلحة مالية (مثل تعويض العمال)
في إثبات أنه ناتج عن ظروف العمل والعادات الجسدية السيئة. فهم علم التشريح هو مفتاح الإدارة المحافظة لداء الفقار.
جراحةتهدف الإجراءات الجراحية الحالية المستخدمة في علاج داء الفقار إلى تخفيف علامات وأعراض المرض عن طريق تقليل الضغط في القناة الشوكية (جراحة تخفيف الضغط) و / أو عن طريق التحكم في حركة العمود الفقري (جراحة الدمج).جراحة تخفيف الضغط: يمكن إجراء جراحة العمود الفقري من كلا المقاربة الأمامية والخلفية. يختلف النهج باختلاف الموقع وسبب ضغط الجذر. بشكل عام، تتم إزالة النباتات العظمية وأجزاء من القرص الفقري.جراحة الدمج : تُجرى عندما يكون هناك دليل على عدم استقرار العمود الفقري أو سوء المحاذاة. يختلف استخدام الأجهزة (مثل البراغي السنية) في جراحات الاندماج عبر الدراسات.
====
التهاب الفقار المقسط {{{{{{{{{{من ويكيبيديا، الموسوعة الحرة
التهاب الفقار المقسط
Ankylosing spondylitis

عمود فقري مصاب بالتهاب فقري مقسط حيث أن الفقرات أصبحت مدموجة ببعض.
معلومات عامة
الاختصاص طب الرثية
من أنواع التهاب العظام، وداء العمود الفقري، ومرض
أدوية{إيبوبروفين، وديكلوفيناك، ونابروكسين، وبيروكسيكام، وأبريميلاست، وإيتانرسبت، وسرتوليزوماب بيغول، وميثوتركسيت، وغوليموماب، وأداليموماب، ويوستكينيوماب ، وإنفليكسيماب، وسيليكوكسيب، وسولينداك
=============
التهاب الفقار المُقّسِّط (اختصارًا AS) هو نوعٌ من التهاب المفاصل، ويكون التهابًا طويل الأمد لمفاصل العمود الفقري (الفقار)، وعادةً ما يكون حيث يلتقي العمود الفقري بالحوض. قد يشمل أحيانًا المناطق المُصابة مفاصل أخرى مثل الكتفين أو الوركين. قد تحدث مشاكل في العين والأمعاء بالإضافة إلى آلام الظهر. عمومًا، تزداد حركة المفاصل سوءًا في المناطق المصابة مع مرور الوقت.على الرغم من أنَّ سبب التهاب الفقار المقسط غير معروف، إلا أنه يُعتقد بأنَّ هناك مجموعة من العوامل الوراثية والبيئية. أكثر من 85% من المصابين في المملكة المتحدة لديهم مستضد الكريات البيضاء البشرية والذي يُعرف باسم مستضد HLA-B27. يُعتقد أنَّ الآلية الأساسية هي المناعة الذاتية أو الالتهاب الذاتي. يعتمد التشخيص عادةً على الأعراض مع تأكيدٍ بالتصوير الطبي واختبارات الدم. يُعد هذا المرض نوعًا من اعتلال الفقار المفصلي المقسط، مما يعني أنَّ الاختبارات تُظهر عدم وجود الأجسام المضادة لعامل الروماتويد (RF).لا يوجد علاجٌ معروفٌ لالتهاب الفقار المقسط. قد يشمل العلاج الأدوية، والتمارين الرياضية، والعلاج الطبيعي، والجراحة في حالاتٍ نادرة. الأدوية المستخدمة تشمل مضادات الالتهاب اللاستيرويدية وكورتيكوستيرويدات والأدوية المضادة للروماتويد والمُعدلة لسير المرض مثل سلفاسالازين، والعوامل البيولوجية مثل مثبطات عامل نخر الورم.يتأثر ما يقرب من 0.1% إلى 0.8% من جميع البشر بحدوث المرض الذي يكون عادةً في مرحلة الشباب. يتأثر الذكور والإناث على حد سواء؛ ومع ذلك، فإنَّ النساء أكثر عرضةً من الرجال للإصابة بالالتهاب بدلًا من الاندماج.
تسميات مرادفةتُطلق عدة تسميات على التهاب الفقار المُقّسِّط (اختصارًا AS)، ومنها: التهاب الفقار الروماتويدي (الاسم العلمي: Pelvispondylite rhumatismale)، التهاب الفقار الرَثْيَاني (الاسم العلمي: Rheumatoid spondylitis)، التهاب الفقار القَسَطيّ أو الفقار القَسَطيّ.
العلامات والأعراض
رسم يوضح إلتهاب الفقار المقسط.
علامات وأعراض الالتهاب الفقار المقسِّط عادة ما تظهر بشكل متدرج، وتعتبر الفئة العمرية بين 20-30 سنة هي الفئة الذروة التي يستهدفها هذا المرض، الأعراض البدائية عادة ما تتمثل بألم مزمن غير حاد في الظهر السفلي أوالناحية الألويَّة مصاحب لتيبُّس في أسفل الظهر. عادة ما يشكون الأفراد المصابين من ألم وتيبُّس يؤدي إلى إيقاظهم من نومهم في ساعات الصباح الباكر، مع تطور المرض قد يحدث فقدان لحركة العمود الفقريّ وتمدد الصدر، وتقييد في الثني الأمامي، الثني الجانبي، وتقييد في تمدد الفقرات القطنية. من أهم الأعراض المجموعيّة المصاحبة للمرض هي: فقدان الوزن، الحمّى أو التعب.
يكون الألم أشد في حالة الراحة ويخف في حال بذل النشاط البدني، وفي بعض الحالات يتعرض المصاب للألم بدرجات متفاوتة سواء كان في حالة الراحة أو بذل الجهد، قد يصيب المرض أي جزء من العمود الفقريّ أو يصيبه بأكمله، مع ألم رجيع للمنطقة الاليّة الواحدة أو الأخرى أو خلف الفخذ من المفصل العجزيّ الحرقفيّ، قد يؤدي المرض لإلتهاب في مفصل الكتف والورك. عندما تظهر أعراض المرض قبل سن الثامن عشر يكون المريض أكثر عرضة لحدوث ألم وتورّم في مفاصل الأطراف، بالتحديد مفصل الركبة، أما في حالات الإصابة بالمرض قبل البلوغ يظهر التورّم والألم في الكواحل والأقدام، وقد يؤدي ذلك لظهور مهماز العقب في هذه الأطراف، ولدرجة أقل قد يؤدي لحدوث توسع في أغشية جذور العصب العجزيّ.
عادة يشعر المريض بالألم فوق المفصلين الحرقيين العجزيين. ويزيد هذا الألم بعد عدم استخدام المفصل لمدة طويلة كما في فترة النوم مثلاً ولكن الألم يخف تدريجياً مع الحركة. وهناك علاقة وثيقة بين التهاب الفقار المقسط وكل من: تحت الخلع الفهقي المحوري (بالإنجليزية: Atlanto-axial subluxation)
التهاب العنبة الأمامي (بالإنجليزية: Anterior uveitis)
التليف الرئوي القمي (بالإنجليزية: Apical lung fibrosis)
القصور الأبهري (بالإنجليزية: Aortic incompetence)
الداء النشواني (الكلية) (بالإنجليزية: Amyloidosis)
داء معوي مناعي ذاتي (التهاب القولون التقرحي) (بالإنجليزية: Inflammatory bowel disease)
حوالي 40% من الأشخاص المصابون بالالتهاب يصابون بإلتهاب في حجرة العين الأمامية، فيشعر المريض بألم في العين وإحمرار، وعوائم في عينه، وحساسية للضوء، وهذا يعود لإرتباط كل من، الإلتهاب HLA-B27 الفقاري المقسِّط وإلتهاب العنبيَّة في وراثة المستضِد ويؤدي هذا الإلتهاب إلى إلتهاب في البروستات عند الرجال، ومن الأعراض القلبية الوعائية للمرض هي إلتهاب في الشريان الأبهر، قصور في الصمام الأبهري، أو أي اضطرابات في نظام التوصيل القلبي. أما بالنسبة للأعراض الرئوية فقد يؤدي إلى تليُّف في الجزء العلوي من الرئة، ويعد إلتهاب الصدر الراجع من أشهر أسباب الوفاة، ومن أهم أسباب الوفاة هي إلتهاب الفقار المقسّط، قصور في الشريان الأبهري أو اضطرابات في جهاز التوصيل الكهربائي في القلب، أو مضاعفات العلاج كحدوث تليف رئوي في الجزء العلوي من الرئة.
الفسيولوجيا المرضيّة

عملية القسط.
يعد التهاب الفقار المقسّط مرض روماتزميّ منتشر، مما يعني أنه يؤثر على الجسم بأكمله. حوالي 90% من الاشخاص HLA-B27 ،1-2% من الافراد الذين لديهم الطراز الجيني HLA-B27المصابين لديهم ارتباط جيني قوي بالعامل الجيني،
يصابون بالمرض وكما أن لكل من: عامل نخر الورم-الفا (TNF-alpha) والانترلوكين-1(IL-1) دور في الإصابة بالمرض، لم يتم التعرف على ضد ذاتيّ خاص بالمرض، وللANCA’s علاقة في الإصابة ولكن لا يمكن اعتبارهم دليل على حدة المرض.
يمكن تفسير علاقة المرض بالعامل (HLA-B27) أن الخلايا التائية القتالية (CD8 T-cells) تتفاعل مع العامل (HLA-B) ولم يثبت وجود أي مستضد ذاتي في هذا التفاعل، فمثلاً في التهاب المفاصل التفاعليّ الذي يتبع الالتهاب في أجزاء أخرى من الجسم يكون المستضِدّ المتفاعل مشتق من كائن حي دقيق داخل الخلايا. هنالك احتمالية ان خلايا تي المساعدة CD4+Tcells تتفاعل بطريقة زائغة، لأن العامل HLA-B27 يمتلك خصائص مميزة ومن أهمها، هي قدرته على التفاعل مع مستقبلات المرتبطة في الخلايا التائية المساعدة CD4+T cells (عادة ما تتفاعل الخلايا التائية القاتلة CD8+Tcells مع المستضِد HLAB بما أنه من مستضدات المعقد التوافق النسيجيّ الكبيرة 1، MHC class 1 antigen)
التشخيص

صورة رنين مغناطيسي من النوع T-1 weighted مع كبت للدهون بعد إعطاء مادة الغادولينيوم (بالإنجليزية: Gadolinium) كمادة لتوضيح التباين تبين التهاب المفصل العجزيّ الحرقفي في مصاب بالتهاب الفقار المقسط.
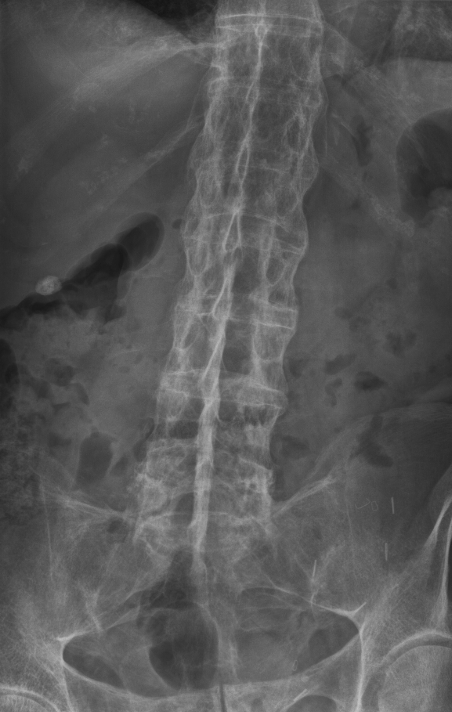
صورة أشعة سينية تظهر السيساء الخيزارانية عند شخص يعاني من التهاب الفقار المقسط.

صورة مقطعية تظهر السيساء الخيزارانية في التهاب الفقار المقسط
لا يوجد فحص مباشر يمكن إجرائه لتشخيص التهاب الفقار المقسِّط، ولكن يعد فحص Schober’s عند الفحص السريري من أهم الاساليب لقياس قدرة المريض على ثني المفاصل القطنية كما يستخدم هذا الفحص كوسيلة لقياس مدى تقدم الحالة المرضية واستجابتها للعلاج،
ويعتبر التصوير بالرنين المغناطيسيّ (MRI) والتصوير بالأشعة السينية (X-ray) اللذان يكشفان عن تغيرات أو التهابات في المفصل العجزيّ الحرقفيّ بالإضافة لفحص الدم للبحث عن واصم جيني، من أهم الادوات والأساليب مستخدمة عند التشخيص.
ويعتمد تشخيص المرض على أعراض المريض والفحص السريري. صور الأشعة السينية توضح آثار الالتهاب في المفصل العجزي الحرقفي مثل عدم وضوح الحدود المفصلية والتآكلات. أما الفحوصات المختبرية فتكون متماشية مع الصورة المختبرية للالتهابات كارتفاع في عدد كريات الدم البيضاء وزيدة في سرعة ترسب الكريات الحمراء (Erythrocyte Sedimentation Rate ESR) وزيادة في بروتين ج التفاعلي (C-reactive protein). فحص شوبر هو أحد الفحوصات السريرية المستخدمة في هذه الحلات، حيث يقيس هذا الفحص مدى قدرة المريض على ثني العمود الفقري. كما يستخدم هذا الفحص كوسيلة لقياس مدى تقدم الحالة المرضية واستجابتها للعلاج.
معالم التصوير الشعاعيالتآكل والتصلّب في المفاصل العجزيّة الحرقفيّة هي أول التغيرات التي تظهر في صورة الأشعة السينية (X-ray).
الاستمرار في التآكل يؤدي إلى ظهور توسّع كاذب في المسافات المفصلية وظهور قسطٌ عظميّ.
(X-ray) للعمود الفقريّ قد يُظهر تسوية للفقرات مع تصلُّب في العمود الفقريّ وتكوُّن ناتئٌ عظميٌّ رباطيّ مما يؤدي إلى ما يعرف بالسيساء الخيزارانيّة (bamboo spine).
من سيئات استخدام صور الأشعة السينية (X-ray) في التشخيص هو أن التغيرات تبدأ بالظهور على الصورة بعد.
فترة متأخرة من بداية المرض الفعليّ عند المريض قد تصل من 8-10 سنوات حيث يتأخر بها التشخيص وتتأخر عملية المعالجة بالأدوية لذلك، يستخدم التصوير المقطعيّ المحوريّ المحوسب (tomography)، والتصوير بالرنين المغناطيسي (MRI) للمفاصل العجزيّة الحرقفيّة للتشخيص المبكر ولكن، مدى دقة هذه الأدوات ما زالت غير واضحة تماماً.
معالم فحوصات الدم
قد يُظهر الأفراد المصابين بالمرض ارتفاع في عدد كريات الدم البيضاء وزيادة في سرعة ترسب الكريات الحمراء (Erythrocyte Sedimentation Rate ESR) وزيادة في بروتين ج التفاعلي (C-reactive protein) خلال فترات الإلتهاب الحاد، وقد لا يظهر البعض الآخر أي زيادة في هذه الفحوصات، لذلك سرعة طبيعية في ترسب الكريات الحمراء (ESR) وتركيز طبيعي في بروتين ج التفاعلي (C-reactive protein) في الدم لا يدلان دائما على حدة الإلتهاب وتقدمه، أو بعبارة أخرى بعض الأفراد المصابين لديهم درجات طبيعية من ال (CRP) و (ESR) على الرغم من تعرضهم لإلتهاب حاد جداً.
الفحوصات الجينية
وجود تقلّبات في الجين (HLA-B) يزيد من احتمالية الإصابة بالمرض، على الرغم ان الفحص لا يعد فحص تشخيصي، فالأفراد الذين يمتلكون البروتين (HLA-B27) لديهم احتمالية أكبر للإصابة، وجود (HLA-B27) عند فحص الدم قد يساعد احياناً في التشخيص، لكن لا يعدّ وحده فحص تشخيصي لدى فرد يعاني من آلام الظهر، حوالي أكثر من 95% من الأفراد المشخصّين بالمرض يمتلكون العامل (HLA-B27)، لكن تعتبر هذه النسبة متفاوتة من فئة سكانية إلى أخرى (فمثلاً 50% من الامريكيين من أصل إفريقي و80% من منطقة البحر الأبيض المتوسط يملكون العاملHLA-B27).
دليل باث لنشاط التهاب الفقار المقسِّطتم استحداثه في مدينة باث Bath الإنجليزية، وهو دليل مصصم ليحدد درجة الإلتهاب في المرض الفعّال، ويمكن أن يساعد في تشخيص المرض بوجود عوامل أخرى مثل امتلاك المريض ل (HLA-B27) ووجود وجع مستمر في الألية يقل مع النشاط الرياضي، صور أشعة سينية (X-ray) وصور الرنين المغناطيسي التي تثبت وجود خلل في المفاصل العجزيّة الحرقفيّة (ارجع لأدوات تشخيصية في الأسفل)،
يمكن حسابه بسهولة يمكنه تقدير الحاجة لعلاج إضافي بشكل دقيق فمثلاً; إذا سجّل فرد مصاب 10/4 عند الفحص باستخدام الدليل وهو يتناول كميات مناسبة من الأدوية غير الستيرويدية المضادة للإلتهاب (NSAID) فهو حينئذٍ يعتبر مرشح قوي لاستخدام العلاج البيولوجي.
التهاب الفقار المُقّسِّط (اختصارًا AS) هو نوعٌ من التهاب المفاصل، ويكون التهابًا طويل الأمد لمفاصل العمود الفقري (الفقار)، وعادةً ما يكون حيث يلتقي العمود الفقري بالحوض. قد يشمل أحيانًا المناطق المُصابة مفاصل أخرى مثل الكتفين أو الوركين. قد تحدث مشاكل في العين والأمعاء بالإضافة إلى آلام الظهر. عمومًا، تزداد حركة المفاصل سوءًا في المناطق المصابة مع مرور الوقت.على الرغم من أنَّ سبب التهاب الفقار المقسط غير معروف، إلا أنه يُعتقد بأنَّ هناك مجموعة من العوامل الوراثية والبيئية. أكثر من 85% من المصابين في المملكة المتحدة لديهم مستضد الكريات البيضاء البشرية والذي يُعرف باسم مستضد HLA-B27. يُعتقد أنَّ الآلية الأساسية هي المناعة الذاتية أو الالتهاب الذاتي. يعتمد التشخيص عادةً على الأعراض مع تأكيدٍ بالتصوير الطبي واختبارات الدم. يُعد هذا المرض نوعًا من اعتلال الفقار المفصلي المقسط، مما يعني أنَّ الاختبارات تُظهر عدم وجود الأجسام المضادة لعامل الروماتويد (RF).لا يوجد علاجٌ معروفٌ لالتهاب الفقار المقسط. قد يشمل العلاج الأدوية، والتمارين الرياضية، والعلاج الطبيعي، والجراحة في حالاتٍ نادرة. الأدوية المستخدمة تشمل مضادات الالتهاب اللاستيرويدية وكورتيكوستيرويدات والأدوية المضادة للروماتويد والمُعدلة لسير المرض مثل سلفاسالازين، والعوامل البيولوجية مثل مثبطات عامل نخر الورم.يتأثر ما يقرب من 0.1% إلى 0.8% من جميع البشر بحدوث المرض الذي يكون عادةً في مرحلة الشباب. يتأثر الذكور والإناث على حد سواء؛ ومع ذلك، فإنَّ النساء أكثر عرضةً من الرجال للإصابة بالالتهاب بدلًا من الاندماج.
تسميات مرادفةتُطلق عدة تسميات على التهاب الفقار المُقّسِّط (اختصارًا AS)، ومنها: التهاب الفقار الروماتويدي (الاسم العلمي: Pelvispondylite rhumatismale)، التهاب الفقار الرَثْيَاني (الاسم العلمي: Rheumatoid spondylitis)، التهاب الفقار القَسَطيّ أو الفقار القَسَطيّ.
العلامات والأعراض

رسم يوضح إلتهاب الفقار المقسط.
علامات وأعراض الالتهاب الفقار المقسِّط عادة ما تظهر بشكل متدرج، وتعتبر الفئة العمرية بين 20-30 سنة هي الفئة الذروة التي يستهدفها هذا المرض، الأعراض البدائية عادة ما تتمثل بألم مزمن غير حاد في الظهر السفلي أوالناحية الألويَّة مصاحب لتيبُّس في أسفل الظهر. عادة ما يشكون الأفراد المصابين من ألم وتيبُّس يؤدي إلى إيقاظهم من نومهم في ساعات الصباح الباكر، مع تطور المرض قد يحدث فقدان لحركة العمود الفقريّ وتمدد الصدر، وتقييد في الثني الأمامي، الثني الجانبي، وتقييد في تمدد الفقرات القطنية. من أهم الأعراض المجموعيّة المصاحبة للمرض هي: فقدان الوزن، الحمّى أو التعب.
يكون الألم أشد في حالة الراحة ويخف في حال بذل النشاط البدني، وفي بعض الحالات يتعرض المصاب للألم بدرجات متفاوتة سواء كان في حالة الراحة أو بذل الجهد، قد يصيب المرض أي جزء من العمود الفقريّ أو يصيبه بأكمله، مع ألم رجيع للمنطقة الاليّة الواحدة أو الأخرى أو خلف الفخذ من المفصل العجزيّ الحرقفيّ، قد يؤدي المرض لإلتهاب في مفصل الكتف والورك. عندما تظهر أعراض المرض قبل سن الثامن عشر يكون المريض أكثر عرضة لحدوث ألم وتورّم في مفاصل الأطراف، بالتحديد مفصل الركبة، أما في حالات الإصابة بالمرض قبل البلوغ يظهر التورّم والألم في الكواحل والأقدام، وقد يؤدي ذلك لظهور مهماز العقب في هذه الأطراف، ولدرجة أقل قد يؤدي لحدوث توسع في أغشية جذور العصب العجزيّ.
عادة يشعر المريض بالألم فوق المفصلين الحرقيين العجزيين. ويزيد هذا الألم بعد عدم استخدام المفصل لمدة طويلة كما في فترة النوم مثلاً ولكن الألم يخف تدريجياً مع الحركة. وهناك علاقة وثيقة بين التهاب الفقار المقسط وكل من: تحت الخلع الفهقي المحوري (بالإنجليزية: Atlanto-axial subluxation)
التهاب العنبة الأمامي (بالإنجليزية: Anterior uveitis)
التليف الرئوي القمي (بالإنجليزية: Apical lung fibrosis)
القصور الأبهري (بالإنجليزية: Aortic incompetence)
الداء النشواني (الكلية) (بالإنجليزية: Amyloidosis)
داء معوي مناعي ذاتي (التهاب القولون التقرحي) (بالإنجليزية: Inflammatory bowel disease)
حوالي 40% من الأشخاص المصابون بالالتهاب يصابون بإلتهاب في حجرة العين الأمامية، فيشعر المريض بألم في العين وإحمرار، وعوائم في عينه، وحساسية للضوء، وهذا يعود لإرتباط كل من، الإلتهاب HLA-B27 الفقاري المقسِّط وإلتهاب العنبيَّة في وراثة المستضِد ويؤدي هذا الإلتهاب إلى إلتهاب في البروستات عند الرجال، ومن الأعراض القلبية الوعائية للمرض هي إلتهاب في الشريان الأبهر، قصور في الصمام الأبهري، أو أي اضطرابات في نظام التوصيل القلبي. أما بالنسبة للأعراض الرئوية فقد يؤدي إلى تليُّف في الجزء العلوي من الرئة، ويعد إلتهاب الصدر الراجع من أشهر أسباب الوفاة، ومن أهم أسباب الوفاة هي إلتهاب الفقار المقسّط، قصور في الشريان الأبهري أو اضطرابات في جهاز التوصيل الكهربائي في القلب، أو مضاعفات العلاج كحدوث تليف رئوي في الجزء العلوي من الرئة.
الفسيولوجيا المرضيّة

عملية القسط.
يعد التهاب الفقار المقسّط مرض روماتزميّ منتشر، مما يعني أنه يؤثر على الجسم بأكمله. حوالي 90% من الاشخاص HLA-B27 ،1-2% من الافراد الذين لديهم الطراز الجيني HLA-B27المصابين لديهم ارتباط جيني قوي بالعامل الجيني،
يصابون بالمرض وكما أن لكل من: عامل نخر الورم-الفا (TNF-alpha) والانترلوكين-1(IL-1) دور في الإصابة بالمرض، لم يتم التعرف على ضد ذاتيّ خاص بالمرض، وللANCA’s علاقة في الإصابة ولكن لا يمكن اعتبارهم دليل على حدة المرض.
يمكن تفسير علاقة المرض بالعامل (HLA-B27) أن الخلايا التائية القتالية (CD8 T-cells) تتفاعل مع العامل (HLA-B) ولم يثبت وجود أي مستضد ذاتي في هذا التفاعل، فمثلاً في التهاب المفاصل التفاعليّ الذي يتبع الالتهاب في أجزاء أخرى من الجسم يكون المستضِدّ المتفاعل مشتق من كائن حي دقيق داخل الخلايا. هنالك احتمالية ان خلايا تي المساعدة CD4+Tcells تتفاعل بطريقة زائغة، لأن العامل HLA-B27 يمتلك خصائص مميزة ومن أهمها، هي قدرته على التفاعل مع مستقبلات المرتبطة في الخلايا التائية المساعدة CD4+T cells (عادة ما تتفاعل الخلايا التائية القاتلة CD8+Tcells مع المستضِد HLAB بما أنه من مستضدات المعقد التوافق النسيجيّ الكبيرة 1، MHC class 1 antigen)
التشخيص

صورة رنين مغناطيسي من النوع T-1 weighted مع كبت للدهون بعد إعطاء مادة الغادولينيوم (بالإنجليزية: Gadolinium) كمادة لتوضيح التباين تبين التهاب المفصل العجزيّ الحرقفي في مصاب بالتهاب الفقار المقسط.

صورة أشعة سينية تظهر السيساء الخيزارانية عند شخص يعاني من التهاب الفقار المقسط.

صورة مقطعية تظهر السيساء الخيزارانية في التهاب الفقار المقسط
لا يوجد فحص مباشر يمكن إجرائه لتشخيص التهاب الفقار المقسِّط، ولكن يعد فحص Schober’s عند الفحص السريري من أهم الاساليب لقياس قدرة المريض على ثني المفاصل القطنية كما يستخدم هذا الفحص كوسيلة لقياس مدى تقدم الحالة المرضية واستجابتها للعلاج،
ويعتبر التصوير بالرنين المغناطيسيّ (MRI) والتصوير بالأشعة السينية (X-ray) اللذان يكشفان عن تغيرات أو التهابات في المفصل العجزيّ الحرقفيّ بالإضافة لفحص الدم للبحث عن واصم جيني، من أهم الادوات والأساليب مستخدمة عند التشخيص.
ويعتمد تشخيص المرض على أعراض المريض والفحص السريري. صور الأشعة السينية توضح آثار الالتهاب في المفصل العجزي الحرقفي مثل عدم وضوح الحدود المفصلية والتآكلات. أما الفحوصات المختبرية فتكون متماشية مع الصورة المختبرية للالتهابات كارتفاع في عدد كريات الدم البيضاء وزيدة في سرعة ترسب الكريات الحمراء (Erythrocyte Sedimentation Rate ESR) وزيادة في بروتين ج التفاعلي (C-reactive protein). فحص شوبر هو أحد الفحوصات السريرية المستخدمة في هذه الحلات، حيث يقيس هذا الفحص مدى قدرة المريض على ثني العمود الفقري. كما يستخدم هذا الفحص كوسيلة لقياس مدى تقدم الحالة المرضية واستجابتها للعلاج.
معالم التصوير الشعاعيالتآكل والتصلّب في المفاصل العجزيّة الحرقفيّة هي أول التغيرات التي تظهر في صورة الأشعة السينية (X-ray).
الاستمرار في التآكل يؤدي إلى ظهور توسّع كاذب في المسافات المفصلية وظهور قسطٌ عظميّ.
(X-ray) للعمود الفقريّ قد يُظهر تسوية للفقرات مع تصلُّب في العمود الفقريّ وتكوُّن ناتئٌ عظميٌّ رباطيّ مما يؤدي إلى ما يعرف بالسيساء الخيزارانيّة (bamboo spine).
من سيئات استخدام صور الأشعة السينية (X-ray) في التشخيص هو أن التغيرات تبدأ بالظهور على الصورة بعد.
فترة متأخرة من بداية المرض الفعليّ عند المريض قد تصل من 8-10 سنوات حيث يتأخر بها التشخيص وتتأخر عملية المعالجة بالأدوية لذلك، يستخدم التصوير المقطعيّ المحوريّ المحوسب (tomography)، والتصوير بالرنين المغناطيسي (MRI) للمفاصل العجزيّة الحرقفيّة للتشخيص المبكر ولكن، مدى دقة هذه الأدوات ما زالت غير واضحة تماماً.
معالم فحوصات الدم
قد يُظهر الأفراد المصابين بالمرض ارتفاع في عدد كريات الدم البيضاء وزيادة في سرعة ترسب الكريات الحمراء (Erythrocyte Sedimentation Rate ESR) وزيادة في بروتين ج التفاعلي (C-reactive protein) خلال فترات الإلتهاب الحاد، وقد لا يظهر البعض الآخر أي زيادة في هذه الفحوصات، لذلك سرعة طبيعية في ترسب الكريات الحمراء (ESR) وتركيز طبيعي في بروتين ج التفاعلي (C-reactive protein) في الدم لا يدلان دائما على حدة الإلتهاب وتقدمه، أو بعبارة أخرى بعض الأفراد المصابين لديهم درجات طبيعية من ال (CRP) و (ESR) على الرغم من تعرضهم لإلتهاب حاد جداً.
الفحوصات الجينية
وجود تقلّبات في الجين (HLA-B) يزيد من احتمالية الإصابة بالمرض، على الرغم ان الفحص لا يعد فحص تشخيصي، فالأفراد الذين يمتلكون البروتين (HLA-B27) لديهم احتمالية أكبر للإصابة، وجود (HLA-B27) عند فحص الدم قد يساعد احياناً في التشخيص، لكن لا يعدّ وحده فحص تشخيصي لدى فرد يعاني من آلام الظهر، حوالي أكثر من 95% من الأفراد المشخصّين بالمرض يمتلكون العامل (HLA-B27)، لكن تعتبر هذه النسبة متفاوتة من فئة سكانية إلى أخرى (فمثلاً 50% من الامريكيين من أصل إفريقي و80% من منطقة البحر الأبيض المتوسط يملكون العاملHLA-B27).
دليل باث لنشاط التهاب الفقار المقسِّطتم استحداثه في مدينة باث Bath الإنجليزية، وهو دليل مصصم ليحدد درجة الإلتهاب في المرض الفعّال، ويمكن أن يساعد في تشخيص المرض بوجود عوامل أخرى مثل امتلاك المريض ل (HLA-B27) ووجود وجع مستمر في الألية يقل مع النشاط الرياضي، صور أشعة سينية (X-ray) وصور الرنين المغناطيسي التي تثبت وجود خلل في المفاصل العجزيّة الحرقفيّة (ارجع لأدوات تشخيصية في الأسفل)،
يمكن حسابه بسهولة يمكنه تقدير الحاجة لعلاج إضافي بشكل دقيق فمثلاً; إذا سجّل فرد مصاب 10/4 عند الفحص باستخدام الدليل وهو يتناول كميات مناسبة من الأدوية غير الستيرويدية المضادة للإلتهاب (NSAID) فهو حينئذٍ يعتبر مرشح قوي لاستخدام العلاج البيولوجي.
أما دليل باث الوظيفي لالتهاب الفقار المقسِّط (بالإنجليزية: The Bath Ankylosing Functional Index،BASFI) فهو دليل وظيفي يمكن من خلاله تقدير الضعف الوظيفي الناتج عن المرض بالإضافة إلى مدى التحسّن بعد العلاج بشكل دقيق (ارجع لأدوات تشخيصية في الأسفل)،
ولا يستخدم هذا الدليل كأداة تشخيصية ولكن كأداة لتحديد خط الأساس حالي لدرجة المرض وما يترتب بعد الاستجابة للعلاج.
العلاجلا يوجد علاج شافي لالتهاب الفقار المقسط ومعضم العلاجات التي تعطى للمرضى تكون إما لتخفيف سرعة تقدم المرض أو لعلاج المضاعفات أو لتسكين العوارض المرضية.
ويشمل العلاج على: مضادات الالتهاب اللاستيرويدية كإيبوبروفين وأسبرين
الأدوية مثبطة الامراض الروماتزمية (Disease-modifying antirheumatic drug DMARD) كالسلفاسلازين
مضادات عامل التحلل الورمي الفا (Tumor Necrosis Factor α Blockers - TNFα): وجد أن هذه المضادات تقلل من تقدم المرض ولكن أحد عيوبها أنها تزيد من أحتمالية الأصابة بالأمراض المعدية ومن الممكن أن تعيد تنشيط ميكروب الدرن الخامل في الرئة.
الرياضة والعلاج الطبيعي.
الأدوية
أهم أنواع الأدوية المستخدمة في علاج المرض هي مسكنات آلام وأدوية تهدف لإنهاء أو تخفيف سرعة تقدم المرض، ويوجد صنفين لمسكنات الآلام المستخدمة وهي: الأدوية الأساسي في علاج جميع الاعْتِلاَلُات الفَقارية سلبية المصل هي الأدوية ضد الالتهابات (anti-inflammatory drugs) والتي تتضمن الأدوية غير الستيرويدية المضادة للالتهاب (NSAID)، كإيبوبروفين (ibuprofen)، فينلبيتازون (phenylbutazone)، دايكلوفيناك (diclofenac)، اندوميثاسين (indomethacin)، نابروكسين (naproxen)، مثبطات سايكلواوكسيجينيس-2(COX-2 inhibitors)، الذين يعملون على تخفيف الالتهاب والوجع. ويعتبر الإندوميثاسين العقار المفضل. اثبتت ابحاث أجريت في عام 2012 أن الأفراد المصابين بالتهاب الفقار المقسط ولديهم ارتفاع في بروتينات الطور الحاد (acute-phase protein) غالبا ما يتحسنون على علاج مستمر بالأدوية غير الستيرويدية المضادة للالتهاب (NSAID).مسكنّات الآلام أفيونية المفعول
الأدوية المستخدمة لتخفيف سرعة تقدم المرض: الأدوية مثبطة الأمراض الروماتزمية كالسلفاسلازين (sulfasalazine) يمكن استخدامه في علاج التهاب المفاصل المحيطيّ، لكن لا ينصح باستخدامه في التهاب المفاصل المحوريّ، من الأمثلة الأخرى على الأدوية مثبطة الأمراض الروماتزمية، ميثوتريكزيت (methotrexate) الذي لم يقدم إثباتات كافية تدعم قدراته العلاجية، وبشكل عام، لم يتم استخدام الكورتيكوستيريد (corticosteroids) للسبب نفسه. الحقن الموضعي بالكورتيكوستيرويد قد يستخدم لبعض المصابين بالتهاب المفاصل المحيطيّ.مضادات عامل النخر الورمي الفا (Tumor Necrosis Factor α Blockers - TNFα): كايتانرسبت البيولوجي (biologics etanrcept)، جوليموماب (golimumab)، انفليكسيماب (infliximab)، اداليموماب (adalimumab)، اظهروا تأثير قصير الأمد كتقليل من تقدم المرض بشكل مستدام في كافة المقاييس السريرية والمخبرية، ويتم الآن إجراء التجارب الدوائية لتحديد مدى تأثيرهم طويل الأمد وسلامتهم.
ولكن يكمن عيبهم الأكبر في ثمنهم الباهظ.
مثبطات أضداد-الانترلوكين (Anti-interleukin-6 inhibitors): كتوكيليزوماب (tocilizumab)، الذي أقر حديثاً أنه يستخدم كعلاج لإلتهاب المفاصل الرومتزمي، وريتوكسيماب (rituximab)، وهو ضد وحيد النسيلة يعمل ضد الCD20، اللذان ما زالا قيد التجارب الدوائية.
الجراحة
قد تكون الجراحة من الخيارات للعلاج في الحالات الشديدة من المرض حيث يتم استبدال المفصل المصاب، بالتحديد في مفصل الركبة والكتف. التصحيح بالجراحة قد يساعد في حالات وجود تشوه في ثني العمود الفقري بالتحديد في منطقة الرقبة (حيث يكون هنالك انحناء شديد للأسفل)، مع العلم أن هذه العملية تعتبر من العمليات الخطيرة.
بالإضافة إلى ذلك، قد يؤدي إلتهاب الفقار المقسط إال بعض الأعراض التي تجعل عملية التخدير أكثر صعوبة. تغيرات في المجرى التنفسي العلوي قد يؤدي إلى خلق صعوبات في عملية إدخال أنبوب في المجرى التنفسي، التخدير في العمود الفقري أو فوق الجافية قد يكون أمراً صعبا بسبب تكلّس الأربطة، وعدد قليل من الناس المصابين بالمرض يعانون من قصور في الشريان الأبهري. قد يؤدي التصلب في اضلع الصدر إلى الاعتماد على عضلة الحجاب الحاجز بشكل رئيسي في التنفّس، لذلك قد يحدث قصور في وظيفة الرئة.
العلاج الوظيفي على الرغم أن فاعلية طرق العلاج الوظيفي لم توثق، تستخدم بعض الأنشطة الريلضية العلاجية لتساعد في التخفيف من آلام أسفل الظهر والرقبة والركبة والكتف، تتمثل هذه الأنشطة بالتالي:تمرينات ايروبكس
التنبيه الكهربائي للأعصاب عبر الجلد
العلاج بالحرارة
الشد العصبي العضلي لتنبيه الحس العميق
برامج رياضية، في المنزل أو مشرف عليه
الرياضة مع مجموعة
لا ينصح بممارسة الرياضات المتوسطة-عالية الشدة كالمشي السريع، يمكن ممارستها أحيانا ولكن بحدود نظرا لما تسببه من إرتجاج للفقرات المتأثرة مما يزيد الآلام لدى المصاب بإلتهاب الفقار المقسط.
توقعات سير المرضتعتمد توقعات سير المرض على شدته، وقد تتراوح شدته بين الخفيف إلى المضعِف مع تطوره، وما بين المسيطر عليه طبياً والحرون (المرض المقاوم للعلاج)، وفي بعض الحالات يكون المرض يتمثل بنوبات من الإلتهاب الشديد ويتبعها حالة من الهَدْأَة مما يقلل من حالة الضعف والعجز، والبعض الآخر لا يمر بحالات الهدأة وإنما يعانون من إلتهاب حاد وألم مما يؤدي إلى عجز بليغ. ومع تقدّم المرض قد يتصلّب المفصل القطنيّ العجزيّ والفقرات مما يؤدي إلى إندماج العمود الفقريّ، مما يجعله سريع التأثر لأنه أصبح عظمة واحدة، مما يفقده مداه الحركي ويجعله أكثر عرضة للكسور، وهذا يحد من حركة المريض ويأثر على نوعية حياته وكفاءتها، الإندماج الكامل للعمود الفقري يقلل من مداه الحركيّ ويزيد الآلام لدى المريض، بالإضافة إلى تَخَرُّبُ المفصل مما يؤدي إلى الحاجة لاستعاضته.
بعد فترة طويلة من المرض قد يتعرض المصاب إلى قلة العظم في العمود الفقري وتخلخله مما يؤدي إلى كسور نتيجة الضغط وتحدّب في الظهر، من العلامات الأساسية لإلتهاب الفقار المقسط المتقدم هي تكون ناتئ عظميّ رباطي يمكن رؤيته في صور الأشعة السينية (X-ray) ونمو غير طبيعي للعظم يؤثر في العمود الفقريّ يظهر كالنابتة العظمية والمَذَل التهاب الأنسجة المحيطة بالأعصاب.
عدا عن العمود الفقريّ المحوري والمفاصل الأخرى، من أهم الأعضاء المتأثرة بإلتهاب الفقار المقسط هو القلب، الرئتين، القولون، العيون والكليتين، ومن المضاعفات الأخرى للمرض هي قَلَسُ الأَبْهَرِيّ (أو قصوره)، التهاب وتر أخيلس أو العرقوب، إحصار القلب والداء النشوانيّ. قد تظهر صورة الأشعة السينية للصدر تليّف قميّ يعود إلى تليّف الرئة، ومع اختبار وظيفة الرئة قد يظهر ذلك عيب مقيِّد في الرئة، وبعض المضاعفات النادرة التي قد تتعلق بالأعصاب مثل متلازمة ذنب الفرس .
معدل الوفياتيزداد معدل الوفاة في الأشخاص المصابين بالتهاب الفقار المقسط بالأضافة إلى أمراض الجهاز الدورانيّ، ويعد من أشهر أسباب الوفاة وأكثرها تكراراً، ولأن زيادة معدل الوفاة في مرض إلتهاب الفقار المقسط مرتبط بشدة المرض فمن الآثار السلبية التي تؤثر في نتائج المرض هي:أن يكون المصاب ذكراً
بالإضافة إلى وجود ثلاثة من التالي ذكرهم في أول سنتين من الإصابة بالمرض: سرعة ترسب خلايا الدم الحمراء<(ESR) 30 مم/ساعة
عدم الاستجابة للأدوية المضادة للإلتهاب غير الستيرويدية (NSAID)
تقييد مدى حركة الفقرات القطنية من العمود الفقريّ
أصابع اليدين أو القدمين المشابهة للسجق في هيئتها
إلتهاب المفاصل القليلة (oligoarthrits)
بداية المرض في عمر أقل من 16 سنة
المشيةالموضع الأحدب الناتج عن الإندماج الكلي لفقرات العمود الفقري قد يؤثر في مشية المصاب، فزيادة الحداب يؤدي إلى إزاحة أمامية وسفلية في مركز الكتلة لدى المريض فيعوض الجسم عن تلك الإزاحة بزيادة في ثني الركبة وزيادة الثَنْيٌ أَخْمَصِيّ في مفصل الكاحل. يمتاز مشي المصاب بالحذر الشديد وذلك بسبب قدرتهم المحدودة على امتصاص الصدمات، ولديهم قدرة محدودة أيضاً في رؤية الأفق.
علم الأوبئةيتراوح معدل انتشار مرض التهاب الفقار المقسط بين 0.1-0.2% من الفئة السكانية. ويعد المرض أكثر انتشارا في شمال أوروبا، وأقل انتشارا في الكاريبيون المنحدرون من أصل إفريقي، تعتبر نسبة الإصابة في الذكور إلى الإناث 3:1، ولكن يؤمن الكثير من أطباء أمراض الرومتزم أن تشخيص الأطباء للإناث المصابات أقل من العدد الفعليّ للإناث المصابات بالمرض على أرض الواقع، والسبب في ذلك هو أن أعراض المرض تكون أقل شدة منها في الإناث منها عند الذكور، فمعظم المصابين بالمرض يمتلكون المستضد HLA-B27
ونسبة عالية من الغلوبولين المناعيّ (immunoglobulin A IgA) في الدم.
ويتم تشخيص التهاب الفقار المقسط بين ثلاثة رجال لكل مرأة واحدة. نسبة الانتشار العامة هي 0.25%. يعتقد كثيرون من أخصائي التهاب المفاصل أن عدد النساء المصابين بالتهاب الفقار المقسط هو غير مشخّص تماماً بما أن معظم النساء تعاني من أعراض أخفّ.
الأبحاثفي عام 2007 وبجهود فريق عالميّ من الباحثين في المملكة التحدة، أستراليا والولايات المتحدة الأمريكية تم اكتشاف جينيين ذات صلة في الإصابة بإلتهاب الفقار المقسط وهما ARTS-1 وIL23R. وتم نشر النتائج في مجلة (Nature genetics) في عددها الذي أصدر في تشرين الثاني من عام 2007، وهي مجلة تركز على الأبحاث المختصة في دراسة الجانب الوراثي للأمراض المعروفة والمعقدة،
فهذان الجينان بالإضافة إلى الجين HLA-B27 مسؤولان تقريبا عن 70% من حالات وقوع المرض.
التاريخلدى المرض تاريخ طويل، فقد ميّزه الطبيب (جالينGalen) عن التهاب المفاصل الروماتويدي في القرن الثاني، وفي عملية كشف أثري تم العثور على آثار هيكل عظمي تعود إلى مومياء في مصر قد تجاوز عمره 5000 عام، حيث أثبت وجود المرض منذ ذلك الحين، فظهر في الهيكل تصلّب وتعظّم المفاصل وإرتكاز العظم (وهو النسيج الضام الواقع بين العظم والأوتار أو الأربطة) في الهيكل العظميّ المحوري، وهو ما يعرف بمرض السيساء الخيوارانية وفي عام 1559 وصف الطبيب الجراح ريالدو كولمبو (Realdo Colombo) ما قد يمكن أن يكون المرض في ذلك الوقت، وتم نشر أول تفسير للتغيرات المرضيّة في الهيكل العظمي التي كان من الممكن أن تكون مرتبطة بالتهاب الفقار المقسط في عام 1691 من قبل الطبيب برنارد كونر (Bernard Connor)، وفي عام 1818 كان الطبيب بنيامين برودي (Benjamin Brodie) أول من وثّف حالة شخص كان من تامعتقد أنه يعاني من إلتهاب الفقار المقسط بالإضافة إلى التهاب القزحية.وفي عام 1858 نشر ديفد تاكر (David Tucker) كتيب صغير وصف فيها حالة ليونارد تراسك (Leonard Trask)، الذي كان يعاني من تشوه شديد في العمود الفقري بعد إصابته بالتهاب الفقار المقسط،
ففي عام 1833 وقع ليونارد عن حصان، مما أدى إلى تفاقم حالته ونتج عن ذلك تشوه شديد. فقد أخبر تاكر:
لم يستطع تراسك بذل أي جهد إلا بعد أن قام ببعض التمارين. استمرت رقبته واستمر ظهره بالإنحناء مما أدى إلى سحب رأسه للأسفل نحو صدره.
فأصبح
هذا التفسير أول حالة موثّقة لإلتهاب الفقار المقسط في الولايات المتحدة
الأمريكية، حيث وصف بها السمات الإلتهابية ومعالم الإصابة المشوٍّهة في
المرض بطريقة مثبتة.
ولكن لم يوصف المرض بالطريقة
الكافية التي تسمح بإعطاء تشخيص دقيق لالتهاب الفقار المقسط من قًبل حدوث
تشوه شديد في العمود الفقريّ حتى أواخر القرن التاسع عشر من قٍبل الطبيب
الروسي المتخصص بالفيزيولوجيا العصبية فالديمر بيكتريف (Valdimir
Bekhterev) في عام 1893، والطبيب الألماني أدولف سترامبيل (Adolph
Strümpell) في عام 1897، الطبيب الفرنسي بيير ماري (Pierre Marie) في عام
1898،
ولهذا السبب يعرف التهاب الفقار المقسط بداء بيكيريف (Bekhterev Disease)، أو داء بيشتورو (Bechterew's Disease)، أو داء ماري-سترامبل (Marie-Strumpell Disease).
ولهذا السبب يعرف التهاب الفقار المقسط بداء بيكيريف (Bekhterev Disease)، أو داء بيشتورو (Bechterew's Disease)، أو داء ماري-سترامبل (Marie-Strumpell Disease).


ليست هناك تعليقات:
إرسال تعليق